INFECCIONES
DE TRANSMISION SEXUAL
EN POBLACION DE ALTO RIESGO:
adolescentes y adultos jovenes
Dr Julio C. Potenziani B. *
Dra Fátima De Abreu Nunes **
*Julio C. Potenziani Bigelli. Médico-Urólogo Hospital Privado Centro Médico de Caracas
**Fátima De Abreu Nunes. Médico-Infectólogo Hospital Privado Centro Médico de Caracas
Reproduced here by permission of the authors.
INDICE TEMATICO
DATOS EPIDEMIOLOGICOS -INFORME 2005- FONDO DE POBLACION DE LAS NACIONES UNIDAS (U.N.F.P.A).
LAS INFECCIONES DE TRANSMISION SEXUAL EN EL CURSO DE LA HISTORIA DEL HOMBRE
DATOS EPIDEMIOLOGICOS DE I.T.S EN VENEZUELA..
GENERALIDADES EPIDEMIOLOGICAS DE LAS I.T.S
GENERALIDADES DE LAS INFECCIONES DE TRANSMISION SEXUAL
ADOLESCENCIA Y EDUCACION SEXUAL
EPIDEMIOLOGIA DE LAS INFECCIONES DE TRANSMISION SEXUAL EN ADOLESCENTES Y ADULTOS JOVENES
MOTIVOS DE AUMENTO DE LAS INFECCIONES DE TRANSMISION SEXUAL Y DE EMBARAZOS NO DESEADOS
ASPECTOS QUE DEBEN CONOCERSE DE LAS I.T.S
PREVENCION DE LAS INFECCIONES DE TRANSMISION SEXUAL
CONSIDERACIONES CON LOS ADOLESCENTES y las I.T.S
PAPEL DE LA FAMILIA EN RELACION A LAS INFECCIONES DE TRANSMISION SEXUAL
PAPEL DE LOS INSTITUTOS EDUCATIVOS EN LAS INFECCIONES DE TRANSMISION SEXUAL
ASPECTOS FUNDAMENTALES EN EL CONTROL-PREVENCION DE LAS INFECCIONES DE TRANSMISION SEXUAL
RECOMENDACIONES PARA REDUCIR EL CONTAGIO DE INFECCIONES DE TRANSMISION SEXUAL
CONDUCTAS DE LA PAREJA ANTE UNA INFECCION DE TRANSMISION SEXUAL
Conductas DE ALTO RIESGO para adquirir una infección de transmision sexual
CONSIDERACIONES CON MUJERES EMBARAZADAS e I.T.S
¿CUAL ES LA EVALUACION DE RUTINA EN PACIENTES CON INFECCION(ES) DE TRANSMISION SEXUAL?
CLASIFICACION ETIOLOGICA DE ENFERMEDADES DE TRANSMISION SEXUAL
INFECCIONES DE TRANSMISION SEXUAL (I.T.S)
INFECCIONES POR LEVADURAS-CANDIDIASIS
CERVICITIS MUCOPURULENTA EN LA MUJER
INFECCIONES DE TRANSMISION SEXUAL CARACTERIZADAS POR ULCERAS GENITALES
CHANCRO BLANDO (Haemophylus ducreyi)
INFECCIÓN por Chlamydia trachomatis
MANIFESTACIONES CLINICAS DE LAS INFECCIONES POR Chlamydia trachomatis
2. URETRITIS por Chlamydia trachomatis
3. PROCTITIS Y PROCTOCOLITIS por Chlamydia trachomatis
4. ARTRITIS REACTIVA SEXUALMENTE por Chlamydia trachomatis
5. INFECCIÓN GENITAL EN MUJERES (cervicitis y uretritis) por Chlamydia trachomatis
6. ENDOMETRITIS Y SALPINGITIS por Chlamydia trachomatis
INFESTACIONES POR SARCOPTES SCABIEI ESCABIOSIS (sarna)
INFECCION por Gardnerella vaginalis
INFECCION GONOCOCCICA GENITOURINARIA
MANIFESTACIONES CLÍNICAS DE LA INFECCION por Neisseria gonorrhoeae
Otras manifestaciones locales de gonorrea
GRANULOMA INGUINAL (DONOVANOSIS)
TIPS PARA PACIENTES CON INFECCION POR HERPES VIRUS GENITAL
MYCOPLASMA: HOMINIS y GENITALIUM
INFECCION POR PHTHIRUS PUBIS (pediculosis pubis)
TRICOMONIASIS (Trichomona vaginalis)
Virus de la Inmunodeficiencia Humana (V.I.H)
Situación del VIH/SIDA en Las Américas y el Caribe
Virus del Papiloma Humano (V.P.H)
ENTIDADES NOSOLOGICAS ASOCIADAS A LA ACTIVIDAD SEXUAL PERO QUE NO HAN SIDO TODAVIA DECLARADAS I.T.S
PROSTATITIS COMO RESERVORIO DE INFECCIONES DE TRANSMISION SEXUAL
DEFINICIONES DE IMPORTANCIA PARA EL PRESENTE TEMA
"La información sexual en la escuela exclusivamente biológica sin valores morales es una total catástrofe para nuestra juventud. Además, la enseñanza compulsiva, es una burla de los derechos de los padres a educar a sus propios hijos"
Dr. Rita Stumpf
"No es posible afirmar que la sexualidad humana puede ser considerada exenta de valores"
Dr. Siegfried Ernst
“Adolescencia es un periodo de desarrollo fisico, cognitivo, psicosocial y moral, que con frecuencia resulta en la adopción de comportamientos de alto riesgo”
Cothran 2002
“Existe la necesidad imperiosa de iniciar la gran cruzada del siglo XXI: el rescate de valores espirituales tradicionales y consensuales, que sean incorporados masiva, clara y profundamente a la cultura humana, para que se deje de ocultar al individuo el hecho irrefutable de que el fin mas noble que puede perseguir una persona es el de perfeccionarse espiritualmente, para ofrecerse a si misma en calidad del más valioso aporte que es possible hacer a la sociedad: el de un verdadero ser humano evolucionado, que puede ser el mejor ejemplo e inspiración para los que buscan su propia realización”
“El hecho de que un individuo o un conjunto de ellos, posea la necesaria discriminación de consciencia como para obrar siempre de acuerdo a lo justo y correcto, no porque exista algún reglamento que así lo mande, sino por la certeza interior de que ese es el unico camino viable para alcanzar el bien supremo y la felicidad”
John Baines (Moral para el siglo XXI, 2000)
“La adolescencia es una construcción social y cultural cuya característica principal pudiera ser la transición.
J Madrid Gutiérrez. Estudios de Juventud, 2000
“Toda persona tiene derecho al disfrute del más alto nivel posible de salud física y mental. Los Estados deberían adoptar todas las medidas
apropiadas para asegurar, en condiciones de igualdad entre hombres y
mujeres, el acceso universal a los servicios de atención médica,
incluidos los relacionados con la salud reproductiva, que incluye la
planificación de la familia y la salud sexual. Los programas de
atención de la salud reproductiva deberían proporcionar los más
amplios servicios posibles sin ningún tipo de coacción . . .”.
Principio 8, Programa de Acción. Síntesis de la Conferencia Internacional
sobre la Población y el Desarrollo
El Cairo,Egipto Septiembre 1994
“La salud reproductiva es un estado general de bienestar físico, mental y social, y no de mera ausencia de enfermedades o dolencias en todos los aspectos relacionados con el sistema reproductivo y sus funciones y procesos. En consecuencia, la salud reproductiva entraña la capacidad de disfrutar de una vida sexual satisfactoria y sin riesgos y de procrear, y la libertad para decidir hacerlo o no hacerlo, cuándo y con qué frecuencia. Esta última condición lleva implícito el derecho del hombre y la mujer a obtener información de planificación de la familia de su elección, así como a otros métodos para la regulación de la fecundidad que no estén legalmente prohibidos, y acceso a métodos seguros, eficaces, asequibles y aceptables, el derecho a recibir servicios adecuados de atención de la salud que permitan los embarazos y los partos sin riesgos y den a las parejas las máximas posibilidades de tener hijos sanos. En consonancia con esta definición de salud reproductiva, la atención de la salud reproductiva se define como el conjunto de métodos, técnicas y servicios que contribuyen a la salud y al bienestar reproductivos al evitar y resolver los problemas relacionados con la salud reproductiva. Incluye también la salud sexual, cuyo objetivo es el desarrollo de la vida y de las relaciones personales y no meramente el asesoramiento y la atención en materia de reproducción y de enfermedades de transmisión sexual”
Síntesis de la Conferencia Internacional sobre la Población
y el Desarrollo. El Cairo,Egipto Septiembre 1994.
Capitulo VII: Derechos y Salud Reproductiva a. Derechos y salud reproductiva http://www.pnud.org.ve/cumbres/cumbres05.html
“La causa final de la moral es la felicidad del
individuo; la causa eficiente es la libertad del individuo; la causa material es la razón y el corazón del individuo y la causa formal, finalmente, la unidad y armonía de éstos. Enfatizo aquí el carácter individual de la moral”
Alejandra Carrasco. Doctora en Filosofía. “En busca de la Moral Perdida” Premio 2001 Academia John Baines, Madrid España
Vigila tus pensamientos, porque se convierten en palabras;
Vigila tus palabras, porque se convierten en actos;
Vigila tus actos, porque se convierten en hábitos;
Vigila tu hábitos porque se convierten en caracter;
Vigila tu caracter, porque se convierte en tu destino.
Mahatma Gandhi
PREFACIO
Es Venezuela un país primordialmente joven (4 millones y medio de personas entre 15 y 24 años), abarcando dicho rango etario las edades adolescentes y de adulto joven. Un poco más de la cuarta parte de ellos están desempleados, que no trabajan ni estudian lo cual los hace circunstancialmente propensos a actividades como el consumo de drogas, sexualidad irresponsable, promiscuidad sexual, consumo de bebidas alcoholicas, transtornos psicologicos producto de su situación y todo esto conlleva altisimos riesgos de contagio de infecciones de transmisión sexual, asi como en el caso de las jovenes a embarazos no planificados con el transtorno que ésto conlleva para la persona afectada y por supuesto para el nucleo familiar, destrozando muchas veces las posibilidades de desarrollo profesional que ése ser humano podría haber tenido.
Con éste panorama y sabiendo que las infecciones de transmisión sexual están incrementando su incidencia en las cuadros estadisticos, y que sin duda alguna la desinformación de la colectividad asi como de los estudiantes de todos los estratos socioeconomicos ha contribuido mucho en que ésta situación no mejore, sino más bien todo lo contrario, empeore cada día.
Por tal motivo se ha realizado este esfuerzo editorial, para poder llegar en lo posible a todos los estratos y niveles educativos posibles, además por supuesto de servir de guía a médicos urologos, internistas, ginecologos, sexologos y afines con el proposito que sirvan de eje multiplicador en la tarea de ‘educar e informar’ concienzudamente a nuestra población.
Se tocan aspectos que resultarán de gran interés como los datos epidemiologicos de nuestro pais y de paises que confrontan nuestros mismos problemas, al ser constituidos por un universo multietnico y pluricultural que nos iguala asi sea lamentablemente en nuestras enfermedades.
Se tocan temas referentes a la adolescencia y educación sexual, a los motivos del aumentos de las infecciones de transmision sexual sobre todo en adolescentes y adultos jovenes, aspectos que deben conocerse en lo concerniente a I.T.S. Se desarrollan los temas de Prevención de las I.T.S, al papel que juegan los nucleos familiares en éste aspecto, asi como el papel de los instituos educativos de primaria, secundaria y universidad. Se hacen recomendaciones para reducir el contagio. Se tocan temas de conductas de la pareja ante una I.T.S. Se mencionan conductas de alto riesgo para adquirir I.T.S asi como conductas sanas y seguras para la practica de la sexualidad. Posteriormente se pasa al analisis de cada I.T.S en particular describiendo todas sus facetas diagnosticas y terapeuticas. Por ultimo se agregan definiciones de importancia para el tema de la infecciones de transmisión sexual finalizando con una extensa bibliografía y direcciones de internet, útiles para seguir ampliando el tema.
Esperamos como autores de la presente monografía contar con la benevolencia de nuestros lectores, ya que sabemos que es un tema extenso y complejo. La utilidad del mismo será al final la recompensa de tanto esfuerzo.
Dr Julio César Potenziani Bigelli Dra Fátima de Abreu Nunes ‘
INTRODUCCION
La Organización Mundial de la Salud (W.H.O) en su guia para el manejo de las infecciones transmitidas sexualmente (2001), refiere que ellas están entre las enfermedades más comunes con gran repercusión en el area de la salud, en el área social y en el área económica de muchos paises del mundo.
Las infecciones de transmisión sexual (I.T.S) son un problema importante de salud pública tanto por su morbilidad como por sus complicaciones y secuelas (enfermedad inflamatoria pélvica, infertilidad, embarazo ectópico, cáncer de CUELLO UTERINO) si no se realiza un diagnóstico y tratamiento precoz. (INFECCIONES DE TRANSMISIÓN SEXUAL. RESULTADOS 2003. EVOLUCIÓN 1995-2003 MINISTERIO DE SANIDAD Y CONSUMO DIRECCIÓN GENERAL DE SALUD PÚBLICA Secretaría del Plan Nacional sobre el Sida INSTITUTO DE SALUD CARLOS III Centro Nacional de Epidemiología.España,Marzo 2005)
Aclarando que de la premisa anterior, los trastornos de fertilidad son en ambos sexos, que los cuadros de dolor crónico pelviano también son en mujeres y hombres, que la afectación psicológica es en muchos casos significativa al punto de poder alterar definitivamente la calidad de vida de ambos integrantes de la pareja, ya que no es solo la posibilidad de tener secuelas como cáncer de cuello uterino lo que da dicha afectación, sino enfermedades como el herpes virus, como las infecciones por clamidias, el poder tener síndromes de prostatitis crónica, que como sabemos son de varios tipos, con afectación no solo de su esfera del dolor y de su esfera urinaria, sino también tendrá repercusiones probables en la esfera sexual-intima con lo cual la afectación de la calidad de vida del hombre afectado es trascendente. Por otro lado las repercusiones psicológicas y emocionales en la pareja afectada podrían afectar además a cada uno de los integrantes por separado en su concepción y raciocinio de la vida en pareja, de la confianza en el cónyuge y de la autoafirmación como ser humano, por lo cual nos podemos de una vez imaginar lo altamente importante que es evitar a toda costa que un ser humano tenga infecciones de transmisión sexual (Potenziani 2005)
HAY UNA FUERTE CORRELACION ENTRE LA DISEMINACION DE I.T.S CONVENCIONALES Y LA TRANSMISION DE VIRUS DE LA INMUNODEFICIENCIA HUMANA Y AMBAS FORMAS ULCERATIVAS Y NO ULCERATIVAS DE LAS I.T.S HAN SIDO ASOCIADAS EN EL AUMENTO DEL RIESGO DE TRANSMISION SEXUAL DEL V.I.H.
IGUALMENTE ES UN HECHO EL AUMENTO DE LA RESISTENCIA BACTERIANA A LOS ANTIMICROBIANOS QUE SE UTILIZAN PARA LAS I.T.S LO QUE COMPLICA Y AGRAVA EL MANEJO DE LAS MISMAS (W.H.O 2001). ES POR ELLO QUE SE HACE INDISPENSABLE LA CONSTANTE VIGILANCIA Y CONTROL DE LOS TRATAMIENTOS DE TODAS LAS I.T.S, CON LO CUAL SE HACE NECESARIO LA DENUNCIA EPIDEMIOLOGICA DE TODOS LOS CASOS DE I.T.S TANTO A NIVEL HOSPITALARIO-PUBLICO COMO EN LA MEDICINA PRIVADA.
Las infecciones de transmision sexual (I.T.S) han ocasionado desde sus inicios en la historia del hombre repercusiones importantes en la vida individual y colectiva de la sociedad a la cual afectaba. No olvidemos el caso de la sífilis, de la gonorrea, solamente por citar dos de ellas, que en el transcurrir de la historia del hombre ocasionaron una devastación tal que es difícil de asimilar hoy en día con los adelantos diagnósticos y terapéuticos y en nuestros tiempos con el síndrome de inmunodeficiencia adquirida que se compara con la plaga que existió en el medioevo y siglos XV y XVI en Europa y que disminuyó sustancialmente la población europea, en una de las peores mortandades que han existido en la historia de la humanidad debida a causas infecciosas, comparable tambien a la ocasionada por la gripe española a comienzos del siglo XX, al igual que la recordada plaga de Atenas en el año 430 a.C, la cual devastó las dos terceras partes de la población y sin duda fue la causa de la caída del imperio ateniense. En el siglo XIV murieron en Europa alrededor de 24 millones de personas (un cuarto de la población europea para aquel entonces).
Mientras las repercusiones actuales de las I.T.S, excepción hecho del S.I.D.A, no son usualmente mortales, no se le dá muchas veces la importancia que tiene en base a las repercusiones en diferentes aspectos del ser humano, que trascienden al plano personal, familiar, social, profesional y económico-nacional.
El MMWR 2002 recomienda a los profesionales de salud que atienden a adolescentes que siempre tengan en mente que en ésas edades se verá una incidencia alta de determinadas infecciones de transmisión sexual, por ejemplo por Chlamydia trachomatis y gonococo las cifras más altas será entre jóvenes femeninas de 15 a 19 años. En adultos jóvenes veremos los porcentajes más altos de incidencia en virus papiloma humano. Igualmente se sabe que el 9% de adolescentes con virus de la hepatitis B o tuvieron contacto íntimo-sexual con una persona crónicamente infectada o con múltiples parejas o es homosexual. Es por eso que entre las estrategias a seguir en los Estados Unidos de Norteamérica para eliminar la transmisión de hepatitis B la A.C.I.P (Advisory Committee on Immunization Practices) ha recomendado en todos los niños la inmunización con vacuna de la Hepatitis B.
En la Revista Economía Nº 3: 79-91,1988 en el articulo Población y Democracia, Erasmo Ramirez del Instituto de Investigaciones Económicas y Sociales de la Universidad de los Andes, refería que las personas menores de 20 años siempre han constituido más de la mitad de la población venezolana. No obstante como consecuencia del descenso de la natalidad, en los censos de los últimos años el número de jóvenes tiende a disminuir con el consecuente incremento de personas mayores de 20 años. Así, en 1971 el 56,4% de la población era menor de 20 años y para 1981, lo era el 51,3%. Esta novísima tendencia de envejecimiento por la base de la pirámide de la población constituirá en el próximo siglo uno de los problemas de población más agudos y que ocasionará situaciones de muy difícil solución.
Igualmente los indicadores sociales y demográficos aparecidos en Perfil de País (año 2004) con la dirección de http://www.bancoex.gov.ve/perfil_venezuela.htm#2
La población total fue de 25.549.084 (para el año 2003), y la estructura por sexo era de hombres 12.843.967 (50.27%) y de mujeres 12.705.117 (49.73%). La estructura por edad era para el año 2003 de 0 a 14 años: 8.226.951 que representa el 34.04%, de 15 a 64 años existen 14.867.407 (61.51%) y de 65 años en adelante 1.075.386 (4.44%).
Los números expuestos representan que el 34% de la población es menor de 15 años, y habría que determinar cuantas personas entre 15 y 40 años existen del segundo grupo para determinar el exacto porcentaje de adolescentes y adultos jóvenes que estando en una etapa sexualmente muy activa tienen sin duda mayores probabilidades de adquirir infecciones de trasmisión sexual. Sea cual sea dicho porcentaje, el número es alto y muy significativo, para tomarlo en cuenta en todas las directrices de educación sexual, de las característica que fueren.
Los números de mayo 2005 de parte del Ministerio de Planificación y Desarrollo de la República Bolivariana de Venezuela dieron los siguientes resultados: www.mpd.gov.ve/venezuela-nva/Venezuela_2005.pdf
Los Indicadores demográficos fueron de una población total por sexo (2004) de 26.127.351 Hab. de los cuales Hombres fueron 13.125.804 Hab. y las mujeres 13.001.547 Hab. Fuente: Instituto Nacional de Estadística (I.N.E). La densidad poblacional fue de 28,93 habitantes / km2 (Año 2004). Fuente: Instituto Nacional de Estadística (I.N.E)
La Estructura por Edad y Sexo se determinó de la siguiente manera: Grupos de Edad (Año 2004) 0-14 (31,71%), hombres: 4.230.326 ; Mujeres: 4.053.423; de 15-64 (63,38%), hombres: 8.303.546; mujeres; 8.256.093 en edades de 65 años en adelante (4,91%); Hombres: 591.932 ; Mujeres: 692.031 (Fuente: Instituto Nacional de Estadística I.N.E). La tasa de crecimiento poblacional fue de 18,6 por cada mil habitantes (Año 2002) Fuente: Instituto Nacional de Estadística (I.N.E)
DATOS EPIDEMIOLOGICOS -INFORME 2005- FONDO DE POBLACION DE LAS NACIONES UNIDAS (U.N.F.P.A).
“LA PROMESA DE IGUALDAD. EQUIDAD DE GENERO, SALUD REPRODUCTIVA Y OBJETIVOS DE DESARROLLO DEL MILENIO”
(EXTRAIDO DEL ARTICULO SOCIEDAD-LOS JOVENES QUIEREN SER PARTE DEL DESARROLLO), “ACTORES DE UN FUTURO ESPINOSO”. EL UNIVERSAL 25 NOVIEMBRE 2005, PERIODISTA NELIDA FERNANDEZ ALONZO)
* 3 MIL MILLONES DE PERSONAS EN EL MUNDO ENTERO TIENEN MENOS DE 25 AÑOS. ES LA MAYOR GENERACION DE JOVENES EN TODA LA HISTORIA DE LA HUMANIDAD Y DE ESOS 85% VIVEN EN PAISES EN DESARROLLO, EN PAISES SUBDESARROLLOS Y PAISES CON UN ALTO INDICE DE POBREZA. CASI UN 45% DE DICHA POBLACION JUVENIL SOBREVIVE CON MENOS DE 2 DOLARES DIARIOS.
* 29.5% DE LOS JOVENES ENTRE 18 Y 24 AÑOS TIENEN ACCESO A LA EDUCACION SUPERIOR
* 55% DE LAS MUERTES POR CAUSAS VIOLENTAS AFECTAN A JOVENES ENTRE 15 Y 24 AÑOS
* LOS JOVENES NO CONOCEN SUS DERECHOS NI SUS DEBERES. CON RESPECTO AL VIH/SIDA. DESDE EL AÑO 2000, 50% DE LAS PERSONAS PORTADORAS DEL VIRUS SE INFECTARON SIENDO JOVENES.
* 4 MILLONES Y MEDIO DE JOVENES ENTRE 15 Y 24 AÑOS VIVEN EN VENEZUELA
* 28.2% DE LOS JOVENES ENTRE 15 Y 24 AÑOS ESTAN DESEMPLEADOS
* 983.125 JOVENES NI ESTUDIAN NI TRABAJAN
* 62% DE LOS CONSUMIDORES DE DROGA SON JOVENES ENTRE 15 Y 29 AÑOS
* 40% DE LOS JOVENES ENTRE 15 Y 24 AÑOS SON DESERTORES ESCOLARES
* 1 DE CADA 10 JOVENES ENTRE 10 Y 24 AÑOS VIVE CON EL VIH (SIN CONTAR EL SUBREGISTRO)
* 5 DE CADA 10 NUEVOS CASOS REPORTADOS DE VIH AFECTA A ADOLESCENTES Y JOVENES HASTA LOS 24 AÑOS.
* CASI UN 25% DE LAS PERSONAS AFECTADAS DE VIH/SIDA TIENEN MENOS DE 25 AÑOS. CADA DIA QUEDAN INFECTADOS 6.000 JOVENES, UNO CADA 14 MINUTOS, USUALMENTE MUJERES Y NIÑAS.
* EN LATINOAMERICA Y EL CARIBE ENTRE UN 35% A UN 52% DE LOS EMBARAZOS DE ADOLESCENTES NO HABIAN SIDO PLANIFICADOS.
“LAS DECISIONES NORMATIVAS CON RESPECTO A LA EDUCACION, SALUD, EMPLEO Y DERECHOS HUMANOS DE LOS JOVENES ACTUALES INCIDIRAN PROFUNDAMENTE EN LA PROXIMA OLEADA DE 1.200 MILLONES DE NIÑOS QUE LLEGARIAN A LA ADOLESCENCIA PARA EL AÑO 2015. LAS DECISIONES QUE HOY SE ADOPTEN (O LAS OPORTUNIDADES QUE SE PIERDAN REPERCUTIRAN A LO LARGO DE LAS FUTURAS GENERACIONES”, POR ESO ES QUE UNO DE LOS OBJETIVOS FUNDAMENTALES ES REDUCIR UN 50% EL INDICE DE POBREZA EN EL MUNDO PARA DICHA FECHA TOPE DEL 2015. (U.N.F.P.A)
EL GRUPO VOCES NUEVAS 2005 EN UN DOCUMENTO DENOMINADO “AGENDA JOVEN: JUVENTUD PARA EL DESARROLLO” CREEN EN QUE “EL ROL DEL JOVEN EN EL DESARROLLO, SE SUSTENTA FUNDAMENTALMENTE EN LA POSIBILIDAD REAL DE INCORPORARSE MAS QUE COMO SUJETOS DEL PROBLEMA, COMO ACTORES DE CAMBIO”
Según la Organización Mundial de la Salud (O.M.S-W.H.O) la incidencia anual de I.T.S curables, fue alrededor de 333 millones de casos (1995), de los cuales aprox. 36 millones corresponden al área de Latinoamérica y el Caribe. Las I.T.S lejos de disminuir su tasa de prevalecía pareciera que aumenta en diferentes países no solo desarrollados, sino también los países subdesarrollados y en vías de desarrollo.
Las I.T.S como elemento “facilitador” del virus de Inmunodeficiencia humana (V.I.H) deben ser consideradas prioridad en cualquier campaña sanitaria y en cualquier modelo de salud, sobre todo de nuestros países del área latinoamericana. Los enormes costos que generan las I.T.S, enfrentados por individuos, comunidades, empresas de manejo de salud, empresas de seguros o gobiernos pueden ser evitables, o en el mejor de los casos, disminuibles. La prevención primaria puede lograr resultados bien interesantes.
La Organización Panamericana de la Salud en su documento I.T.S-P.A.C: infecciones de transmisión sexual: marco de referencia para la prevención, atención y control de las I.T.S y herramientas para su implementación (Julio 2004) que lo podemos conseguir en la dirección web http://www.paho.org/Spanish/AD/FCH/AI/PrevITS.pdf basado en los Programas Mundiales de Salud de la O.M.S sobre SIDA, en programas de O.M.S/ONUSIDA titulado “Políticas y principios para la prevención y la atención de las I.T.S”, refiere que todos estos protocolos han pasado la prueba de la singularidad de cada pais, adaptandose a normas, culturas y hábitos diferentes que sin duda alteran y afectan no sólo la implementación de dichos programas sino inclusive a nuestro parecer los resultados de los mismos.
Es por eso que creemos útil evaluaciones constantes del los programas de prevención, diagnostico y tratamiento de las I.T.S con el objetivo de adaptarnos como pais a los cambios generacionales en la ‘comprensión y adaptación’ a los problemas de salud, de los cuales las I.T.S, son en nuestro país de gran importancia debido al hecho de que más del 50% de nuestra población está por debajo de 30 años. Será muy útil cambiar la mentalidad del médico en referencia a la denuncia epidemiológica de las I.T.S y homologar las terapeuticas tanto a nivel hospitalario estatal, como a nivel de gobernaciones, alcaldías, municipios y centros de atención médica privada.
A tal efecto mencionaremos extraido del Programa de Acción de la Conferencia Internacional sobre la Población y el Desarrollo (C.I.P.D) El Cairo-Egipto 1994, lo referente a los componentes de los servicios de salud y reproducción vemos en los articulos 7.2 y 7.6 lo siguiente:
7.2 ...La atención de la salud reproductiva se define como el conjunto de métodos, técnicas y servicios que contribuyen a la salud y al bienestar reproductivos al evitar y resolver los problemas relacionados con la salud reproductiva. Incluye también la salud sexual, cuyo objetivo es el desarrollo de la vida y de las relaciones personales y no meramente el asesoramiento y la atención en materia de reproducción y de enfermedades de transmisión sexual.
7.6 ...La atención de la salud reproductiva en el contexto de la atención primaria de la salud debería abarcar, entre otras cosas: asesoramiento, información, educación, comunicaciones y servicios en materia de planificación de la familia; educación y servicios de atención prenatal, partos sin riesgos, y atención después del parto, en particular para la lactancia materna y la atención de la salud maternoinfantil, prevención y tratamiento adecuado de la infertilidad;... la prevención del aborto y el tratamiento de sus consecuencias; tratamiento de las infecciones del aparato reproductor, las enfermedades de transmisión sexual y otras afecciones de la salud reproductiva; e información, educación y asesoramiento, según sea apropiado, sobre sexualidad humana, la salud reproductiva y paternidad responsable. Se debería disponer en todos los casos de sistemas de remisión a servicios de planificación de la familia y de diagnóstico y tratamiento de las complicaciones del embarazo, el parto y el aborto, la infecundidad, las infecciones del aparato reproductor, el cáncer de mama y del aparato reproductor, las enfermedades de transmisión sexual y el VIH/SIDA. La disuasión activa de prácticas peligrosas como la mutilación genital de las mujeres, también debería formar parte de los programas de atención de la salud reproductiva.
La Organización Panamericana de la Salud en su documento I.T.S-P.A.C refiere que la incidencia mundial de las I.T.S es de 333 millones de casos curables (gonorrea, infección por chlamidia, sífilis, tricomoniasis) (W.H.O/GPA. Global prevalence and incidences of selected curable sexually transmitted diseases: overview and estimate. Geneva: W.H.O; 1995. (W.H.O/GPA/STI 95.1), lo que causa una honda preocupación motivado a que las I.T.S cuando no son diagnosticadas y por ende tratadas facilitarían la transmisibilidad del virus de la inmunodeficiencia humana, además de los costos ocasionados con las I.T.S no detectadas, o no sometidas a tratamiento o inclusive tratadas erróneamente debido a la automedicación (muy en boga en nuestros paises), que en los moentos actuales son difíciles de enfrentar debido a la caida de las economías regionales.
La misma organización refiere tambien que los programas de prevención y atención tienen poca eficacia debido a otorgamiento de bajos recursos económicos para los mismos que los hace ineficaces y poco confiables, además de crear centros de exclusiva atención de pacientes con I.T.S lo que ‘marca’ al paciente, lograndose muchas veces el efecto contrario en la asistencia regular a controles, ya que el paciente se ‘siente observado y en cierta medida acusado’,además de asignarsele escaso valor a los programas de educación y por ende a la parte profilactica y preventiva.
LAS INFECCIONES DE TRANSMISION SEXUAL EN EL CURSO DE LA HISTORIA DEL HOMBRE
En lo referente a las enfermedades de transmisión sexual tenemos que en los Tratados Médicos escritos durante el reinado del emperador chino Ho-Ang-Ti hace aprox 4.500 años describen la gonorrea. Espor eso que no es de extrañar que en el siglo III a.C ya en China existían criterios de higiene sexual. Igualmente en los Papiros Brugsch que datan del 1.350 a.C, describen tambien los sintomas y el tratamiento de la gonorrea. En la Biblia (Levitico cap. 15) tambien se describe la enfermedad, y se relaciona con la practica sexual, lo que se cree era la gonorrea y Moises señala su alta contagiosidad y su manera de prevenirla evitando el contacto sexual en los momentos iniciales de los sintomas (Ellsworth P, Rossi A).
El Código de Hammurabi (2.250-2.200 a.C) código de leyes babilónico basado en ordenamientos legislativos sumerios contenía regulaciones que abarcaban el campo de la Medicina, mas precisamente en el campo quirúrgico, en la cirugía oftalmológica, en la cirugia vesical de calculos y en el tratamiento de drenaje y tratamiento de abscesos e infecciones, en diferentes sitios del organismo. Inclusive es de destacar que la sifilis como enfermedad estaba presente en el codigo babilonico donde “una enfermedad con caractericas parecidas a la sifilis, denominada Benú, era considerada causa de invalidez contractual, en el caso de la venta de un esclavo enfermo por la misma”
Hipocrates fué el primero es describir con el nombre gonorrea a la enfermedad de transmision sexual, con sus caracteristicas, a pesar de que la enfermedad se sugería en la Biblia (Levitico 15) y en papiros del pueblo egipcio y que posteriormente Galeno le dá el mismo nombre. Igualmente Hipócrates en el 460 a.C describe lesiones genitales duras y suaves secundarias a exposición sexual.
Tanto griegos como romanos describen las verrugas genitales (virus papiloma humano), que se transmiten por relaciones sexuales. Hasta bien entrado el siglo XX se creía erroneamente que la infección de las verrugas o condilomas genitales, formaba parte de las infecciones sifiliticas y gonorreicas.
En el antiguo Egipto hay pinturas que describen su tratamiento con el uso de cauterio y en la Grecia clásica adopta su nombre del griego “Kondyloma” que significa verruga.
En la antigua Roma, en el siglo I d.C Aulus Cornelius Celsus (25 a.C - 50 d.C) considerado como el “Cicerón de la Medicina”, o el “Hipocrates latino”, hace una diferenciación de las verrugas que la nombramos por anecdotica y es la de ficus a las verrugas genitales, myrmecia a las verrugas de la planta del pié y thimión a la verruga vulgar. En Roma ya se sospechaba su posible transmisión sexual ya que la presentaban en el ano. Igualmente Celso describió ulceras genitales duras y suaves.
Plinio ‘el viejo’ (23-79 d.C) escribió de una lesión llamada ‘mentagra’ que seguía al cunnilingus.
Trotula de Ruggiero la primera ginecologo de la historia occidental era miembro de la Escuela de Salerno en la Campania italiana y ejerció la medicina en el siglo XI. Describe la gonorrea como “inflammations virgae virilis”. Compuso uno de los primeros tratados de pediatria y otro sobre enfermedades de la piel (en éste último hace una descripción de las manifestaciones externas de la sifilis). En el medioevo se creia que la gonorrea formaba parte de la clinica general de la sífilis.
Guillermo de Saliceto (1.210-1.277 d.C) perteneciente a la Escuela de Medicina de Bologna, en su obra ”Ciroxia” denominada “Guillelmia” en su honor compuesta de cinco libros, se convertiría en uno de los textos quirurgicos preferido del renacimiento. En él, Saliceto sugería lavarse los genitales despues del coito como método profilactico para evitar las infecciones venereas, recomendación que se aceptaría con otro médico famoso del siglo XV Pedro d´Àrgelata.
En el siglo XIII Lanfranco de Milán (1.250-1.315) de la Escuela de Medicina de Bologna, en su libro titulado “Chirurgia magna” aconsejaba lavado de los organos genitales con agua y vinagre a partes iguales despues de un coito sospechoso y de no tener estos ingredientes, Lanfranco recomendaba “lavar el miembro con la propia orina “.
En 1.325 los aztecas fundan Tenochtitlán con altos conceptos medicos de higiene, de salud publica. Las enfermedades venéreas eran conocidas como Cihuatlaueliloc. La Coanenepilli "Lengua de Serpiente" era una hierba cuya raíz en polvo espesada con el agua y bebida era util para el dolor de pecho, contra la fiebre, y en individuos con sangre y pus en la orina. La Huihuitzmallotic era una hierba que mezclada con miel e introducida en la uretra masculina servia para la curación de los problemas urinarios (I.T.S?)
Pedro D´Argelata quien falleció en 1423, describió quistes y ulceras de la vejiga y las ulceras peneanas, al igual que Marcello de Como, de la Lombardia italiana, quien tambien describió las ulceras multiples de pene probablemente sifiliticas. Argellata recomendaba en verano lavar el pene con agua y en invierno hacerlo con orina por sus poderes medicinales.

En el medioevo se creía que la sífilis era debida a mala alimentación
Avicena (980-1.037 d.C) médico, científico y filósofo, en su obra “Canon de la Medicina” considerada la biblia médica del Medioevo refería que resultaba útil “mantenerse alejado de las mujeres que dejan caer liquidos de la vulva”. Las posiciones coitales segun Avicena podian tener consecuencias, asi tenemos que la posición donde la mujer está encima del hombre podría ocasionar hidrocele (hernia escrotal), flatulencia, ulceras uretrales, ulceras vesicales, y dificultad en la salida del esperma (Carusi).
Berengario de Carpi, (1.470-1.530) autor del libro “De arte mingendi cum instrumentis” fué factor importante en la instauración de la terapia mercurial para los sifiliticos.
Giovanni de Vigo (1.460-1.525) de la zona de la Liguria italiana, se ganó la confianza y los favores del Cardenal Giulio Della Rovere, futuro Papa Julio II, el año 1.503, teniendo éste tres hijos y adquiriendo el “Mal francés”. Decía en su libro publicado en 1.514 “De practica copiosa in arte chirurgica” que el “Mal francés o morbus gallicus” tenía origen sin excepción su origen de “In vulva in mulieribus et in virga in hominibus“ despues del coito infectante. Habló de lesiones primarias (genitales), lesiones secundarias (pustulas cutaneas) y lesiones terciarias (gomas lueticas, “tuberosidades llenas de materia gruesa y flemática”. Por dichas lesiones el Papa Julio II, famoso por haber mandado e pintar la Capilla Sextina por Miguel Angel, prohibía a los fieles que le besaran los pies, ya que tenía una “podagra tuberosa e ulcerata” que Vigo medicaba diariamente con un “emplastrum de Vigo cum mercurio” que protegía contra pustulas y exantemas (Cosmacini).
La medicina le dio a la enfermedad el nombre latín lues, que simplemente significa epidemia.
El descubrimiento de America realizado por Cristobal Colón en 1.492 originaría una de las polemicas mas intensas de la historia de la medicina como fué el origen de la Sifilis. Según los europeos , en especial españoles como Ruy Diaz de Isla (1.462-1.542) y posteriormente Oviedo en 1.525 daban como cierta la version de que la Sífilis era originaria de America, al punto que inicialmente la llamaron “ Las Indias”. Sin embargo las controversias comenzarían cuando el alemán Schelling proponía como via de propagación las relaciones sexuales el año de 1.500….cuando ya en la ciudad alemana de Nuremberg desde 1.496 se les advertía a los habitantes de los peligros de adquirir la enfermedad al visitar antros de prostitutas. Existe tambien otra gran incongruencia y es la de los 30.000 soldados del rey de Francia Carlos VIII de Francia, llegando a la peninsula napolitana aproximadamente con 50.000 mercenarios con ochocientas “hembras de coito impuro” propagando la epidemia primero en Italia y posteriormente en toda Europa. Inclusive las reseñas historicas hablan de dicho asedio de Napoles y que Carlos VIII muere a la edad de 28 años parece ser de Sifilis cerebral (G. Del Guerra),(Storia della Medicina e della Sanitá in Italia. G. Cosmacini Laterza 1.998),(Fiumara 1.983).
Por tal motivo dice Woehr en su trabajo “La historia de la Expansión y terapeutica de la Sifilis” cada nación del mundo civilizado le daba a la enfermedad un nombre caracteristico, y asi Francia la denominaba “enfermedad italiana”, los alemanes, españoles e ingleses la llamaban “enfermedad francesa”, los japoneses la llamaban “enfermedad portuguesa” y los rusos la llamaban “enfermedad polaca”, los turcos la llamaban “Mal de los Cristianos” y “Mal Español”, para los portugueses “Mal Castellano”, para los polacos “Mal de los Alemanes”, o “Mal de San Job” protector de los leprosos, debido a que inicialmente en Italia, los leprosos eran hospedados en leprocomios antes de estar en los denominados “Hospitales de los Incurables” (Cosmacini). Inclusive se le denominó la ‘enfermedad de Cantón’ y en Japón como la ‘enfermedad china’ . Los ingleses la nombraron la ‘varicela francesa’ o la ‘gran varicela’, mientras que en Francia era conocida como “la grosse viruela”
El médico español Ruiz Diaz de Ysla en 1539 en su obra ‘ Tratado contra el Mal Serpentino’ refiere que la enfermedad la trajeron los marineros de Colón desde la isla Española contagiados sexualmente por las indígenas de la isla.

Gráfico titulado “El español afligido por el Mal de Napoles’
Lorenzo de Medicis (1.449-1.492), “El Magnifico”, Duque de Urbino y uno de los grandes “Creadores” del despunte renacentista de las artes y de las Ciencias en general en la ciudad de Florencia-Italia padeció del “Mal Francés” es decir Sifilis. Se dice que al momento de subir al lecho nupcial en presencia de amigos (costumbre arraigada de la época), se le vieron ampollas y manchas en las piernas. Su esposa Magdalena fallecería mientras daba a luz su único hijo y él moriría precozmente en 1.492, el mismo año del descubrimiento de América a los cuarenta y tres años de edad.
Gerónimo Francastoro médico italiano (1.478-1.553), fundador de la Epidemiología, fue médico del Concilio de Trento (Contrareforma) y en 1.546 publica “De contagioni et contagiosis morbis” en la que describe las tres formas de contagio de las enfermedades contagiosas (por contacto directo, por fomites portadores de germenes infecciosos y a distancia, siendo el primero en pensar que existían particulas invisibles a las que llamó ‘Seminaria’, que al reproducirse rapidamente propagarían la enfermedad). El concepto de que algunas enfermedades se contagian se menciona desde el griego Tucídides en “Historia de las guerras del Peloponeso” pero en esencia la primera teoría racional de la naturaleza de las infecciones se debe a Francastoro.

Gerónimo Francastoro (1.478-1.553)
En 1.530 en Verona publica un poema titulado “Syphilis sive de morbo gallicus” dedicado al cardenal Pietro Bembo, distinguido humanista veneziano, conocido mujeriego con poder sobre la curia romana de quien se dice que era amante de Lucrecia Borgia hija del Papa Alejandro VI y quien le hizo correcciones al mismo poema, posiblemente por estar contagiado del mal. Alejandro VI, con su proceder indigno de su investidura, fué uno de los objetivos principales de la reforma protestante y era caricaturizado como sifilitico ). El poema lo escribió en latin y se convirtió en el poema más conocido de su tiempo acerca de la sifilis. Traducida al italiano por Benini, en uno de sus fragmentos refiere:
"primieramente era mirabil cosa
che l'introdotta infezione sovente
segni non desse manifesti appieno
se quattro corsi non compia la luna"
Lo que significaba que las manifestaciones de la infección daba manifestaciones si la luna cambiaba 4 cursos.. dandonos a entender el periodo de incubación de la enfermedad. En otra parte del poema refiere que Sifilo joven pastor habiendo ofendido a Apolo, éste lo penalizó con una terrible enfermedad que disturba la belleza y le salen ulceras deformes por todo el cuero y en la cara. A continuación en verso:
Vi si narra la storia di Sifilo, giovane pastore, che,
avendo offeso Apollo, viene da questi punito con una terribile
malattia che ne deturpa irrimediabilmente la bellezza:
"tosto, pel corpo tutto, ulceri informi
usciano e orribilmente il viso......."
Fué un interesado en las enfermedades epidémicas siendo el primero en reconocer el tifus exantematico, por lo que se le considera padre de la moderna Epidemiología.
La controversia acerca de la Sifilis continuaba cuando el celebre pintor Durero hizo un grabado sobre madera mostrando un paciente sifilitico. Ilustraba un caso del médico del pueblo de Nuremberg, Dietrich Uelzen quien se dice que describió la sifilis por primera vez y no Francastoro. Igualmente Ulrico von Hutten (1.488-1.523) destacado poeta y humanista alemán seguidor fanático de la reforma protestante de Lucero y enemigo publico del papado y de la nobleza publicó una estimación de la enfermedad en Alemania ubicando su aparición en 1497 (De guaiaci medicina et morbo gallico liber unus 1.519). Los ultimos 15 años de su vida, Hutten padeció la sífilis de la cual murió en la isla Ufenau en el lago Zurich, Suiza.
En su libro sobre ‘aportación médica americana’, el médico español Nicolás Monardes refería en Recomienda la época ‘de a do vino el mal , viene el remedio’ que significa ‘de donde viene el mal viene el remedio”. Monardes hizo una descripción botánica del guayacán o palo de las Indias (Guaiacum officinale L) diferente del "palo santo" (Guaiacum sanctus L). Describe la manera de preparar el "agua de palo", y compara los provechosos efectos del palo santo con los menos beneficiosos de otra planta, de origen chino, americanizada en su cultivo y también usada allá en el tratamiento de las bubas: la raíz de china.
El primer caso de sífilis curado por el guayacán lo relata Nicolás Monardes: "Dio noticias dél a su amo de este manera. Como un español padeciese grandes dolores de bubas, que una india se las había pegado, el indio le dio el agua del guayacán, con que no sólo se le quitaron los dolores que pasdecía, pero sanó muy bien del mal; (…) y cierto para este mal es el mejor y más alto remedio de cuantos hoy ser han hallado y que con más certinidad y más firmeza sana y cura la tal enfermedad. Porque si se da esta agua como se ha de dar, es cierto que sanan perfectísimamente, sin tornar a recaer, salvo si el enfermo no torna a revolcarse en el mismo cieno do tomó las primeras".
Leoniceno eminente profesor de Medicina de la Escuela Médica de Ferrara describe el primer cuadro clinico completo de la Sifilis en su “Libellus de epidemia, quam vulgo morbum gallicum vocant” Venecia 1.497 y de las opiniones médicas acerca de la enfermedad que existían en la epoca entre el siglo XV y el siglo XVI. La explicación que dà es que ya en la época precolombina existía en Europa una forma endemica y atenuada de Sífilis que con las expediciones a America alcanzó una virulencia sin precedentes. Refiere Leoniceno que la endemia vino de España a Italia en 1.495 con el ejercito de Consalvo de Cordoba enviado al Reino de Nápoles para combatir contra Carlos VIII, llegando a la peninsula napolitana aproximadamente 50.000 mercenarios con ochocientas “hembras de coito impuro” propagando la epidemia primero en Italia y posteriormente en toda Europa, denominandose ‘La plaga roja’ conocida tambien como ‘Great Pox’.
Las reseñas historicas hablan del asedio de Napoles y mencionan que el Rey Carlos VIII muere a la temprana edad de 28 años posiblemente de sifilis cerebral (G. Del Guerra). (Storia della Medicina e della Sanitá in Italia. G. Cosmacini Laterza 1.998) (Fiumara 1983) .
El celebre Gabriel Falloppio(1.523-1.562) cirujano y anatomista italiano, en su libro “De preservatione a carie gallica” del año 1.555 ideó una protección individual para el llamado “Mal francés o sifilis” consistente en un corte de lino en forma de saco, a la medida del glande “ad mensuram glandis” empapado de mercurio (antecesor del moderno preservativo).
Unas excavaciones refuerzan la teoria de Leoniceno que la sífilis no procede de América (http://www.diariomedico.com/entorno/ent040900comtris.html).
El texto publicado en Diario Médico refiere que estaba presente en Europa antes de que Colón volviera de su primer viaje, confirmado por excavaciones que revelan que la sífilis no procede de América. La teoría que refiere que la sífilis fue traída a Europa desde América por tripulación de Colón y transmitida en tierras europeas no tiene basamento ya que según el estudio en mención se consiguieron esqueletos en un convento en el norte de Inglaterra, específicamente de monjes de un monasterio, en Hull, al norte de Inglaterra, fueron datados entre 1.300 y 1.450, con claras lesiones de la enfermedad, por la Universidad de Bradford, con secuelas de haber contraido sífilis y los mismos datan de mucho tiempo antes de los viajes del almirante genovés. Los resultados sostienen que esta enfermedad ya estaba presente en Europa antes de que Colón volviera de su primer viaje. "Los esqueletos excavados en Hull fechados entre el año 1.300 y 1.450 poseen claros signos de padecer sífilis", explica Ángela Boylston, paleopatologista y jefa del equipo arqueológico de la Universidad de Bradford, en el norte de Inglaterra, que realiza las investigaciones
La sifilis afectaría desde mediados del siglo XVI hasta comienzos del siglo XX numerosas figuras de la historia del hombre como Francisco I Rey de Francia, el papa Julio II, famoso por su relación artisticas con Miguel Angel y la Capilla Sixtina, poetas como Alfredo de Musset entre otros. Los santos protectores para la Sifilis eran San Giobbe y San Dionisio. Y curiosamente existía un producto traido por Colón desde las Antillas llamado madero de Guayaco que se le denominaba en Europa “Estaca o madero santo” que decían tenía propiedades terapeuticas en pacientes sifiliticos
A mediados del siglo XVI la Iglesia Catolica propone la abstinencia sexual como argumento lógico para combatir la Sifilis, la cual sin duda alguna, se había convertido en un problema como hoy definiriamos de ”salud publica”. El papa Paulo IV decretó la expulsion de las prostitutas de Roma y del Estado Pontificio. Pero como es natural éste edicto levantó tan acaloradas protestas por el pueblo, acostumbrado a las practicas con prostitutas, que tuvieron que buscar localidades del otro lado del rio Tiber (hoy en día la barriada de Trastevere), donde Carlos IX tuvo que “tolerar” la construcción de casas para tal fin, de donde proviene el nombre de “casas de tolerancia”. Las prostitutas enfermas de sifilis eran aisladas y castigadas corporalmente antes y despues de los tratamientos recibidos.
En 1.563 un médico veneciano de nombre Giovanni Marinelli publica en Venecia el primer Tratado de Ginecología-Obstetricia “Le medicine pertinenti alle infermitá delle donne”, donde menciona “aquellos pequeños fastidios que pueden inclusive ser motivo de rescisión matrimonial” como por ejemplo la incontinencia urinaria, la halitosis, la eyaculación precoz, la blenorragia, el satirismo y el priapismo.
En 1.585 William Cloves del Hospital San Bartolomé en Londres afirmaba que un paciente de cada dos era sifilitico y que creía que en 5 años había tratado a mas de un millar de paciente. Un factor fundamental en el aumento de la prevalencia e incidencia de la sifilis en la Inglaterra del siglo XVI fué que los jovenes de las zonas rurales (que representaban el 80%) y estaban fuera del peligro de la Sifilis ya que no eran promiscuos, se comenzaron a trasladar a las grandes ciudades, lo que se convertiría en la base fundamental del pasmoso crecimiento de los pacientes con sifilis (Watts).
El “Tratado de Urologia” del Dr Francisco Diaz (1.527-1.590), Padre de la Urología española, menciona en el ultimo de los libros el tratamiento de las almorranas, de la flema salada, y la ‘ninphea o crecimiento de carne en el pudendo de la mujer’ posiblemente refiriendose a las verrugas virales genitales actualmente denominadas virus del papiloma humano. El ‘cisorio’ instrumento precursor del moderno uretrotomo era similar a un cateter dentro del cual se introducia una ‘verga fina de plata’ con el que se iba cortando la carnosidad uretral (estrecheces o endurecimientos de la uretra), que el decía eran casi siempre ocasionados por la gonorrea o mal francés. Analiza en sus obras los procesos inflamatorios uretrales (gonorrea?).
Se publica en la ciudad de Valencia-España en 1676 una nueva edición del libro “Crisol de la Cirugia” del eminente medico-cirujano de la Universidad de Padova Fabricio Di Aquapendente, a cargo del editor Pedro Gonzalez de Godoy del Instituto de Lenguaje de Valencia. Se describe la manera de tratar las verrugas genitales en aquel entonces denominadas “higas”.
Las enfermedades venereas desde el siglo XVI que la comienza a describir el médico italiano Girolamo Francastoro fueron siempre un verdadero problema de salud publica e inclusive Francastoro inicia el discurso de la teoria del contagio....y ya a comienzos del siglo XVIII la unica manera de contrarestar ésta enfermedad era a través de curas de mercurio en un ambiente caliente y seco, lo que se denominó “El martirio del mercurio” . Se decía en aquel entonces…”Por una hora con Venus, veinte años con Mercurio”.
Lancisi en 1700 demostró la relación de la sífilis con el sistema cardiovascular.
El Dr John Hunter (1.728-1.793) se le conoce desde el punto de vista urologico por la descripcion del chancro duro de la sifilis o chancro Hunteriano. Como dato curioso se inoculó pus gonorreico de un paciente que ignoraba que era tambien sifilitico y adquirió las dos enfermedades, determinando que eran ambas ocasionadas por un virus venereo.
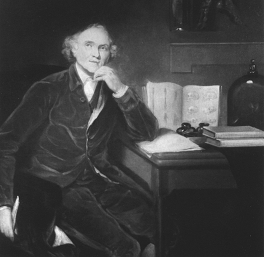
John Hunter (1.728-1.793)
El Martirio del Mercurio (por el Dios romano del Comercio y del Viajero), fue sufrido por todos aquellos que se sometían a tratamiento por las enfermedades venereas. Podía untarse como balsamo o ingerido, en pacientes que padecian sifilis u otras enfermedades venereas. Luego el paciente era sometido a baños de vapor o cubierto con mantas gruesas, basandose en la Teoria de los Humores, segun la cual los venenos causantes de la enfermedad debian evaporarse del organismo. Refiere Watts que a ésta Teoria Helenistica-Arabe se le sumaba la convicción cristiana de que el dolor fisico causado por el tratamiento, donde se caian los dientes, los dolores corporales eran tremendos, se le caia el cabello, las pestañas y la barba, asi como los altos costos del mismo, propiciaban una especie de purga a los pecados cometidos.

Grabado mostrando a los hombres sometidos al Martirio del Mercurio como tratamiento de sus enfermedades venereas.
En 1.838 Felipe Ricord (1.799-1.889) venereologo francés, escribe una obra de gran importancia “Tratado practico de las enfermedades venereas” publicado en Paris, donde divide la sifilis en tres periodos y estudia y describe las diversas manifestaciones de la blenorragia (Sanabria). Laín Entralgo, gloria de la Historia de la Medicina española cita: “En el campo de la sífilis, Felipe Ricord desacreditó la creencia de Hunter en que la gonorrea y la sífilis eran la misma enfermedad, cuando inoculó pus gonorreico a 2.500 pacientes, sin que ninguno contrajera la sífilis”
En sus clases en el Hôpital du Midi, del que era director, decía con frecuencia: “Caballeros: la sífilis es una afección que hay que estudiar sin contraerla”.
En 1.854 el Ioduro de potasio fue introducido en conjunto con el mercurio para el tratamiento de la sífilis.
En 1.861 el medico ingles del London Hospital, Jonathan Hutchinson describe la sìfilis congenital e igualmente describe la denominada ‘Triada de Hutchinson’ consistente en sordera, afección de la vision y dientes en forma de muesca.

Dr Jonathan Hutchinson (1.828-1.913)
Alrededor de 1.870 el Dr Alfredo Fournier (quien describiría posteriormente la Gangrena de Fournier) obtiene la primera Catedra de Sifilología en el Hospital de San Louis en Paris-Francia donde se correlacionaba la sifilis con la prostitución. Posteriormente el hijo de Fournier en el año 1.905 refería de manera empirica que las espantosas enfermedades a las que estaban expuestos niños y adultos, como la masturbación crónica, el delirium tremens y la tuberculosis, podrían haber “heredado” varias generaciones anteriores de un miembro familiar sifilitico.
El Dr Neisser, urólogo y sifilólogo, en 1.879 aisló la causa de la gonorrea enfermedad antiquisima, al descubrir la Neisseria gonorrhoeae, en honor de su descubridor, luego de mas de 3.500 años de mencionarse en la historia de la medicina.
En 1.889 Augusto Ducrey (1.860–1.940), dermatologo italiano descubre el bacilo del chancro blando (1.888), en su honor bautizado Hemophylus ducreyii profesor de dermatología en Pisa y Roma. Junto con Tommaso de Amicis y Lodovico Tommasi, conformaban una trilogía de medicos muy destacados en el campo de la dermato-venereología
A finales de siglo XIX y comienzos del siglo XX las instilaciones uretrales para el tratamiento de enfermedades venereas se hacían con permanganato de potasio de 1x10.000 a 1x 5.000, dos tratamientos diarios por 15 dias y con nitrato de plata al 1x200, con expresiones uretrales y las dilataciones-expresiones-lavados no estaban exentas de ocasionar problemas como estrecheces uretrales, las periuretritis fistulosas y los abscesos periuretrales.
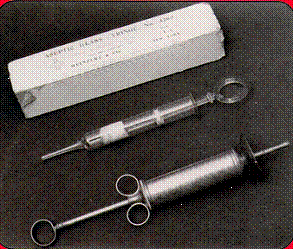
Jeringas de Irrigacion uretral
En 1.902 Alberto C. Barnes y H. Hille de Pennsylvania producen el Argyrol® compuesto a base de nitrato de plata, poderoso germicida utilizado como antiseptico y colocado topicamente en las conjuntivas como profilactico de la oftalmia neonatorum, utilizado tambien como antiseptico y astringente especialmente en infecciones de piel y mucosas. En éste ultimo caso se utilizó intrauretral para infecciones uretrales de etiologia venerea, utilizado masivamente en los primeros 60 años del siglo XX. Su uso ocasionaba estenosis uretrales cronicas de dificil tratamiento, que condenaban al paciente a dilataciones perennes con sondas metalicas. A proposito de esto, existian a principios del siglo XX (1.902-1.903) instrumentos para el tratamiento de las uretritis cronicas, producidas principalmente por enfermedades venereas tipo gonococcia o por las consecuencias de los tratamientos médicos intrauretrales. Estos instrumentos tenian como finalidad producir masajes a la uretra, como podemos verlos en la gráfica abajo (masajeador Hidraulico de Janet) diseñado básicamente para la uretra anterior.

Masajeador Hidraulico de Janet para la uretra anterior
En 1.905 el zoologo prusiano Fritz Schaudinn (1.871-1.906) y él médico militar berlinés Erich Hoffmann (1.868- 1.959) descubren que el agente causal de la Sifilis es el Treponema pallidum. Revelaron la causa de una de las mas penosas enfermedades en la historia de la humanidad, la sífilis. Fue el dia 3 de marzo de 1.905, en la Clínica La Charité, de Berlín, siendo muy difícil de identificar el agente patógeno, ya que era casi transparente y por tanto sólo visible al microscopio mediante contraste de fase.
Posteriormente Aldo Castellani identicaría el Treponema causante del Pian (Treponema Y) y posteriormente Leon Blanco F. descubrírìa el agente causal de la Pinta (Treponema C).
En 1.906 el bacteriologo Augusto von Wassermann, y el dermatologo Alberto Neisser y Carlos Bruck (discipulo de Neisser) publican en la ‘Deutsche Medizinische’ Wochenschrift un método innovador de diagnostico de la sifilis en el suero sanguineo denominada “reacción Wassermann”. Y es en honor a Neisser que el diplococo de la uretritis gonococcica recibe el nombre de Neisseria gonorrhoeae.
El año 1.909, el sabio serólogo Pablo Ehrlich(1.854-1.915) y Sahachiro Hata produjeron el preparado denominado 3.3-diamino-4.4-dihidroxiarseno-benceno con el numero de control 606 y bajo la firma Farbwerke de Hoeschst en Franckfurt con el nombre comercial de Salvarsan®, cuyo significado es “arsénico que salva”, para combatir la sifilis, la cual desde 1905 se sabía producida por el Treponema pallidum. Fué Alberto Neisser dermatologo de fama mundial quien presentaría el Salvarsan® durante el Congreso de los Investigadores Médicos en Konigsberg en 1.910. Posteriormente en 1.911 se mejoró la solubilidad, con la ayuda de los doctores Benda, Bertheim y Hata y sale al mercado el Neo-Salvarsan® conocido como compuesto “914”.


Paul Ehrlich (1854-1915) Sahachiro Hata(1873-1938)

Ehrlich (1854-1915) y Sachahiro Hata (1873-1938) trabajando juntos

Neo-Salvarsán®
En 1.910 se reconocen en Europa las cuatro enfermedades diferentes causadas pore un Treponema y solamente una de ellas, la sífilis venerea se transmitía por contacto sexual, las otras tres el Pian (Treponema pertenue), la sifilis endémica y la pinta se transmitían por via no sexual. No nos olvidemos de la gran prevalencia de la sifilis en el viejo continente donde para 1.910 existían alrededor de 32 centros urbanos con mas de medio millon de personas cada uno y se estimaba para aquel entonces que el 10% de dicha población tenían infección por Treponema pallidum, llegandose a más de 1.5 millones de casos.
El Dr Hans Reiter describe por primera vez en el año 1.916 la triada diagnostica que recibe su nombre o Síndrome de Reiter (artritis reactiva, conjuntivitis y uretritis no gonococcica) , que por documentos médicos de principios del siglo XVI en referencia a los padecimientos del navegante Cristóbal Colón, parecería que sufría de un síndrome de Reiter.
Desde 1.910 a 1.930 el español Cano FG, popularizó las inyecciones intraprostaticas de soluciones antisepticas como el metilfenol y el fenol normal para casos de prostatitis gonococcicas. Igualmente el ingles Sir James Robert utilizaba soluciones intraprostaticas para reducir el volumen de la glandula y con ello poder aliviar los sintomas urinarios obstructivos, adelantandose al concepto actual. Dicha solución mezclaba varios ingredientes como agua destilada, acido acetico glacial, glicerina y acido carbolico.
De nuevo el eminente Laín Entralgo refería, cito textualmente: “Desde 1.914 se disponía de tratamientos muy avanzados para las cuatro grandes infecciones debidas a protozoarios. Con los arsenicales pentavalentes se podían combatir algunas tripanosomiasis. Con los trivalentes (salvarsanes), la sífilis. La emetina se usaba en la amibiasis desde 1.912 y la quinina permitió ejercer una terapia supresiva del paludismo. En 1.921 Levaditi, un rumano que trabajaba en el Instituto Pasteur de París, introdujo el bismuto en la terapéutica antisifilítica. Durante más de 20 años la medicación de la sífilis se hizo en base a los arsenicales trivalentes (salvarsanes y derivados) y de preparados de bismuto como complemento. Salvando los inconvenientes derivados de la toxicidad hepática del arsénico y de la renal del bismuto, la terapéutica era eficaz y permitió un control bastante efectivo de la sífilis a costa de tratamientos repetidos y prolongados. Hasta la llegada de la penicilina, esta técnica terapéutica se mantendría sin grandes variaciones.
A mediados del siglo XVI la Iglesia Catolica propone la abstinencia sexual como argumento lógico para combatir la sifilis, la cual sin duda alguna, se había convertido en un problema como hoy definiriamos de ”salud publica”. El papa Paulo IV decretó la expulsion de las prostitutas de Roma y del Estado Pontificio. Pero como es natural éste edicto levantó tan acaloradas protestas por el pueblo, acostumbrado a las practicas con prostitutas, que tuvieron que buscar localidades del otro lado del rio Tiber (hoy en día la barriada de Trastevere), donde Carlos IX tuvo que “tolerar” la construcción de casas para tal fin, de donde proviene el nombre de “casas de tolerancia”. Las prostitutas enfermas de sifilis eran aisladas y castigadas corporalmente antes y despues de los tratamientos recibidos.
La sifilis afectaría desde mediados del siglo XVI hasta comienzos del siglo XX numerosas figuras de la historia del hombre como Francisco I Rey de Francia, el papa Julio II, famoso por su relación artisticas con Miguel Angel y la Capilla Sixtina, literatos como Alfredo de Musset, generales como Heliogábalo, el emperador Tiberio, Calígula, Teodocia emperatriz de Bizancio y esposa de Justiniano. Los papas Bonifacio VII, Alejandro VI (Rodrigo Borgia) y su hijo Cesar Borgia. El Rey inglés Enrique VIII, el Zar Iván el terrible de Rusia, el segundo marido de la reina María Estuardo de Escocia, Lord Henry Darnley, Carlos VIII y Francisco I de Francia contrajeron la sífilis. Los Habsburgo, fue tanto en su rama española como en su rama austríaca una familia real aquejada de sífilis. Felipe II, su tercera esposa, Isabel de Valois, su hijo Carlos tenía síntomas de sífilis hereditaria, el rey Felipe IV de España, contrajo sífilis y su hijo Carlos II así como su madre Mariana de Austria.
Los Habsburgos de Austria, como Francisco José I, esposo de Sissy, el hijo de ambos, Rodolfo de Habsburgo, su esposa Estefanía y su amante María Vetsera. El hermano de Francisco José I , Maximiliano, contrajo sífilis y su esposa Carlota.
En Portugal, el rey Alfonso “el loco”, se infectó de sífilis. Pedro I de Rusia contrajo la sífilis con su esposa Catalina, el Marqués de Sade, Lord Randolph Churchill, padre de Winston Churchill, la bailarina Lola Montez, el pianista y compositor húngaro Franz Liszt, Franz Schubert y Ludwig van Beethoven también la contrajeron. William Shakespeare, Guy de Maupassant, Stendhal, Lord Byron, James Joyce, Arthur Rimbaud, Paul Verlaine, Tolousse Lautrec, Charles Baudelaire, Federico Nietszche, Enrique Heine, Oscar Wilde, Karen Blixen, Vincent Van Gogh, Paul Gaugin, el célebre pintor español Goya, Samuel Colt, Jules de Goncourt, Alphonse Daudet, Guy de Maupassant (Disease and history. Cartwright FF, Biddiss MD.Barnes and Noble Books New York 1972). También Abraham Lincoln y Mary Todd, el líder soviético Lenin, Hitler y Benito Mussolini.
En 1913 Nicholas,Durand y Fauré describen el linfogranuloma venereo. Sería hasta 1927 cuando se vió el organismo causante por Gay-Prieto.
En 1946 Harris y colaboradores introducen el VDRL (venereal disease research laboratories)(Fiumara 1983)
En 1.949 Strauss revela el caracter viral de las verrugas genitales. En 1.903 Ciuffo demostró que las verrugas plantares producidas con extractos de verrugas genitales obedecían al mismo agente infeccioso
En 1957 Deacon introduce el Test FTA (fluorescent treponemal antibody). En 1964 Hunter introduce el FTA-Abs para confirmar y detectar la sífilis congenita en recien nacidos.
El 5 de Junio de 1981 se conocen en Estados Unidos de America los primeros casos de SIDA (sindrome de inmunodeficiencia adquirida). Fué ése día que sale publicado en el MMWR la descripción de cinco varones homosexuales de Los Angeles con neumonía por Pneumocystis carinii. Todos los casos estudiados tenían déficit importante de la inmunidad celular. Todos ellos murieron. Considerada la Peste Negra del siglo XX y comienzos del siglo XXI, ha sido , es y será uno de los mayores retos de la medicina mundial, ya que su distribución es universal y los esfuerzos mancomunados en el área del descubrimiento de un esquema de tratamiento eficaz por parte de los paises más desarrollados ha sido y es un objetivo de primer orden.
DATOS EPIDEMIOLOGICOS DE I.T.S EN VENEZUELA
Desde 1993 hasta 1996 el número de casos de SIDA en Venezuela notificados fue de 966 casos en 1993, 1003 en 1994, 746 en 1995 y 226 en 1996 con un total acumulado de 2.941 casos.
La tasa de incidencia anual por 100.000 habitantes para el hombre fue de 4.6 en 1993, 7.9 en 1994, 18.4 en 1995 y para la mujer 0.8 en 1993, 1.1 en 1994 y 20.0 en 1995. La razón hombre/mujer de los casos de S.I.D.A notificados fueron 6.0 en 1993, 7.1 en 1994 y 9.2 en 1995.
El grupo de edad de mayor riesgo es de 20 a 49 años.
La mayor cantidad de casos fueron notificados por el Distrito Federal, incluyendo el Municipio Sucre del Estado Miranda, siguiéndole Nueva Esparta, Aragua, Mérida y Bolívar. Según el Ministerio de Salud y Asistencia Social en los años comprendidos entre 1993 y 1995 la blenorragia presentó una tasa de 72.8 por 100.000 habitantes, el año 1996 desciende a 54.1 por 100.000 habitantes.
La sífilis en los años 1993-1995 mostró una tasa de 40 por 100.000 habitantes y en 1996 bajó a 24.1 por 100.000 habitantes. Sin embargo en todos los reportes epidemiológicos se destaca siempre una coletilla “el descenso se debió a un subregistro de la notificación”.
Gracias a la colaboración de los doctores Manuel Guzmán Blanco, Raúl Istúriz Fátima de Abreu ambos del Hospital Privado Centro Médico de Caracas y de la Dra. Patricia Echeverría del Programa Nacional S.I.D.A/I.T.S recibimos los datos estadísticos del Ministerio de Salud y Desarrollo Social de la Inscripción de Infecciones de Transmisión Sexual (I.T.S) en los Servicios del país en el período correspondiente de 1998 al 2002 que a continuación les mostramos:
INFECCIONES DE TRASMISION SEXUAL EN VENEZUELA 1998-2002
![]() 1998 1999 2000 2001 2002
1998 1999 2000 2001 2002
![]() casos
casos casos casos casos
casos
casos casos casos casos
![]() SIFILIS CONGENITA
93 50 50 13 135
SIFILIS CONGENITA
93 50 50 13 135
SIFILIS TODAS FORMAS 6.181 3.065 2.024 1.534 5.000
![]()
INFECCION GONOCOCCICA 8.451 3.272 6.815 1.829 8.000
INFECCION NO GONOCOCCICA 7.160 4.003 4.855 828 11.000
![]()
CHANCRO BLANDO 156 63 85 71 196
![]()
LINFOGRANULOMA VENEREO 33 17 14 1 50
![]()
GRANULOMA VENEREO 20 9 8 5 20
HERPES GENITAL 350 254 975 135 15.000
INFECCION POR VPH 1.354 4.169 3.401 714
![]()
CONDILOMA ACUMINADO 2.173 885 2.993 348 55.000
![]()
TRICOMONIASIS 1.460 1.863 1.904 382 6.500
![]()
CANDIDIASIS GENITAL 1.687 1.276 8.398 1.466 90.000
MOLUSCO CONTAGIOSO 60 49 27 7 145
PEDICULOSIS PUBIS 35 18 40 4 95
ESCABIOSIS 1.995 280 1.879 8.780 2.458
TIÑA CRURIS 456 113 501 141 1.428
OTRAS 9.521 1.897 35.643 2.137 200.000
Total 40.224 21.233 72.562 37.008 395.026
Al observar esta data, es importante hacer notar como ha ocurrido en Venezuela, en forma alarmante un aumento en el número de infecciones de transmisión sexual en general, y al evaluar en particular las cifras en relación con el virus del herpes simple y virus del papiloma humano es realmente preocupante encontrar valores que superan con creces las cifras anteriores, más si tomamos en cuenta el subregistro de estos datos. Cifras estas que coinciden ampliamente con las reportadas en la literatura en otros países incluyendo América del Norte.
GENERALIDADES EPIDEMIOLOGICAS DE LAS I.T.S
Con el correr del tiempo, el estilo de vida actual totalmente globalizado y exigente, unido al advenimiento de medios de transporte aéreos, terrestres y marítimos cómodos, seguros y rápidos, han trastornado completamente la posibilidad de “control” sobre dichas enfermedades.
Lo que en un principio era “algo no tan difícil”: controlar las infecciones de índole sexual, debido a que los contactos y las fuentes de transmisión eran determinables, hoy se ha convertido en un imposible, debido precisamente a la facilidad de desplazamiento del ser humano unido a un nivel de promiscuidad importante y a una precocidad en el comienzo de la vida sexual activa e intensa con un cambio sustancial en los roles de la sexualidad, esto a traído un incremento de las I.T.S como el Virus del Herpes simple genital, el Virus papiloma humano, la Trichomoniasis, las Uretritis no gonococcicas ocasionadas por la Chlamydia trachomatis, Ureaplasma urealyticum, Mycoplasma hominis y las infecciones por el virus de la inmunodeficiencia humana (V.I.H), entre otras.
Además se han sumado una serie de entidades como las proctitis, proctocolitis, enteritis de origen sexual, las Hepatitis A,B y C, las infecciones por Citomegalovirus, las infecciones por ectoparásitos, así como entidades nosológicas que están siendo ubicadas dentro de los temas de infecciones de transmisión sexual aun cuando no están plenamente aceptadas internacionalmente, como por ejemplo, las infecciones urinarias a repetición en mujeres en edad sexual activa, las Epididimitis en población joven, las Balanitis y las Prostatitis, las cuales han sido siempre motivo de controversia, pero que en nuestros consultorios y clínicas hemos tenido la oportunidad en innumerable cantidad de veces de tenerlas asociadas a infecciones de transmisión sexual.
En todo el mundo, las mujeres padecen enfermedades de transmisión sexual en cantidades cinco veces superiores a las de los hombres. En los países en desarrollo, las enfermedades de transmisión sexual ocupan el segundo lugar entre las causas de enfermedad de las mujeres de entre 15 y 44 años de edad, después de la mortalidad? y la morbilidad debidas a la maternidad. Si se incluyera el contagio con el virus de inmunodeficiencia humana (V.I.H), esas enfermedades representarían casi un 15% de todas las vidas perdidas en la etapa de procreación.
Probablemente, se están subestimando, dado que hasta hace poco se prestó escasa atención a las infecciones de transmisión sexual. Muchos de quienes las padecen han sido infectados con más de una enfermedad. Casi las dos terceras partes de los casos de infecundidad pueden atribuirse a las infecciones de transmisión sexual (Derechos y Salud Reproductiva a. Derechos y salud reproductiva Síntesis de la Conferencia Internacional sobre la Población y el Desarrollo Capitulo VII. El Cairo Sept 1994. http://www.pnud.org.ve/cumbres/cumbres05.html)
En lo referente a los diferentes estratos sociales aquejados de infecciones de transmisión sexual, en la actualidad se ha hecho presente el grupo etario juvenil-adolescente (12-19 años) como un grupo a tomar en cuenta, tanto por la incidencia cada vez mayor de todo tipo de infecciones de transmisión sexual como por las repercusiones en la vida presente y futura de dichos adolescentes. Parte de dicho problema lo tiene el enfoque que la sociedad actual le da en todos los sentidos a la sexualidad. Como lo refiere Madrid Gutiérrez (2000), cito: “El discurso social hegemónico es sexista, genitalista, androcéntrico, heterosexual y coitocéntrico”.
Pensemos por un momento las repercusiones individuales, sociales, familiares y profesionales del hecho de contraer una infección de transmisión sexual en edades adolescentes. Repercutirá negativamente en su emocionalidad, en su circunstancia vital, en su progreso en la vida, en las consideraciones que hacia él tenga su pareja, su familia y él mismo. Verá en muchos casos truncado su futuro por no sólo un embarazo precoz no deseado, sino por una enfermedad que muchas veces será “para toda su vida”, en otras circunstancias le ocasionará daños irreparables a su(s) pareja o a su descendencia y en ocasiones le podría ocasionar inclusive la muerte.
Las enfermedades de transmisión sexual son más frecuentes entre los jóvenes de 15 a 24 años de edad. Un 50% de los contagios con el VIH se producen en este grupo de edades; muchos de los pacientes se contagiaron antes de cumplir 20 años. En latinoamerica ha habido un auge de infecciones de transmisión sexual en las muchachas con el V.I.H a raíz de contactos heterosexuales. En los Estados Unidos de Norteamerica, la mayor incidencia de gonorrea se da en el grupo de muchachas entre 15 y 19 años de edad; los muchachos entre 15 y 19 años de edad son el grupo que ocupa el segundo lugar por orden de magnitud de la tasa de incidencia. Los adúltos jóvenes son particularmente vulnerables a las enfermedades de transmisión sexual y la mayoría de ellos saben muy poco al respecto.
Los jóvenes que comienzan a tener relaciones sexuales antes que los demás tienen mayores probabilidades de cambiar de compañeros sexuales y corren mayor riesgo de contagio con enfermedades de transmisión sexual. Hay millones de adolescentes que viven o trabajan en las calles; muchos de ellos recurren a las relaciones sexuales comerciales para ganarse la vida. En especial, las muchachas jóvenes pueden verse obligadas a entablar relaciones sexuales y poseen escaso poder para negociar la utilización de condones con compañeros sexuales de mayor edad. Los jóvenes tal vez sean más renuentes a solicitar la ayuda de los servicios de salud, debido a que no tienen conciencia de que han contraído una enfermedad, a que están avergonzados o turbados, o a que no tienen capacidad de pago (Derechos y Salud Reproductiva a. Derechos y salud reproductiva Síntesis de la Conferencia Internacional sobre la Población y el Desarrollo Capitulo VII. El Cairo Sept 1994. http://www.pnud.org.ve/cumbres/cumbres05.html)
Con las infecciones de transmisión sexual (I.T.S) pudieramos hacer prevención primaria con todas las medidas que están a nuestro alcance para evitar el contagio inicial, no sólo con la “utópica” medida de “no tener relaciones intimas”, sino más bien con un cambio en el comportamiento de ambos integrantes de la pareja, en disminuir al máximo las posibilidades de contagio, bien sea con barreras mecánicas tipo preservativos, o bien con estrategias que individual y colectivamente disminuyan la incidencia de contagio de infecciones de transmisión sexual,como seran detalladas mas adelante.
Hoy en día la lista de enfermedades que se adquieren por contacto intimo-sexual es enorme, y no solo está en juego el tener o no determinada infección, sino inclusive la vida de la persona infectada, así como la de la(s) pareja(s) a las que se le podría transmitir infecciones de toda índole, llevando el nivel de responsabilidad personal y de pareja, a un punto nunca antes visto.
El Centro para Control y Prevención de las enfermedades (C.D.C) en Atlanta desde hace muchos años, se da a la tarea de publicar Guías para el Tratamiento y Prevención de las infecciones de transmisión sexual llamado Reporte Semanal de Morbilidad y Mortalidad (M.M.W.R) el cual sale con periodicidad y actualización lo que hace muy fácil estar al día en lo que respecta a prevención y manejo de las infecciones de transmisión sexual no solo en los hombres, sino mujeres y niños.
Por lo tanto será la prevención secundaria a través de campañas de difusión e información sobre éstas enfermedades, sacándolas de los temas tabús y haciéndolas más permeables a todos los estratos sociales y en todas las instancias educativas, además de los despistajes poblacionales y de los diagnósticos precoces, lo que en conjunto haga la diferencia para disminuir las secuelas que éstas infecciones de transmisión sexual provocan en poblaciones de todas las edades, de las cuales las de mayor impacto son a nivel de la adolescencia y adultez temprana, tanto en el aspecto urinario como en el aspecto de cronicidad de las lesiones sobre todo a nivel de la esfera de las vías seminales ocasionando trastornos de la fertilidad, trastornos inflamatorios crónicos con estenosis tubáricas en la mujer, infertilidad obstructiva dúctil y aumento de la incidencia de embarazos ectópicos así como dolor pelviano crónico, y en el hombre a nivel de los anexos epididimarios y vías seminales en general, ocasionando igualmente repercusiones inflamatorias con secuelas de infertilidad, de síndromes de prostatitis crónica, que afectarán de por vida la calidad de ésta en los pacientes afectados.
Cada año en los Estados Unidos de Norteamérica aparecen 15 millones de nuevos casos de infecciones de transmisión sexual a partir de los 15 años de edad en la población joven.
La infección mas común es por el virus del papiloma humano (V.P.H), con 5.5 millones de casos nuevos al año, seguido por: Trichomoniasis vaginal con 5 millones de casos nuevos por año, las infecciones por Chlamydia trachomatis con 3 millones de casos nuevos por año, Herpes simple genital con 1 millón de casos nuevos al año, infección gonocócica por Neisseria gonorrhoeae con 650.000 casos nuevos al año, Sífilis con 70.000 casos nuevos al año, Hepatitis B transmitida sexualmente con 77.000 casos nuevos al año, y la infección con virus de la Inmunodeficiencia Humana (V.I.H) con 20.000 casos nuevos al año.
Actualmente las cifras que se manejan en U.S.A es que 45 millones de norteamericanos por arriba de 14 años tienen virus del Herpes simple genital, 20 millones tienen virus papiloma humano (V.P.H), más de medio millón de personas sufren de Hepatitis B y virus de la inmunodeficiencia humana (V.I.H).
En el año 2002 Cothran y colaboradores publicaron un trabajo titulado “Adolescente behavior and sexually transmitted diseases: the dilemma of human papillomavirus” en Health Care Women Int; 23(3):306-319, 2002 Apr-May “, donde recalca que las infecciones por Chlamydia trachomatis y por virus Papiloma humano son dos de las más comunes infecciones de transmisión sexual en los Estados Unidos de Norteamérica y las mujeres adolescentes están en alto riesgo de contagio.
Refiere que los métodos que son útiles para realizar profilaxis contra la Chlamydia trachomatis no son útiles para el V.P.H, y que se deben realizar esfuerzos en aumentar el conocimiento de la enfermedad entre adolescentes, tratar de llevar en edad lo mas lejos posible el primer coito y tratar de disminuir el número de parejas sexuales que se tengan como argumentos de peso para hacer mas efectiva la prevención de la infección por V.P.H. Igualmente los filtros poblacionales precoces, el eliminar el hábito tabáquico y promover la salud pueden ser efectivos en disminuir la incidencia del cáncer de cuello uterino en mujeres jóvenes.
El sistema de cuidado de Salud de los Estados Unidos de Norteamérica gasta 8.4 billones de dólares al año en tratamientos a corto y largo plazo como consecuencia de infecciones de transmisión sexual. De éste gasto 6.4 billones se gastan en infecciones de transmisión sexual de origen viral.
Hay infecciones de transmisión sexual que han mostrado una gran variabilidad con el correr del tiempo, como es el caso de la sífilis y de la gonorrea, no así las infecciones causadas por la Chlamydia trachomatis o por el virus del papiloma humano, seguidas por las infecciones con virus del Herpes simple genital tipo 1 y tipo 2.
Las estadísticas en los países latinoamericanos no dista mucho de las presentadas por los norteamericanos, mostrando una tendencia “in crescendo” en relación a infecciones por Herpes simple genital, virus papiloma humano, y uretritis por Chlamydia trachomatis.
GENERALIDADES DE LAS INFECCIONES DE TRANSMISION SEXUAL
Las infecciones de transmisión sexual no solo afectan a poblaciones bastante específicas como adultos jóvenes y adolescentes, sino también a personas de cualquier grupo etáreo con incremento de su actividad sexual sin las debidas precauciones, como aquellas sin pareja fija o estable,o aquellas personas con profesiones que necesiten desplazamientos lejos del hogar muchas veces al año con el aumento de las probabilidades de encuentros sexuales “fortuitos” y casi siempre sin la debida protección, uniendose a enfermedades clásicas de los viajeros como las enteritis, por solo mencionar algunas.
Además existen numerosas entidades que también tienen íntima relación con las infecciones de transmisión sexual como son las infecciones urinarias recurrentes en la mujer, dolor de cabeza de ginecólogos y urólogos del mundo entero, sin relación con trastornos orgánicos, o funcionales de las vías urinarias así como tampoco con atrofia urogenital en el periodo perimenopausico, sino con infecciones de transmisión sexual caracterizándose por variados síntomas de la esfera pelviana, urinaria y ginecológica, en personas con vida sexual activa, en ocasiones con más de una pareja.
En el New England Journal of Medicine 337 (19):1350-1358 November 1997, Frisch y colaboradores demostraron que entre los virus de papiloma humano, existen unas variedades consideradas de alto riesgo (V.P.H serotipo 16,18,31,35) conocidas por causar cáncer de cuello uterino, y encontrándose en la mayoría de los especimenes de tejido del cáncer anal, sugiriéndo que la mayoría de estos cánceres pudieran ser prevenibles. Dichos resultados son asociados en forma consistente y estadísticamente significativo con el nivel de promiscuidad sexual tanto en hombres como en mujeres.
En las mujeres las relaciones sexuales anales sobre todo antes de los 30 años con parejas con infecciones de transmisión sexual aumentaban el riesgo de tener cáncer anal. Un 15% de hombres con cáncer anal reportaron haber tenido contactos homosexuales. Los serotipos de alto riesgo de V.P.H, entre los cuales el 16 es el mas frecuente, fueron detectados en un 84% de los tejidos de cancer anal examinados cuales cánceres de dichas mujeres, mientras que los canceres anales tipo adenocarcinomas fueron negativos para la pesquisa del V.P.H.
Todas las defunciones debidas a la maternidad, entre el 1% y el 5% se deben a embarazos ectópicos tubáricos, que en su mayoría pueden atribuirse a infecciones de transmisión sexual. Un 35% de la morbilidad posparto se debe a I.T.S.
De todas las admisiones hospitalarias por razones ginecológicas, entre el 17% y el 40% se deben a inflamaciones pelvianas que, en su mayor parte, son causadas por I.T.S. El virus del papiloma humano causa cáncer de cuello de útero, el segundo en orden de importancia en todo el mundo, del cual hay casi medio millón de nuevos casos cada año. (Derechos y Salud Reproductiva a. Derechos y salud reproductiva Síntesis de la Conferencia Internacional sobre la Población y el Desarrollo Capitulo VII. El Cairo Sep 1994. http://www.pnud.org.ve/cumbres/cumbres05.html).
Estos pacientes referidos tendrán urocultivos standard negativos para infección urinaria, sin embargo podrían tener infecciones de transmisión sexual que no se pesquisan en los mencionados urocultivos y ocasionarían síndromes inflamatorios-infecciosos en hombres y mujeres con todas sus consecuencias.
En un estudio prospectivo de mas de 15 años de seguimiento (Potenziani y colaboradores 2004), en aproximadamente 90 parejas estudiadas cuya mujer presentaba como motivo de consulta cistitis a repetición, detectamos responsabilidad directa en microorganismos de transmisión sexual en más del 40% de los casos Trichomona vaginalis 20/90 (22.2%); Gardnerella vaginalis 23/90 (25.5%), los cuales estaban colonizando vagina, cuello uterino, vejiga, uretra y en los hombres, estaban localizados en la próstata de la pareja compartiendo los mismos germenes, por lo cual concluimos que había que pesquisar éste tipo de infecciones de transmision sexual (I.T.S) en mujeres con cistitis a repetición y en hombres con síndromes de prostatitis crónica supuestamente no bacteriana asintomático o sintomática, ya que el diagnostico erróneo de urocultivos negativos llevaban a éstos pacientes a un deterioro importante de su calidad de vida y a un constante cambiar de médicos ante la imposibilidad de curar su enfermedad.
Al respecto Potts (2001) refiere en un estudio de investigación, que más del 48% de mujeres con sintomas miccionales cronicos con diagnostico probable de cistitis intersticial o sindrome de vejiga dolorosa, tendrán en realidad urocultivos positivos a microorganismos de transmisión sexual, como Ureaplasma urealyticum y/o a Mycoplasma hominis y 91% de ellas mejoraban luego del tratamiento con antibioticos apropiados.
Característicamente los esquemas de tratamiento en pacientes femeninas con infecciones urinarias a repetición, con fármacos tipo doxicilinas, tetraciclinas, azitromicina usualmente utilizados en infecciones de transmisión sexual, harán que se obtengan resultados excelentes, ya que estaríamos abarcando infecciones que muchas veces no se pesquisan y por ende no se diagnostican con métodos usuales de laboratorio (Chlamydia trachomatis, Ureaplasma urealyticum, Mycoplasma hominis, Neisseria gonorrhoeae, Trichomona vaginalis, entre otras)
“Donde el objetivo sea desarrollar una sexualidad madura que integre sus multiples dimensiones buscando la realización armonica de la persona concreta”. Formar a partir de los valores. Donde no hay valores no hay verdadera educación. Puede haber instrucción, entrenamiento pero nunca educación. La educación afectivo-sexual en los valores consiste en ir despertando y alimentando la sensibilidad, el sentido ético. Se deberá entonces propiciar el descubrimiento del significado antropologico y teologico pluridimensional de la sexualidad humana de modo que la persona sea capaz por si misma de encontrar en su sexualidad un conjunto de sentidos existenciales; los cuales desde la libertad como realización de la verdad en la responsabilidad, contribuyan a su realización y plenificación humana unica fuente de la verdadera felicidad”
(Santos Hernandez)
No debemos olvidar que numerosas infecciones de transmisión sexual que causen lesiones ulcerativas como la sífilis, el chancro blando, linfogranuloma venéreo, el herpes simple genital tipo 1 y tipo 2, facilitarán la transmisión del virus de la inmunodeficiencia humana.
Hernández-Girón en su trabajo: Prevalencia y Factores de Riesgo asociados a sífilis en Mujeres publicado en el año 1998 manifiesta que a pesar de que la incidencia de sífilis es generalmente baja, se mantiene como un importante problema de salud publica a nivel global por su interacción con otras infecciones de transmisión sexual convirtiéndose en un cofactor para adquirir otras I.T.S, principalmente aquellas de origen viral como el Herpes simple tipo 2, la Hepatitis B y el V.I.H.
Pero aun con los datos expuestos Rust y colaboradores publicaron en septiembre 2003 un interesante trabajo titulado “Do clinicians screen Medicaid patients for syphilis or HIV when they diagnose other sexually transmitted diseases? Publicado en Sex Transm Dis; 30(9):723-7, 2003 Sep, encontrando que de los pacientes que acuden con I.T.S del tipo: Gonorrea, infección por Chlamydia trachomatis o enfermedad pélvica inflamatoria, solo un 25% reciben el despistaje para sífilis y un 15% para V.I.H.
Por tal motivo debemos reforzar el mensaje a los profesionales de la salud para que no pierdan éstas oportunidades en individuos de alto riesgo, de poder diagnosticar apropiadamente la infección de transmisión sexual.
Pacientes masculinos con proctitis deberemos pensar en sexo anal, y en consecuencia en infecciones de transmisión sexual como la gonorrea, las infecciones por Chlamydia trachomatis, sífilis y el virus del Herpes simple genital, los cuales deberemos buscar y descartar.
Todo tipo de población, sea del estrato socioeconómico que sea, se beneficiarán de campañas de información a través de todos los medios que estén a nuestro alcance, prensa escrita, televisión, radio, charlas y conferencias, donde se tenga en mente que la función primordial de todos éstos medios audiovisuales será la de informar-impactar a la audiencia, para sensibilizar a la población a que deben seguir profundizando sobre todos los temas inherentes a las infecciones de transmisión sexual, haciendo hincapié que deberían modificarse sustancialmente los hábitos de conducta en el aspecto social, personal, sexual para condicionar una mejoría sustancial y duradera en las cifras epidemiológicas de I.T.S que muestra cada país y con ello mejorar las expectativas que se tienen en relación a profilaxis, tratamiento y prevención de las secuelas de dichas enfermedades.
Los grupos poblacionales mas vulnerables deberán identificarse para incluirlos en Programas de vigilancia y control, sobre todo mujeres que inician actividad sexual en edades muy tempranas con varias parejas en lapsos cortos, a las cuales debemos advertir de las complicaciones y secuelas que pudieran tener por dichas practicas, como embarazos no deseados o en momentos inapropiados, practica de abortos en ocasiones de manera peligrosa, afectación del feto con secuelas definitivas, afectación psicológica de ella y de su pareja, ya que afecta parámetros existenciales que alteran, deforman o impiden la consecución de metas y en definitiva la posibilidad de una vida feliz.
Con la población masculina usualmente menos madura comparativa-mente a la población femenina de la misma edad, tendremos que advertirles de los efectos a largo plazo de las I.T.S como infertilidad, prostatitis crónica, orquioepididimitis, dolores crónicos pelvianos, dolores crónicos anexiales testiculares, estrecheces uretrales, a la posibilidad de convertirse en transmisor o portador de enfermedades donde el hombre sea portador sano como el virus del papiloma humano (V.P.H) con riesgo de producir cancer de cuello uterino en sus parejas o de la posibilidad de ser transmisor del virus Herpes simple genital sin siquiera tener lesiones visibles o estar sintomático. Advertirle de la posibilidad de presentar Hepatitis B o complicaciones en el sistema nervioso central, cardiovascular o articular por sífilis o gonorrea, o la muerte en el caso del virus de inmunodeficiencia humana (V.I.H), o inclusive ser portador asintomático de Chamydia trachomatis con los efectos deletéreos que ello causaría en las parejas que se tengan.
Aunque es más común la transmisión de las enfermedades por el contacto sexual, algunas de estas infecciones pueden ser transmitidas por otras vías como de la madre al feto o al recién nacido y producir malformaciones congénitas o bien, que se presente la infección en el niño desde el nacimiento, o como las que vemos en nuestros pacientes pediátricos por contacto con objetos o superficies donde reside la enfermedad, por ejemplo el virus del papiloma humano (V.P.H).
Son también otras vías de entrada diferentes al contacto intimo-sexual, sobre todo en el caso del virus de inmunodeficiencia Humana, hepatitis B y C, las que ocurren a travès de sangre infectada, generalmente por transfusiones, intercambio de agujas en drogadicción endovenosa, lesiones percutáneas durante el embarazo y el parto de pacientes infectadas sin control. En estos casos, no sólo la población general, sino el personal médico, paramédico y todos los que de alguna manera puedan entrar en contacto con sangre, tienen particularmente un riesgo aumentado de adquirir la enfermedad.
Parejas estables tendrán mejor pronostico que aquellas que no practican la fidelidad-estabilidad conyugal. La infidelidad desarmoniza a la pareja llevandola por caminos que conducen a enfermedades de toda indole, tanto organicas como emocionales. Hoy en dia el adulterio ha pasado de ser una circunstancia en la vida de hombres y mujeres, para ser una conducta de alto riesgo para la pareja. Cada dia se incrementan las mujeres y hombres que llevan una vida paralela en su aspecto íntimo, con lo cual se hace practicamente imposible pesquisar el origen de las mismas, como poder tener un control adecuado de los contactos, asi como de la propia pareja involucrada.
Potenziani (2004 )
Este aspecto sumado a la facilidad de desplazamiento que tiene hoy en día el ser humano, impedirá la profilaxis y el tratamiento adecuado a la pareja, lo que ocasionará un incremento en la incidencia y morbilidad de las I.T.S en todo el mundo.
Las infecciones de transmisión sexual son enfermedades que requieren siempre un tratamiento, de lo contrario seguirán su curso natural, provocando mayor daño y propagación, tanto personal como a nivel de su(s) pareja(s) y/o de la descendencia. Lamentablemente algunos jóvenes no consultan al médico por temor, vergüenza, ignorancia,o todos los factores juntos, realizando tratamientos empíricos que usualmente no lo llevan a una curación definitiva, lo que ocasiona perjuicio a si mismo y a su(s) pareja(s).
Un paciente puede tener más de una I.T.S al mismo tiempo (Neisseria gonorrhoeae/Chlamydia trachomatis, por ejemplo) y podría volver a contraer la misma enfermedad,una vez ya curado, ya que el padecerlas no da inmunidad al paciente afectado. Mientras más se postergue el tratamiento, mayor será el daño que cause sobre el paciente y sobre su(s) pareja(s) por lo tanto al tener la menor sospecha de exposición al contagio, la pareja deberá consultar inmediatamente a un medico, para ser examinada y tratada, aun cuando alguno de ellos no tenga signos o síntomas de enfermedad.
Sabemos que informar no es lo mismo que educar. En la primera la información recibida no trasciende y por ende no causará cambios conductuales del individuo o de la pareja. Educar en cambio lleva antes que nada una intención educativa, formativa, informativa, moral-ética, para tratar de lograr cambios de conducta en determinado aspecto, en éste caso de las I.T.S, siempre y cuando el entorno personal, familiar, social, cultural y ambiental lo permitan, así como que exista la voluntad personal de cambiar.
La verdadera prevención debe enfatizar los valores humanos formadores de hábitos sanos de conducta humana entre ellos la sexual, porque las conductas de riesgo no promueven la armonía de pareja, ni conducen a una practica sana del sexo.
Las infecciones de transmisión sexual han sido, son y serán enfermedades de gran repercusión, no sólo en la esfera social, por los alcances devastadores que tienen, como por ejemplo, el virus de la Inmunodeficiencia Humana (V.I.H) el cual junto a la Poliomielitis se han convertido en las grandes enfermedades del siglo XX, sino también en la esfera personal, resquebrajando el equilibrio y la confianza que entre los cónyuges debe existir o impidiendo que se tengan relaciones sanas y libres con nuevas parejas; alteraciones en la salud mental al ocasionar angustia, stress que va en contra de una sana relación de pareja con repercusiones en la reproducción humana por la consecuencia derivada al ocasionar el desarrollo de enfermedades como el cáncer de cuello uterino en el caso del virus papiloma humano, o enfermedades mortales como la Hepatitis B y el V.I.H
Es por ello de gran importancia reavivar el mensaje que debemos transmitir los profesionales de la salud, a toda la población en edad sexual activa, especialmente a la juventud, que por su misma condición, es inexperta y despreocupada desconociendo el alcance que la adquisición de una infección de transmisión sexual podría tener en sus vidas.
Los tiempos cambian, en el siglo XIX y XX teníamos infecciones de transmisión sexual comunes como la gonorrea o la sífilis que tenían en ese entonces la trascendencia que daba el no tener argumentos terapéuticos como los tenemos ahora, por lo cual se veían complicaciones a nivel uretral (estenosis), a nivel sistémico cardiovascular, sistema nervioso central, así como articular.
Ahora la trascendencia y significación de las infecciones de transmisión sexual actuales como el V.I.H, virus papiloma humano, Chlamydia trachomatis, Herpes simple genital, Neisseria gonorrhoeae, para solo nombrar algunas, es importante, tanto en la vida personal de un individuo, como en su pareja, su núcleo familiar y la sociedad a la cual pertenece, ya que las complicaciones son variadas y severas.
Las I.T.S se propagan con bastante rapidez y facilidad. El 85% de los casos aparecerán entre los quince y los treinta años de edad, relacionado con la edad de inicio de las relaciones sexuales, de su promiscuidad y frecuencia, así como de la falta de medidas preventivas.
Champion publicó en 1998 la relación existente entre historia de abuso sexual en mujeres e infecciones de transmisión sexual el cual nos resultó importante porque las características de éstas mujeres abusadas podrían considerarse factores de riesgo para la adquisición de I.T.S como lo son tener relaciones con múltiples parejas, drogadicción, primer coito a muy temprana edad, y falta de control de sus parejas sexuales. Las secuelas psicológicas dejadas por el abuso sexual como depresión, disminución de su autoestima con un control precario de sus parejas sexuales, son sin duda condicionantes de riesgo para infecciones de transmisión sexual, por lo cual es importante conocer el pasado de éstas pacientes para poder condicionar un cambio significativo en su comportamiento y con ello reducir la transmisión de infecciones y prevenir recurrencias de la misma en caso de ya haberlas contraído. Esto ha sido confirmado por Kenney y colaboradores en su trabajo (Sexual abuse, sex before age 16, and high-risk behaviors of young females with sexually transmitted diseases. J Obstet Gynecol Neonatal Nurs;27(1): 54-63, 1998 Jan-Feb)
Uno de los objetivos de realizar conferencias, charlas y mesas redondas sobre infecciones de transmisión sexual, deberá ser el transmitir el hecho de que la propagación de las mismas, estará directamente relacionada con la frecuencia y variabilidad de parejas sexuales además de la falta de información adecuada que hace que la pareja no conozca los síntomas y signos que identifican la enfermedad y por ende no puedan realizar la profilaxis adecuada. En consecuencia no se puede comenzar rápidamente un tratamiento específico y al final aumenten las secuelas que estas enfermedades puedan dejar.
ADOLESCENCIA Y EDUCACION SEXUAL
El adolescente no sólo debe ser un objetivo primordial en las campañas de salud que traten sobre infecciones de transmisión sexual, sino también en campañas sobre embarazos precoces, no deseados, que generan la practica de abortos, que ponen en peligro la vida de las jóvenes.
En todo tipo de sociedades, tanto de países subdesarrollados, como países plenamente desarrollados, los adolescentes estarán en el objetivo de las campañas de salud para evitar los embarazos no deseados y en consecuencia el aborto y sus complicaciones.
Varios autores refieren de manera curiosa que en los países europeos se ven casos de adolescentes que habiendo visitado servicios sanitarios quedaban precozmente embarazadas,a pesar de haber recibido supuestamente la adecuada información acerca de la prevención de embarazos, siendo así que la practica del aborto sigue presente. Estamos hablando de sociedades con niveles educativos y sociales bastante avanzados (Churchill, BMJ 2000;321:486-9)
Se abre una interrogante sobre la educación sexual impartida en Centros de Salud, así como la entrega de preservativos y píldoras postcoitales, ya que no son en realidad mecanismos efectivos para combatir problemas que atañen a la población adolescente. Esto pudiéramos extrapolarlo a las infecciones de transmisión sexual.
Jaccard publicó en el Journal Americano de Salud Publica 90:1426-1430,2000, un estudio donde demostró que repartir preservativos a los jóvenes con la intención de evitar I.T.S y embarazos no deseados, no sólo fue un fracaso, sino que sirvió para que hubiera mas precocidad en las relaciones sexuales, más infecciones de transmisión sexual y más embarazos no deseados con la consiguiente practica de abortos ilegales en manos muchas veces de personas de escasa preparación medica y ético-moral.
Los jóvenes no están todavía aptos, ni maduros para comprender lo que se quiere lograr con las campañas preventivas. Lo toman quizás como una información que se les está dando, debido a su importancia como grupo social, y debido a la “moda” con que se está transformando la sociedad en sí. Este “creerse importante” ocasiona actitudes no receptivas, no asimilativas para entender lo que se les informa en relación a las infecciones de transmisión sexual. Están “sobrados” como se dice en su argot, y toda persona así, no considera pertinente prestarle atención a algo que ya ellos “supuestamente dominan”.
No ven la trascendencia del mensaje, ni captan la brutal consecuencia de contraer una I.T.S que pudiera incluso costarle la vida o trastornar definitivamente sus futuras relaciones de pareja, o de tener embarazos no deseados en edades juveniles, y de practicarse procedimientos abortivos sin precauciones que pudieran complicarse con cuadros infecciosos que comprometan la vida de la paciente y acarreando cuadros de infertilidad y con ello truncar, la mayoría de las veces, los planes de estudio y preparación de una pareja para enfrentar los retos de una sociedad altamente competitiva.
El enfoque “preventivo” dado a los jóvenes, más que estar cambiando está complementándose con otros argumentos que hagan que el joven “tome conciencia responsablemente del asunto”.
Como refiere Madrid Gutiérrez (2000), la mayoría de las propuestas educativas y asistenciales en concepto de educación sexual se basan casi únicamente en los aspectos preventivos, que por supuesto tienen una gran importancia pero podrían dejar sin efecto otros elementos “terapéuticos” que nos permitirían reforzar los aspectos de responsabilidad y toma de conciencia de los que se está haciendo en materia de sexo.
Madrid Gutiérrez comenta, cito textualmente: “La principal dificultad con la que se encuentran los y las jóvenes, es la paradoja de que por un lado, a nivel discursivo, se les hipersexualiza, “siempre están pensando en lo mismo”, pero por otro lado, aparece una constante negación de su sexualidad, advirtiéndoles de las nefastas consecuencias en caso de no cumplir su rol de seres asexuados.
Lograr un saludable y segura sexualidad involucra un plan educador-educando abierto, flexible, veraz y con una bagaje de informacion que sea lo suficientemente claro como para que la persona que la reciba esté en capacidad de juzgar que debe hacer para evitar “estropearse su vida” en base a una actitud sexual equivocada. Nadie en su sano juicio, quiere destruir sus planes de vida, sus anhelos, sus sueños, debido a una irresponsable “actitud sexual”.
En el tema desarrollado por el Dr Sean O´Really titulado ‘Educación sexual en las escuelas’ (http://www.vidahumana.org/vidafam/edusex/escuelas.html), cito textualmente ”Dar conocimientos sexuales detallados en la clase o en privado a niños en la prepubertad, es potencialmente dañino. El peligro de ello consiste en el período de "latencia" en el desarrollo y crecimiento de la personalidad humana. Este período tiene una extensión variable en cada ser humano, pero en general se puede ubicar desde los seis años hasta aproximadamente los once años. Durante ese período, los pensamientos sexuales, las fantasías e intereses sexuales son mínimos y la época esa de la vida es ideal desde el punto de vista de formar el carácter. Este concepto de latencia es aceptado como decisivo por la mayoría de los mejores psiquiatras y psicólogos. Sin embargo, los que promueven la educación sexual en la clase, procuran quitarle importancia e incluso negarla. La importancia de la latencia es reafirmada por el Grupo de Avance de la Psiquiatría y en el Congreso de la Asociación de Psicoanalistas de Niños de los EE.UU, hubo consenso de que el promover la sexualidad entre los niños en esta etapa, daña la formación y el desarrollo del ser humano. El efecto dañino de la educación sexual durante la latencia fue señalado por el Dr. Charles Srnoff, jefe de psiquiatría de niños en el hospital Brookdale de Brooklyn, Estado de Nueva York. El dice: "El chico madura y en algunos casos retrocede y nunca llega a ser lo que sería capaz de ser, si se le perturba su tiempo de aprendizaje durante su latencia. (Psychoanalytic Quarterly, Vol. XI, No. 3, 1971).
Cito textualmente del mismo articulo “El Dr. John Meeks, Director de los servicios a niños y adolescentes del Instituto Psiquiátrico de Washington, escribió: "Este período de latencia es extremadamente importante en el desarrollo del catálogo de destrezas que es muy amplio... El foco de latencia, está recogiendo información acerca del mundo y desarrollando habilidades enfrentándose con él. Se sublima mucha curiosidad previa acerca de lo sexual, con el fin de cumplir con estas tareas. Es evidente que la innecesaria estimulación de intereses directos puede interferir con dichas tareas. El sexo explicado en el salón de clases, produce una interacción que es explícita y dirigida a detalles anatómicos de actividad sexual entre seres humanos y produce una interferencia infortunada con el desarrollo normativo, que está en proceso a esa edad... "Es evidente, en mi opinión, que la instrucción sexual en los cursos elementales no presenta garantías y es potencialmente destructiva en un gran porcentaje de nuestros niños."
Cito textualmente del mismo articulo: “El Dr. Myre Sim Profesor de psiquiatría en la Universidad de Ottawa. Previamente fue Profesor de psiquiatría en la Universidad de Birmingham, Inglaterra, donde se dedicó a demostrar a sus colegas que la educación sexual no debía promover una conciencia que terminará en el aborto. Su respuesta a la pregunta acerca de su punto de vista sobre la educación sexual en el salón de clases, fue igualmente tajante y decidida, dice: "La enseñanza sobre la sexualidad no puede ser considerada igual que otras maneras de aprender. No es cuestión de pensar quién se beneficia, sino de pensar en quién se hiere o lastima con ello. Debería reconocerse que la escuela en su sistema de grados y en su estructura, si bien es satisfactoria para otras enseñanzas, no es apropiada para enseñar sobre la sexualidad a los niños... Esto puede doler a algunos docentes que pretenden que todo pase por su control y que nadie más que ellos tenga derecho a actuar en el proceso educacional; esto podría ser considerado por ellos como una afirmación de defensa de fueros gremiales, pero el de ellos es un concepto totalmente erróneo en el terreno de la sensibilidad individual que debe premiar en este particularísimo aspecto de la educación de niños en esa edad.... La sexualidad es básicamente una materia de carácter privado y por sí misma no produce niveles serios de responsabilidad en las consecuencias sociales y esto es lo que los modernos educadores sobre la sexualidad están realizando: informan, muestran, pero no relacionan con esta los valores. Estoy de acuerdo enteramente, en que las perturbaciones en el período de la latencia, interfieren con el aprendizaje durante la más productiva fase del desarrollo del niño. En este aspecto, es anti-educacional”.
Ortega en Méjico, refiere que la verdadera educación tiende al crecimiento personal, esto es, crecer como persona a lo largo de la vida, entendiendo como persona la definición dada por Boecio, filósofo latino del siglo VI d.c, representante del pensamiento ecléctico cristiano que afirmaba que la educación “era la sustancia individual de naturaleza racional”. Siendo la educación tarea decisiva de la vida, no como adorno ni complemento y en el caso de la sexualidad, no solo reducirse a instruir en cuanto a métodos anticonceptivos, sino educar en el sentido de crecer y dar el máximo como personas íntegras.
Con esto se abre una seria interrogante sobre quién, en qué momento y de qué manera se deberá impartir la educación sexual a los jóvenes.
La respuesta sigue siendo obvia a pesar de las características de nuestro tiempo y de la supuesta modernidad con la cual se quieren enfocar éste y otros problemas. No tenemos duda en afirmar que deben ser los padres quienes se deben preparar, para poder dar a sus hijos la información-formación necesaria y con ello los basamentos emocionales necesarios para “captar” los mensajes que ellos traten de transmitirle y poder comenzar a solidificar una serie de normas éticas en relación a la sexualidad y a otros aspectos de su vida, de no contar con la ayuda-presencia de los padres deberán sustituirse por educadores de los diferentes niveles que sabiendo la ausencia de aquellos, logren suplir dicha “falla” y puedan ayudar efectivamente al educando.
Es imperioso facilitarle al joven ejemplos adecuados y una base familiar sólida que enseñe principios y solidez ética y emocional para no perder el norte de su conducta sexual y sobre todo para que el joven perciba que crece como persona, en base a los consejos y comentarios que los padres hacen de sus vicisitudes en sus relaciones afectivas.
La doctora en filosofía de la Universidad de Navarra Alejandra Carrasco obtuvo el año 2001 el Premio Simón Bolívar con su ensayo “En busca de la moral perdida” de la Academia John Baines de Madrid España, donde refiere muchos aspectos de la responsabilidad de la ‘moral’ de la época en la génesis de los problemas de la adolescencia y adultez temprana. Cito textualmente: “En nuestra caleidoscópica tardomodernidad occidental coexisten morales, moralinas, místicas, terapias y recetarios de los más diversos tipos que aunque buscan orientar al hombre no hacen más que reflejar la fragmentación y confusión del pensamiento con que se inicia este nuevo siglo.
Cada “moral” procede de alguna tradición peculiar, sea ésta ilustrada, romántica, cásica o importada de Oriente, y en muchos casos se entremezclan e influyen mutuamente contribuyendo a aumentar la perplejidad y desorientación de la sociedad. Con todo, y por disímiles que sean, todas comparten ciertos rasgos propios de nuestra convulsionada época. Buscan “solucionar la vida”, “dar sentido” o revertir la vacuidad espiritual; afirman de modo dogmático y acrítico alguna “clave” del éxito; y sus seguidores, fanáticos mientras las afirman, desisten pronto de ellas y vuelven al abarrotado mercado de morales en busca de otras que mejor se adecuen a sus preferencias personales. Ninguna de estas características es ajena a la cultura de lo desechable y lo superficial en que vivimos, pues de la falta de profundidad espiritual y la ansiedad por encontrar respuestas siguen fácilmente el dogmatismo y el fanatismo, que a su vez, tras las inevitables frustraciones que acarrea este simplismo, llevan a la desilusión y a renegar de las diferentes fes que se abrazan. Y se vuelve, ansioso, a buscar entre la sobredimensionada oferta del mercado del sentido”
Esta actitud de los padres no debe ser visto por el joven, como una intromisión en sus asuntos, sino como genuino interés en ayudarlo. Sólo así el joven entenderá lo que se debe hacer en realidad y captará que es “lo correcto o no” en el quehacer diario de las relaciones afectivas con las parejas que le toque tener en su vida.
Hacerlos sentir concientemente libres, no significa “dejarlos sentir que viven una vida de libertinaje sin control ni responsabilidades”, ya que esto traerá consecuencias, la mayoría de las veces, irremediables, afectando para siempre la vida de la pareja involucrada y la vida de las familias de dichas parejas las cuales ven complicada su vida por problemas que tendrán que cargar a cuestas, ya que los jóvenes adolescentes involucrados, usualmente no tienen experiencia y argumentos de cómo salir adelante en determinadas circunstancias, sobre todo considerando que en edades adolescentes y juveniles están comenzando a experimentar vicisitudes en sus relaciones humanas y a labrarse un sueño de profesiones y oficios y serán los padres los que de manera frecuente absorberán los problemas para que ellos puedan lograr su grado universitario o técnico y con ello comenzar a concretar un futuro digno.
A éste respecto es importante entender que muchas veces para el adolescente “tiempo libre” se traduce en “dedicarlo a actividades intimas-sexuales o a actividades ilícitas (abuso de drogas, ingesta alcoholica, entre otras) ya que por el ritmo de vida actual pasan mucho tiempo solos o en compañía de amigos que tienen sus mismas perspectivas. Esto está demostrado en numerosos trabajos de investigación, uno de los cuales Cohen (2002) reflexiona sobre las actividades que se pueden hacer para reducir los comportamientos de alto riesgo en la juventud, tales como sexo, uso de sustancias prohibidas, promoviendo abstinencia, y promoviendo habilidades particularmente en el tiempo que no están supervisados por los adultos.
Se evaluó cuando y donde los jovenes tenían sexo y si existía una probable relación entre el tiempo no supervisado y sexo, enfermedades transmitidas sexualmente y uso de sustancias prohibidas. 56% reportaron estar en casa sin adultos presentes 4 o mas horas por dia despues del colegio. Los jovenes varones fueron mas propensos que las hembras a tener sexo por primera vez antes de los 14 años. 91% dijeron que la ultima vez que habian tenido sexo fue en su propia casa (37%), en casa de su pareja (43%) y en casa de un amigo (12%) usualmente despues del colegio. Jovenes que no fueron supervisados por 30 o mas horas semanales fueron mas propensos a ser sexualmente activos comparados con aquellos que fueron supervisados por 5 horas a la semana o menos. Habitos tabaquicos e ingesta alcoholica fueron asociados con el tiempo no supervisado entre jovenes pero no entre muchachas. Jovenes que no fueron supervisados más de 5 horas a la semana fueron 2 veces mas propensos a tener gonorrea o infección por Chlamydia en relación a los que no fueron supervisados por 5 horas o menos. Cohen y colaboradores consiguieron que un sustancial numero de jovenes actualmente gastaban largos periodos de tiempo sin supervision adulta y tenian oportunidades limitadas para participar en actividades escolares posterior a las clases. Mas de la mitad de jovenes sexualmente activos reportaron que habian tenido sexo en casa despues del colegio y particularmente para jovenes varones su riesgo era sexo-y droga relacionado aumentando con la cantidad de tiempo no supervisado. Es indudable que el tiempo no supervisado de lo sjovenes estará asociado con los comportamientos sexuales, con riesgo de I.T.S, y con el uso de sustancias nocivas. por tal motivo recomienda Cohen, tanto los padres como la comunidad estudiantil de representantes deberán considerar la imposicion de actividades supervisadas colegiales que podrán evidenciar si son utiles para reducir las actividades de riesgo en los jovenes.
En éste fenómeno las ideas de los representantes de “dejar al muchacho que se defienda solo, con mayor libertad” tienen un peso considerable, y es por esto que las charlas a los padres en las Instituciones Escolares o en ambientes religiosos y sociales surgen como un argumento de gran importancia, ya que no solamente está en juego el futuro de sus hijos en aspectos de salud, aprendizaje e integración progresiva a un proceso de sociabilización que se vería truncado con los hallazgos que éste grupo de investigadores ha hecho de que a mayor tiempo libre no supervisado los jóvenes tendrán mas posibilidad de adquirir infecciones de transmisión sexual y de uso de sustancias prohibidas y con ello truncar la posibilidad de una vida de éxitos, que es el desideratum básico de todo padre con bases ético-morales adecuadas. Por lo tanto se deberá aumentar el tiempo de supervision de los jóvenes, si no por los padres por programas escolares organizados que disminuyan considerablemente el riesgo que el joven adopte conductas de alto riesgo.
“La enseñanza sexual debería basarse en la verdadera libertad que es aquella que, basada en una voluntad férrea y una mente inteligente tiene capacidad para hacer proyectos, dicho de otro modo, capacidad para obligarse a algo por propia voluntad” (ORTEGA S) (www.vidahumana.org/vidafam/edusex/edusex_fracaso.html)
Para el adolescente es importante conocer al máximo todas las características de las infecciones de transmisión sexual para poder de ése modo no solo ser un factor de prevención para si mismo, sino para el resto del grupo social al que pertenece y aun más para toda su comunidad.
En el ‘Manual de Salud Sexual y Reproductiva en la adolescencia’ de Silber T, Munist M, Maddaleno M y Suárez E. (1992) (Manual de Medicina de la adolescencia” Organización Panamericana de Salud. Serie Paltex para ejecutores de Salud (20). 587-600. Washington D.C. OMS se nombran ciertos factores que influyen en la conducta preventiva del adolescente, a saber: Conocimiento de las I.T.S, grado de vulnerabilidad percibida, actitudes personales y del grupo hacia medidas preventivas, autoestima e interés personal por la salud, sentimientos hacia la pareja y habilidades de comunicación, grado de autoeficacia percibida en los comportamientos de prevención, ventajas e inconvenientes reconocidos, grado de erotofilia (manía por lo erótico).
No nos olvidemos lo que menciona el psiquiatra Rísquez en su libro Conceptos de Psicodinamia “El adolescente como dijo Freud, está permeado de problemas sexuales, por lo tanto, todo lo que es sexo en la adolescencia es exploración”.
Si por un lado, la excesiva libertad sexual de los adolescentes hoy en día los llevan a estar mas en peligro de contagiarse una infección de transmisión sexual, ésa misma libertad los podría llevar a comprender mejor los peligros del sexo libre y con ello a estar no solo mas informados sino también mas preparados para evitarlas.
“Cada generación vive su adolescencia particular. En éstos tiempos de finales del siglo XX y principios de siglo XXI, la libertad que gozan los adolescentes en el mundo entero, es a su vez una ventaja y una desventaja para ellos. Siendo la desventaja la inexperiencia e impericia con la cual se manejan escenarios vivenciales diarios, siendo por otro lado la ventaja la madurez obligada con la cual deben vivir y enfrentar dichos Escenarios, lo que hará de ellos individuos mucho mas aptos para poder salir adelante en dichas situaciones. No hay duda que “la experiencia por ensayo y error es valida” y servirá igualmente para alcanzar un estado de madurez mucho mas precozmente que aquellas generaciones que esperaban a ser mas adultos para comenzar a enfrentarse a dichas situaciones”
Cuando realizamos un trabajo educativo en el área sexual de jóvenes adolescentes es indispensable lograr que perciban el aspecto sexual como “algo natural” pero en el momento más adecuado, que no interrumpa los planes de vida que cada se humano pueda tener, por las posibles consecuencias que acarree, como “algo responsable y maduro”, y como “algo seguro y sin complicaciones” que debe ser realizado cuidando que su trascendencia se entienda perfectamente y no sea un factor de perturbación en la edificación moral y ética del individuo.
Debemos orientar a los adolescentes que la sexualidad, no es sólo un momento de goce, sino “mucho más”. Es una situación en la cual dos seres humanos se desnudan física y espiritualmente para entregarse por entero en un lapso extraordinario de intimidad y revelación, considerando que no debe ocasionar trastornos de las circunstancias vitales de la pareja, a menos que ellos tomen la responsabilidad (madurez responsable) de ello, con toda seriedad y respeto.
La facilidad con la cual se llega hoy en día a la entrega sexual le ha restado sin duda, significación, profundidad y trascendencia a la misma y con ello los perjudicados han sido, la pareja en sí y la sociedad circundante.
En su excelente trabajo “Sexualidad y Género” la Dra. Blanca González Gabaldón del Departamento de Psicología Social de la Universidad de Sevilla hace la siguiente acotación, con la cual estamos totalmente de acuerdo, cito textualmente: “Ya por los años medios del siglo XX comienza un progresivo desmoronamiento de estos conceptos normativos sobre la sexualidad y ya al llegar a la década de los 60-70 se impone una concepción hedonista ante la vida, aprovechan y disfrutan cada potencial de felicidad que la vida ofrece y en consecuencia disfrutan de la sexualidad sin regulaciones ni cortapisas. El freno sexual comienza a verse como algo que quieren imponer los gobiernos y las ideologías religiosas para tener supeditado y alienado al individuo. La libertad total de expresión de los sentidos y entre ellos la libertad sexual se defiende como valor propio de una juventud de estos años 70. En años más recientes, y siguiendo en nuestro contexto actual occidental se ha producido una ruptura de normas, modelos y se ha acabado por adoptar unos usos y costumbres sexuales que no son otra cosa que el fiel reflejo de los cambios producidos en materia de actitudes hacia la sexualidad y permisividad social. La sexualidad se ha retomado desde una nueva conceptualización, como una forma de placer integrado en el desarrollo de la vida humana, sobre todo entre las nuevas generaciones”
EPIDEMIOLOGIA DE LAS INFECCIONES DE TRANSMISION SEXUAL EN ADOLESCENTES Y ADULTOS JOVENES
Una tercera parte de los adolescentes que tienen una infección de transmisión sexual por Chlamydia trachomatis y/o por Neisseria gonorrhoeae serán asintomáticos, es decir no demostrarán síntoma alguno que haga sospechar la enfermedad en ninguno de los integrantes de la pareja(s).
Un 3% de los adolescentes que no se traten una enfermedad gonocócica desarrollarán infección gonocócica diseminada, con o sin septicemia, afectaciones articulares como poliartralgias, artritis séptica y tenosinovitis, lesiones de piel dolorosas y purpúricas, o afectación del área prostatovesicular en el varón que muchas veces altera definitivamente la calidad de vida urinaria, sexual, y existencial del paciente afectado, quedando con prostatitis crónica para toda la vida.. En las hembras: enfermedad pélvica inflamatoria, fiebre, escalofríos, con sus consecuencias.
La mitad de los adolescentes en Norteamerica son sexualmente activos a los 16 años y sus porcentaje de infeccion por I.T.S son las mas altas tomando en cuenta cualquier grupo etario, aparte de que por ENCIMA del 50% tienen mas de una pareja sexual al mismo tiempo, esto pareciera corresponderse a las cifras en nuestro pais.
En las cifras epidemiológicas de las naciones desarrolladas, tanto los porcentajes de promiscuidad como los de embarazos no deseados se ven aumentados, no es raro entonces, que los abortos y los casos de infecciones de transmisión sexual aumenten también. Entre 1970 y 1985 en los EE.UU. los abortos entre las adolescentes han aumentado en un 333% y las I.T.S en un 245%.
Hoy en día la larga lista de las infecciones de transmisión sexual está haciendo estragos entre la juventud. Estados Unidos de Norteamérica no es el único país donde la educación sexual que promueve la planificación familiar ha experimentado este fracaso. En dicho país, los embarazos fuera del matrimonio han aumentado en un 103% entre 1970 y 1985. Los países europeos por su parte también han sufrido el mismo revés. En Dinamarca se instituyó este tipo de educación sexual desde 1970, sin embargo, para 1985 los embarazos fuera del matrimonio, así como las infecciones de transmisión sexual y los abortos se habían duplicado, a pesar de la disponibilidad de preservativos y de otros anticonceptivos (Educación Sexual y el aborto. http://providafamilia.org/doc.php?doc=doc66604).
Inclusive Roye en su trabajo de 1998 referente al uso de preservativo en mujeres adolescentes hispánicas y afroamericanas se consiguió que las adolescentes que usaban contraceptivos orales eran poco propensas a utilizar preservativos en su relación intima a menos que hubieran adquirido previamente una infección de transmisión sexual. Las cifras de su trabajo mencionaban que solo un 19% usaban siempre preservativo, y 47% referían que en las últimas 4 semanas por lo menos una vez no habían usado preservativos. Esto hace imprescindible que el medico que prescriba contraceptivos orales a una adolescente le dé suficiente información para disminuir el riesgo potencial de adquirir una infección de transmisión sexual. También entre los adolescentes australianos se apreció el mismo problema como lo demuestra Lindsay J y colaboradores en su trabajo de investigación Conflicting advice? Australian adolescents use of condoms or the pill. Fam Plann Perspect;31(4):190-4, 1999 Jul-Aug.
No podemos culpar al aspecto económico en relación a fondos del estado o de entes privados para la promoción de campañas educativas ya que desde 1971 a 1981 hubo un aumento del 306% en los gastos del gobierno de los EE.UU. en la planificación familiar, y curiosamente los estados en que se destinó más dinero para métodos de barrera mostraron la mayor incidencia de abortos (1970-1979).
La P.P.F.A (Federación de Planificación de la Familia de EE.UU ó Planned Parenthood Federation of America) recibe del gobierno más de 100 millones de dólares al año. En otros países, incluyendo los que están en vías de desarrollo, las asociaciones miembros de la I.P.P.F (International Planned Parenthood Federation) también ganan mucho dinero promoviendo la planificación familiar a través de la educación sexual, venta de preservativos entre otras actividades.
En 1973 el Dr. Alan Guttmacher, dirigente de la I.P.P.F, predijo, cito: "El único camino que tienen la Federación Internacional de Planificación de la Familia (I.P.P.F) y sus aliados, para ganar la batalla al aborto, es la Educación Sexual"
Hay más de 350 millones de casos nuevos por año de I.T.S que pudieran ser curables, lo que las hace candidatas a ser pesquisadas y tratadas. Si a ésta cifra se le suman las no curables, como la Hepatitis B, el virus de inmunodeficiencia humana, el virus papiloma humano, el virus del Herpes simple genital, serían mil millones de casos nuevos por año en todo el mundo.
Una de cada cinco adolescentes padecerá infecciones de transmisión sexual no diagnosticadas. Un 18% de I.T.S fueron halladas en adolescentes que dieron muestras vaginales durante 2 años de recolección de datos en un trabajo de investigación. El 13% de adolescentes que nunca habían tenido un examen ginecológico resultaron positivas para I.T.S y el 51% de estudiantes infectadas no tuvieron exámenes positivos de I.T.S a través de exámenes tradicionales ginecológicos (Wiesenfeld)
En un estudio con 228 estudiantes femeninas entre 15 a 19 años, 10% tenían Tricomonas vaginales, 8% tenían Chlamydia trachomatis y 2% tenían Neisseria gonorrhoeae. Es digno mencionar que la Chlamydia trachomatis, es la infección de transmisión sexual mas común de los Estados Unidos de Norteamérica con un 13% de afectación.
La frecuencia de I.T.S en población general va del 0.1 al 0.5% y en poblaciones de alto riesgo va del 0 al 20%. La franja poblacional más afectada es entre 18 y 24 años y la relación hombre-mujer es de 7-10: 1
Gong y colaboradores publicaron en 1998 un interesante trabajo sobre los hallazgos epidemiologicos de las I.T.S entre jovenes por debajo de 15 años entre los años 1987 y 1996 en China, que son de interés ya que podriamos extrapolarlos facilmente a otras latitudes.
Las caracteristicas epidemiologicas dieron como hallazgos que la rata de incidencia de I.T.S ascendió de año en año de un 0.51/100.000 en el año 1987 a un 8.62/100.000 en el año 1996. La gonorrea fue la enfermedad más frecuente en un 85.58% de manera global pero la proporción está disminuyendo con aumento de las uretritis no gonocócicas (U.N.G) y de sífilis. La incidencia en las hembras fue mayor que en los varones con un radio de 2.35:1. La incidencia en áreas urbanas fue mayor que en áreas rurales.
Beltrami y colaboradores de la Universidad de Bologna en Italia publicaron un interesante trabajo titulado “Sexually-transmitted infections in adolescents and young adults in a large city of Northern Italy: a nine-year prospective survey” y publicado en New Microbiol; 26(3):233-41, Jul 2003, donde hicieron un estudio en adolescentes para determinar caracteristicas demograficas, epidemiologicas y clinicas ademas de los factores de riesgo en I.T.S en adolescentes y adultos jovenes vistos en un centro de I.T.S del norte de italia. Dichos pacientes tenian entre 13 y 20 años y presentaban I.T.S diagnosticada desde el año 1991. Los adolescentes demostraron un riesgo apreciable aumentado de I.T.S, representando 3.6 a 13.3% de pacientes anualmente diagnosticados en un periodo de 9 años. Más del 10% de pacientes estaban por debajo de 18 años y 96.7% no reportaron el uso de preservativo en los 6 meses previos al diagnostico. Desde 1993 hubo un incremento en el sexo femenino, ayudado por la inmigración de prostitutas que declararon la utilizacion frecuente de preservativo. Mientras que los hombres homosexuales y drogadictos representaban una minoría. Excluyendo a la población en actividades d eprostitución, por arriba del 50% de los pacientes declararon solo 0-1 pareja sexual durante los ultimos 6 meses pero hubo periodos donde se observó más promiscuidad (por ejemplo en los años 1997-1999). 2/3 de los adolescentes nunca utilizaron preservativo previo al diagnostico de I.T.S y el incremento en su uso segun ellos se debió a la reciente inmigración de prostitutas. La no utilizacion de preservativo estuvo asociado al sexo masculino y a un bajo nivel educativo. I.T.S no gonococcicas e infección por cirus papiloma humano tuvieron una incidencia de más del 60% considerando todas las enfermedades, mientras que la infección por molusco contagioso, enfermedades por Chlamydia se presentaron en el 6.1 a 7.4% y la sifilis, sarna, tricomoniasis e infección por VIH se presentaron entre un 1.3 a 4.7% de nuestro estudio. Tanto las I.T.S no-gonococcica como la sifilis se incrementaron en el tiempo, sobre todo en las prostitutas a pesar del uso del preservativo. Inmigración reciente, difusion de la prostitucion, aumento de la promiscuidad sexual, uso infrecuente del preservativo, sonfactores de riesgo persistentes.
Es importante, por tanto, monitorear permanentemente I.T.S en poblaciones jóvenes para garantizar un diagnostico a tiempo y un apropiado tratamiento, del mismo modo planear estrategias preventivas hacia ésta franja poblacional.
Aun cuando la prevalencia de infección por V.I.H en la etapa juvenil no se conoce, la incidencia se ha incrementado año tras año desde 1982. Si se toma en cuenta que el periodo de latencia para que se inicien las manifestaciones de S.I.D.A posterior a ser infectados con el virus de la inmunodeficiencia humana va de 2 a 11 años, numerosos adultos jóvenes entre 20 y 29 años de edad con S.I.D.A podrían haber sido infectados durante su periodo adolescente (Villaseñor Sierra A. Adolescencia. V.I.H-S.I.D.A, UIESSA (Unidad de Investigación Epidemiológica y en Servicios de Salud del adolescente) año 1 Nº2 Marzo-Abril Méjico, 1996)
Según la doctora Blanca González Gabaldón de la Universidad de Sevilla, cito textualmente “La adolescencia sigue siendo ese período de transición y aprendizaje en el que a menudo es difícil acceder a una demanda de información/educación sexual y en el que se encuentra el individuo con serios obstáculos para acceder a los anticonceptivos y métodos de prevención de enfermedades de transmisión sexual. Debido a un conjunto de razones. el adolescente tiene una baja conciencia del riesgo, tanto de embarazo como de contagio de enfermedades. Recogido a menudo por los medios de comunicación, las consecuencias que acarrea una peor entrada en el mundo de las relaciones sexuales. son bien conocidas y alarmantes: el número creciente de embarazos no deseados en menores de edad, matrimonios apresurados, abandono del proceso educativo, alto riesgo de desempleo y un sinfín de consecuencias que el impacto psicológico del embarazo no deseado implica personal y familiarmente. Sumado a esto. el riesgo de contagio de enfermedades de transmisión sexual como el S.I.D.A y la Hepatitis B constituye un factor importante en la determinación de la gravedad de esta cuestión”
Son muchos los investigadores que se han dado a la tarea de explicar los motivos del aumento de riesgo de embarazos no deseados así como de contagio de infecciones de transmisión sexual, entre los adolescentes de todo el mundo, entre ellos vemos a Beltrami 2003, Oliva 1992, C.D.C.P 1996, Meredit 1987, Nelda 1989, Cheng 1993, Regt 1986, Ehrhardt 1996, Cvetkovich 1981, entre otros.
MOTIVOS DE AUMENTO DE LAS INFECCIONES DE TRANSMISION SEXUAL Y DE EMBARAZOS NO DESEADOS
1. Poseer información confusa sobre metodos de contracepción, planificación familiar, embarazo, infecciones de transmisión sexual, motivada por numerosas razones personales, culturales y socio-educativas
2. Distosionar de la información por bases poco sólidas y no confiables
3. Cambio de valores y actitudes de la sociedad actual en relación a temas de sexualidad, planificación familiar, contracepción, infecciones de trasmisión sexual, relaciones de pareja, mensajes contradictorios de la familia, de los amigos, de la sociedad y de los institutos educativos, que los deja a merced de su propia decisión y encerrados en una duda no aclarada.
4. Idealización y ‘sacralización’ de la sexualidad por falta de información y de charlas educativas en colegios, liceos, institutos docentes, universidades, para poder ‘aclarar dudas’ (amor y sexualidad, uso de anticonceptivos, uso de preservativos, machismo y preservativos, machismo e ingesta alcoholica, machismo y maltrato a la pareja, pornografía y sexualidad), por nombrar solo algunas de las dudas ‘eternas’ existentes en los jóvenes de todo el mundo.
5. Dificultades en aceptar la propia sexualidad
6. Temor de aceptar ser sexualmente activos, por prejuicios personales, familiares, sociales .
7. Desconocimiento de la información existente en la web principalmente sobre todo por carecer de direcciones serias y reconocidas en el mundo cientifico acerca de I.T.S. Ya que la información existente en bibliotecas, colegios, institutos universitarios son de muy poca utilidad por el bajísimo nivel de lectura de éstas generaciones jovenes. Este sería uno de los puntos por los cuales habría que incentivar la información seria y juiciosa por internet, recomendada por padres y profesores de los jóvenes.
8. Por la personalidad del adolescente que hace dificil que le lleguen mensajes educativos.
9. Carencia de madurez que disminuye la obtención de material educativo. El joven “vive al día”, la planificación le quita “sabor a la vida”.
10. Razones como edad, nivel educativo, estrato social al que pertenece el jóven, estabilidad afectiva de los padres, nivel cultural de los padres y de la familia, nivel de religiosidad de la familia, tipo de amistades y valores etico-morales, conllevan un riesgo conocido de contraer I.T.S asi como tener embarazos no deseados.
ASPECTOS QUE DEBEN CONOCERSE DE LAS I.T.S
1. Se adquieren fundamentalmente por las relaciones intimas-sexuales
2. Las I.T.S ocasionan consecuencias devastadoras a corto, mediano y largo plazo, si no son atendidas adecuadamente no solo al que las sufre sino también a su (s) pareja(s).
3. Las infecciones transmitidas sexualmente pueden ocasionar infertilidad a la pareja, ocasionar defectos congénitos al feto infectado in útero, podrían aumentar las probabilidades de embarazos ectópicos, inflamación pelviana aguda y crónica, favorecer el desarrollo de cáncer, entre algunas de las más importantes consecuencias, así como ocasionar la muerte en el caso de V.I.H, Hepatitis B/C y sífilis.
4. Las I.T.S pueden ser sintomáticas o asintomáticas, lo cual es tremendamente problemático para hacer seguimiento y pesquisa de I.T.S en la población general, ya que un buen número de personas infectadas no tendrán síntoma alguno. Como es el caso del varón portador de virus del Herpes simple genital, el cual muchas veces ni siquiera tiene manifestaciones clínicas y sin embargo puede contagiarlo a su(s) pareja(s).
5. Las adolescentes son una franja poblacional de alto riesgo porque combinan muchas características como tener relaciones intimas-sexuales sin la debida protección o barrera (preservativo), usualmente secundario a consideraciones de tipo cultural y educativo. Además biológicamente son mas susceptibles a las infecciones (por labilidad hormonal que produce a nivel de cuello uterino muchos cambios en el epitelio) y tienen mas probabilidad de contraer infecciones asintomáticas debido además a las características anatómicas de su aparato reproductor que dificulta la exteriorización de signos y síntomas que pudiesen ser fácilmente reconocibles, siendo por otra parte renuentes a la consulta medica lo que limita mucho más el dignóstico. La precocidad de su comienzo o debut sexual, el cambiar de pareja con mucha frecuencia, la propensión a usar tratamientos empíricos para evitar que la familia o su pareja se enteren, todo esto hace que sea difícil de control epidemiológico a ambos integrantes de la pareja. La consecuencia es que usualmente sufrirán complicaciones tardías y no recuperables.
El trabajo de Crosby y colaboradores del Departamento de Ciencias del Comportamiento y Educación Sanitaria de Atlanta titulado “Associations between sexually transmitted disease diagnosis and subsequent sexual risk and sexually transmitted disease incidence among adolescents” publicado en “Sex Transm Dis; 31(4):205-8, 2004 Apr” cita: “Cuando el adolescente tiene una I.T.S pero tiene una sola pareja sexual, él adoptará un cambio positivo en su conducta sexual, pero lamentablemente cuando el adolescente tiene varias parejas, ésta modificación de sus conductas equivocadas en el area sexual no podrá ser corregida”
6. En la actualidad, las infecciones de transmisión sexual están en franco aumento, en particular entre la gente joven que conforma el grupo etario de 15 a 25 años. En parte porque en las últimas décadas la edad de inicio sexual se ha adelantado y por consiguiente, ha aumentado el número de parejas sexuales que las personas tienen a lo largo de su vida, sobre todo en épocas juveniles y de adultez temprana (antes de los 30 años).
7. Se han identificado más de veinte I.T.S, entre ellas V.I.H, sífilis, Herpes simple genital, virus papiloma humano, Citomegalovirus, Chlamydia trachomatis, Neisseria gonorrhoeae, Trichomonas vaginalis, Gardnerella vaginalis, pediculosis y escabiosis.
8. El 90% de todas las infecciones por Neisseria gonorrhoeae ocurrirán entre los 15 y 34 años, pero la mayoría ocurrirán entre 15 y 24 años, entendiendose entonces la importancia que tiene en nuestro pais, donde un porcentaje significativo de nuestra población tiene menos de 25 años.
9. Las infecciones por Chlamydia trachomatis son las I.T.S más reportadas de los Estados Unidos de Norteamérica (197 casos por 100.000 habitantes para 1997). En jóvenes sexualmente activos la incidencia puede llegar al 20%. En el resto del mundo se manejan cifras de 50 millones de casos nuevos al año. Mas de 4.5 millones de casos anuales son reportados con Chlamydia trachomatis en el área genitourinaria en Norteamérica. Lo más preocupante es que la mayoría de las infecciones son sintomáticas (tanto en hombres como en mujeres), lo cual hace que al detectarlos tardíamente se conviertan en potenciales transmisores y propagadores de las I.T.S en una determinada sociedad.
10. Uno de cada tres individuos puede tener I.T.S con manifestación clínica a través de ulceras genitales. La etiología del primer episodio de ulceras genitales incluye en 5 a 30% al virus del Herpes simple genital tipo 1. En Norteamérica 56 millones, (más de 1 de cada cinco americanos están infectados con I.T.S viral no S.I.D.A). Cada año 12 millones de nuevas infecciones de I.T.S se presentan en Norteamérica y 500.000 de ellas son casos nuevos de virus del Herpes simple genital.
11. Los gastos del sector salud en Estados Unidos de Norteamérica considerando tres I.T.S particulares como Chlamydia trachomatis, Neisseria Gonorrhoeae y Herpes simple genital son de 5 mil millones de dólares al año.
12. El V.I.H es la infección por transmisión sexual más peligrosa que afecta a personas de cualquier edad. Ahora es la quinta causa más importante de muerte en Norteamérica en personas entre 25 y 44 años. Se cree que cada año unas 40.000 personas en los Estados Unidos de Norteamérica resultan infectadas. Han ocurrido más de 700.000 casos reportados. Existe un millón de casos nuevos al año con una prevalencia entre 20 y 50 millones.
13. La enfermedad pélvica inflamatoria (EPI) ocasiona gastos en Norteamérica por 5 billones de dólares anuales y considerando que usualmente van acompañadas de una I.T.S podríamos tener las secuelas de una infección de transmisión sexual asintomático como son: embarazo ectópico, infertilidad, peri hepatitis, endometritis postpartum, e infecciones en el feto como: conjuntivitis y neumonitis, entre otras.
14. La Y.R.B.S (2001) (Youth Risk Behavior surveillance system) YRBS Sheds Light on Youth Sexual Behavior (SIECUS PUBLICATIONS) http://63.73.227.69/pubs/fact/fact0020.html. Grunbaum A et al., "Youth Risk Behavior Surveillance-United States, 2001, Surveillance Summaries," June 28, 2002, Morbidity and Mortality Weekly Report, 2002: vol. 51, no. SS-4, pp. 1-64; Laura Kann, Ph.D., et al., "Youth Risk Behavior Surveillance- United States, 1995, Surveillance Summaries," September 27, 1996, Morbidity and Mortality Weekly Report, 1996, vol. 45, no. SS-4, pp. 1-83; http://www.cdc.gov/nccdphp/dash es publicado por el Centro Norteamericano de Control y Prevención de Enfermedades y mide en el joven norteamericano, el comportamiento sexual, incluyendo historia de relaciones sexuales, numero de parejas y uso de farmacos anticonecpetivos, el uso de bebidas alcoholicas y otras drogas, habito tabaquico, comportamientos dieteticos inadecuados, inactividad fisica, comportamiento que contribuyan a la violencia. El YRBS lo realizan cada 2 años estudiantes entre el 9º y el 12º grado en todo el pais. Como datos de sumo interés el YRBS del año 2001 consiguió que:
En relación a las relaciones sexuales:
1. 45.6% de estudiantes de bachillerato (48.5% de hombres y 42.9% de hembras) reportaron que habían tenido relaciones sexuales. 60.5% de los estudiantes de 12º grado, 51.9% de 11º grado, 40.8% de 10º grado y 34.4% de 9º grado reportaron haber tenido relaciones sexuales. De ellos 60.8% de estudiantes negros, 48.4 % de estudiantes hispanos y 42.3% de estudiantes blancos (caucásicos) reportaron haber tenido relaciones sexuales.
2. 33.4% de los estudiantes estaban activos sexualmente (relaciones sexuales en los tres meses precediendo el estudio)
3. 6.6% de los estudiantes reportaron haber iniciado sus relaciones sexuales antes de los 13 años de edad. Mas especificamente 16.3 % de estudiantes negros, 7.6% de estudiantes hispanos, 4,7% de estudiantes blancos.
En relacion a las parejas sexuales:
1. 14.2% de los estudiantes (17.2% de hombres y 11.4% de mujeres) reportaron haber tenido relaciones sexuales con 4 o más parejas.
2. 21.6% de los estudiantes de 12º grado, 15.2% de los de 11º grado, 12.6% de los de 10º grado y 9.6% de los de 9º grado reportaron haber tenido relaciones sexuales con 4 o más parejas. Mas especificamente 26.6% d estudiantes negrosm 14.9% de estudiantes hispanos y 12% de estudiantes blancos reportaron haber tenido relaciones sexuales con 4 o más parejas.
En relación al uso de bebidas alcoholicas y drogas en su ultima relación sexual
Entre estudiantes sexualmente activos 25.6% (30.9% de hombres y 20.7% de mujeres) reportaron uso de drogas o de bebidas alcoholicas en su ultima relacion sexual. Más especificamente 25.4% de estudiantes de 12º grado, 24.7% de estudiantes de 11º grado y 27.7% de estudiantes de 10º grado y 24% de estudiantes de 9º grado. Fueron 17.8% de estudiantes negros, 24.1% de estudiantes hispanos y 27.8% de estudiantes blancos que utilizaron drogas o bebidas alcoholicas en su ultima relación sexual.
15. El Estudio Longitudinal Nacional sobre la Salud del Adoslecente (National Longitudinal Study on Adolescent Health) http://63.73.227.69/pubs/fact/fact0020.html, examina los comportamientos del adolescente y otros factores que influencian su salud (P. Bearman, Reducing the Risk: Connections That Make a Difference in the Lives of Youth, (Bethesda, MD:1997):14), consiguió que:
1. 17% de estudiantes de 7º y 8º grado reportaron haber tenido relaciones sexuales.
2. 49.3% de estudiantes de 9º grado hasta 12º grado reportaron haber tenido relaciones sexuales
3. 39.9% de hembras y 37.3% de hombres adolescentes desde el 7º grado hasta el 12º grado habian tenido relaciones sexuales.
4. 11.8% de niñas experimentadas sexualmente de 7º grado y 8º grado y 19.4% de niñas experimentadas sexualmente de 9º a 12º grado habian reportado haber estado embarazadas.
16. La Campaña Nacional para la Prevención de Embarazo juvenil (National Campaign to prevent teen pregnancy: New Study on adolescent sexual behavior) en su reciente publicación ”Fourteen and Younger: The Sexual Behavior of Young Adolescents” reportó lo siguiente:
Relaciones sexuales
1. 1 de cada 5 adolescentes había estado involucrada en una relación sexual antes de sus 15 años de edad
2. Jovenes de 14 o menos años de edad son ligeramente mas propensos a haber tenido relaciones sexuales que las hembras de la misma edad
3. Adolescentes de 14 años o menos quienes han tenido relaciones sexuales no están activos sexualmente en el momento de la entrevista
4. Más de 1 de cada 10 jovenes que habian tenido su primera relacion sexual antes de los 15 años describió la relación como “no voluntaria” y muchas otras como inclusive ‘obligadas sin quererlo’.
Uso de Contraceptivos
1. Entre 50 y 75% de jovenes de 12 a 14 años que reportaron haber tenido relaciones sexuales usaron contraceptivos la primera vez que tuvieron sexo.
2. Alrededor del 50% de las adolescentes hembras entre 12 y 14 años y 75% de los varones d el amisma edad quienes reportaron haber tenido relaciones sexuales. dijeron haber usado alguna forma de contracepción en la más reciente relacion sexual.
17. Entre mujeres en edad reproductiva, 10 a 15% tienen uno o más episodios de Enfermedad pélvica inflamatoria (E.P.I). Un millón de casos al año son diagnosticados solo en Norteamérica (U.S.A). Después de un episodio de EPI el riesgo de embarazo ectópico aumenta 6% y el riesgo de infertilidad aumenta 8%. Después de tres o más episodios, la infertilidad aumenta a 45%. Entre 10 a 14 años las mujeres están 7 veces más propensas a tener E.P.I que las de 20-29 años.
18. Una I.T.S podría adquirirse sin tener relaciones íntimas. Si nos preguntamos qué es tener relaciones de un modo amplio es recibir gratificaciones corporales, emocionales y espirituales a través de una gama muy amplia de juegos íntimos, de los cuales el coito-penetración es solo uno de ellos, por lo cual es digno aclarar que no necesariamente se debe tener un coito-penetración para adquirir una I.T.S. En los juegos precoitales con roces de piel, genitales, boca o recto con secreciones del cuerpo, se puede adquirir una infección de transmisión sexual. Si a esto le sumamos que muchas veces los pacientes no experimentarán síntomas o molestias aun teniendo la enfermedad, el riesgo de exposición a I.T.S se duplica y se hace imperativo el uso de campañas de información como intimas-sexuales, podríamos especificar que uno de los aliados más importantes en la lucha contra las mismas.
19. La Fundación Kaiser para la Familia (The Kaiser Family Foundation) recientemente publicó el ‘National Survey of Adolescents and Young Adults: Sexual Health Knowledge, Attitudes, and Experiences’ donde se tomaron entrevistas a más de 1.800 jovenes en tres grupos de edades: adolescentes jóvenes 13 a 14 años, adolescentes de 15 a 17 años y adultos jóvenes de 18 a 24 años. Se estudiaron cocnocimientos y actitudes hacia la sexualidad, experiencia sexual, sexo oral, intimidad. (T. Hoff, et al, National Survey of Adolescents and Young Adults: Sexual Health Knowledge, Attitudes, and Experiences, Menlo Park, CA: Henry Kaiser Family Foundation, 2003:14). Los resultados fueron los siguientes:
En relación a las relaciones sexuales
1. 37% de los adolescentes de 15 a 17 años (42% de hombres y 33% de mujeres) habian tenido relaciones sexuales
2. 80% de adultos jovenes entre 18 a 24 años (83% de hombres y 78% de mujeres) reportaron haber tenido relaciones sexuales
3. Adolescentes entre 15 a 17 años con experiencia sexual, 11% reportaron haber tenido su primera relación a los 12-13 años, 44% a los 14-15 años y 37% a los 16-17 años.
4. Adultos jovenes entre 18 y 14 años con experiencia sexual, 2% reportaron haber tenido su primera relación a los 11 años o más jovenes, 6% entre 12 y 13 años, 23% entre 14 y 15 años y 41% a los 16-17 años y 25% a los 18 años o mas tarde.
5. Entre adolescentes de 15 a 17 años con experiencia en relaciones sexuales, 42% reporteron haber tenido una sola pareja sexual, 39% dos a 5 parejas sexuales, 7% 6 a 9 parejas sexuales y 4% 10 ó más parejas sexuales.
6. Entre adultos jovenes de 18 a 24 años con experiencia en relaciones sexuales 20% reportaron 1 pareja sexual en su vida, 39% reportaron 2 a 5 parejas sexuales, 13% reportaron 6 a 9 parejas sexuales y 14% reporteron 10 o más parejas sexuales.
En relación a la practica de sexo oral
1. 36% de adolescentes de 15 a 17 años (40% de hombres y 32% de mujeres) reportaron haber tenido sexo oral
2. 66% de adultos jovenes entre 18 y 24 años (73% de hombres y 58% de mujeres) reportaron haber tenido sexo oral.
3. 61% de adolescentes blancos y adultos jovenes (de 15 a 24 años), 41% de adolescentes afroamericanos y adultos jovenes, 47% de adolescentes latinos y adultos jovenes y 40% de adolescentes asiaticos y adultos jovenes reportaron haber tenido sexo oral.
4. 82% de adolescentes y adultos jovenes (de 15 a 24 años) con experiencia sexual reportaron haber tenido sexo oral como hicieron 12% de adolescentes y adultos jovenes que no habian tenido relaciones sexuales.
5. 24% de adolescentes entre 15 a 17 años (18% de varones y 33% de hembras) reportaron haber tenido sexo oral para evitar tener relaciones sexuales.
En relación a la Intimidad
1. 56% de adolescentes (15 a 17 años) (65% varones y 47% hembras) reportaron haber ‘estado con alguien en intimidad o de una manera sexual’ (incluyendo pero no limitado a la relacion sexual)
2. 85% de adultos jovenes de 18 a 24 años (87% de hombres y 84% de mujeres) reportaron haber ‘estado con alguien en intimidad o de una manera sexual’ (incluyendo pero no limitado a la relacion sexual)
3. 27% de adolescentes y adultos jovenes (15 a 24 años) quienes no habian tenido relaciones sexuales reportaron haber ‘estado con alguien en intimidad o de una manera sexual’ (incluyendo pero no limitado a la relacion sexual)
PREVENCION DE LAS INFECCIONES DE TRANSMISION SEXUAL
Los principios y estrategias que se deben diagramar para el control de las infecciones de transmisión sexual comienzan con la interrupción de la cadena de transmisión, mediante la detección de la infección (enfoque sindrómico) y el inmediato y preciso tratamiento, de acuerdo al tipo de enfermedad tanto del paciente como de su(s) pareja(s) sexual(es).
Esto reducirá la capacidad infectante del individuo y por ende disminuirá la incidencia y prevalencia de las infecciones en una determinada comunidad. Posteriormente debe seguirse con la prevención de nuevas recurrencias infecciosas por campañas de información de todo tipo y a través de todos los canales posibles (prensa, radio, televisión, conferencias, charlas a pequeñas, medianas y grandes poblaciones, bien sea de empresas, ministerios, colegios, universidades, tecnológicos o inclusive en comunidades ciudadanas bien organizadas), esto tendrá como objetivo primordial la eliminación de costumbres que hagan propensas a las parejas a adquirir nuevas infecciones y a su vez los lleve a la adopción de practicas sexuales seguras y confiables.
En relación al enfoque sindrómico sabemos como guía para una orientación diagnostica que las vaginitis usualmente con secreción vaginal lo originan las Trichomoniasis (la cual también dará disuria o dolor-molestia al orinar), la vaginosis bacteriana (con dolor coital o dispareunia agregada) y la candidiasis. Las cervicitis las tendremos usualmente en la gonorrea y en la infección por Chlamydia trachomatis, ésta última podría ocasionar también secreción uretral per se o asociada a infección gonocóccica. ( con componente disúrico importante, con urgencia y frecuencia urinaria).
Tenemos tres niveles de prevención de las infecciones de transmisión sexual.
La prevención primaria en la cual se evita la exposición a la infección, evitando las relaciones intimas, lo cual como se supone es bastante difícil de implementar como objetivo en grandes masas de población.
En referencia a la prevención primaria, la O.M.S en 1992 refiere que “Sólo la abstinencia sexual o la mutua fidelidad de por vida entre parejas no infectadas eliminará totalmente el riesgo de infecciones de transmisión sexual”, es la que menos costos implica, y necesitará implementar un comportamiento Íntimo de bajo riesgo para minimizar la posibilidad de contagio de I.T.S. Se hace indispensable tener de base una excelente educación sexual basada en los valores éticos de la familia, en la educación impartida en los colegios y en una aceptación concienzuda y madura de los riesgos de una sexualidad no responsable.
Es importante mencionar que las influencias pro-relaciones intimas-sexuales, de la sociedad actual son múltiples, empezando en el propio medio escolar, por la escala de valores actuales de los adolescentes, por las influencias de los medios de comunicación social (cine, prensa, radio, televisión), por la poca colaboración de los padres y de la familia, donde nos conseguimos que “está de moda que los muchachos lleguen tarde a casa”, ya que “no se puede estar tan encima de ellos porque crecerían agobiados”, “no es bueno limitarlos porque crecen sin una adecuada expansión de su personalidad”, “nosotros fuimos como fuimos y ellos no tienen que ser como nosotros”, entre otras frases utilizadas y con ello lo que estamos logrando es facilitando y adelantando la iniciación sexual en edades no aptas, cuando no se comprenden a cabalidad, ni el alcance ni las consecuencias de tales actividades.
Numerosas encuestas han demostrado que aproximadamente el 16% de las jóvenes que tuvieron su primera relación sexual antes de cumplir los 16 años fue involuntaria y no planeada.
La prevención secundaria la realizan los profesionales de la salud bien sea venereólogos, dermatólogos, urólogos, gineco-obstetras, internistas e infectólogos que estén al frente de consultas médicas que tengan que ver con el tratamiento, prevención y control de las infecciones de transmisión sexual. Fundamental no es sólo examinar y hablar con el paciente, sino que debemos llegar de ser posible a la pareja o contacto del mismo. Este último detalle es bastante difícil, habida cuenta de la facilidad de desplazamiento que tienen hoy en día las personas en general y sobre todo los jóvenes y a la facilidad con la cual se pueden tener contactos íntimos-sexuales, lo que hace casi imposible la misión.
En cuanto a la presencia de úlceras en zona genital de manera didáctica debemos pensar en sífilis, en chancro blando, en herpes genital y en linfogranuloma venéreo. Cuando hay dolor abdominal bajo sobre todo en la mujer, unido a secreción vaginal debemos pensar en gonorrea, Chlamydia trachomatis y/o anaerobios mixtos, sobre todo si además se acompaña de fiebre y de signos de inflamación pelviana aguda. Cuando tenemos inflamación-dolor escrotal-epididimario (específicamente en la región de la cabeza del epidídimo) pensar en gonorrea, Chlamydia trachomatis, Ureaplasma urealitycum o en infección por colibacilos provenientes de relaciones anales. Cuando tengamos la presencia de verrugas genitales pensar en papilomas por virus papiloma humano (V.P.H), o molusco contagioso.
Por ultimo es importante “notificar” las infecciones de transmisión sexual ya que de alguna manera siempre ha existido un subregistro en países subdesarrollados o en vías de desarrollo. Las razones de dicho subregistro es en primer lugar una falta autentica de notificación por parte de servicios de salud, privados o públicos, que no pareciera obedecer a un plan preestablecido, sino que no se ha entendido la gran importancia que tiene hacerlo, ya que si contáramos con las cifras reales de las I.T.S de nuestra comunidad y país, haríamos lo imposible por disminuir las tasas de incidencia, y prevalencia.
Otras de las causas esgrimidas para la subnotificación es que numerosos pacientes están asintomáticos, o no tienen signos clínicos de enfermedad, sobre todo en la población femenina, lo cual lleva a no buscar atención médica, y así la imposibilidad de reportarlo. Una tercera causa es que numerosos pacientes no van al médico o a unidades sanitarias al momento de presentar una infección de transmisión sexual, ni tampoco se hacen por si solos exámenes que puedan ayudar a detectarla, básicamente por ignorancia o por el miedo que los “etiqueten” como enfermos de infecciones de transmisión sexual “que podrían estar escondiendo un S.I.D.A”.
En la asesoría que demos a nuestros pacientes es indispensable que tomemos en cuenta las necesidades y sentimientos-emociones de cada uno de ellos. Es fundamental que ‘capten’ lo que es una enfermedad de trasmisión sexual, cómo se transmite, cómo se puede prevenir, cómo se puede tratar y la trascendencia personal y de pareja que ella encierra. Es importante en ésta asesoría que él o ella, o ambos, entiendan que como pacientes deben ser eficaces y puntuales en su tratamiento y sobre todo en sus controles. Es igualmente relevante que aprendan a reconocer “cuando están en riesgo” de contraer una infección de trasmisión sexual y de qué manera pueden protegerse eficazmente.
Debemos inculcarle el valor de los métodos anticonceptivos disponibles, entre los cuales, el preservativo tiene la mayor importancia. Refieren todos los investigadores que existen dos componentes básicos en la entrevista a éste tipo de pacientes: la primera es mostrarle un genuino interés con la correcta confidencialidad que el caso requiere y con el respeto al ser humano que merecen, evitando las críticas y el erigirnos en jueces, ya que no es nuestra función. Proyectarle a nuestros pacientes sinceridad y comprensión para que logremos `llegarle’ con nuestro mensaje, siempre y cuando proporcionemos una información clara, sencilla y de fácil entendimiento.
No debemos “dar charlas magistrales”, debemos ser magistrales en nuestro mensaje de manera genuina y humilde.
Con los adolescentes tenemos un problema en lo referente a la prevención secundaria y es que cuando tienen infecciones de transmisión sexual y presentan contactos “fortuitos”, no consideran necesario, en la gran mayoría de los casos, notificarle a dicho contacto que son portadores de una determinada infección de trasmisión sexual, debido a que no se sienten emocionalmente ligados a dicha pareja y al hecho de que en numerosas oportunidades no volverán ni siquiera a verla. Esto representa un problema epidemiológico ya que el tratamiento de los contactos es imprescindible para reducir el número de contagios en los diferentes estratos etarios.
La prevención terciaria es aquella que tiene como finalidad disminuir las consecuencias orgánicas y psicológicas de las infecciones de transmisión sexual. Es importante para el médico saber que aun cuando ya se tiene la enfermedad, todavía es útil impartir normas y estrategias para desarrollar relaciones sexuales seguras. No olvidemos además que cada paciente con el cual disertemos sobre infecciones de transmisión sexual se convertirá en un potencial agente de prevención y difusión de información para otros miembros dentro de su comunidad.
Es muy importante que recomendemos a nuestros pacientes con secuelas inflamatorias crónicas en el área genital, que hacer con su modo de vida, con sus hábitos íntimos y de comunicación interpersonal, para de ésa manera minimizar el impacto que las enfermedades de transmisión sexual tienen sobre la parte orgánica y psicológica de los pacientes afectados.
La prevención del contagio con enfermedades de transmisión sexual requiere diversas medidas de salud pública. Hay diversas creencias y prácticas acerca de la sexualidad, la identidad social y las relaciones de poder que avivan el fuego de la tragedia. El contagio de esas enfermedades es por lo general más fácil del hombre a la mujer que de la mujer al hombre. En el caso del V.I.H/S.I.D.A, las probabilidades de que una mujer se contagie durante las relaciones sexuales con un hombre es muchas veces superior a las posibilidades de que ella transmita la enfermedad a su compañero.
La preocupación de los hombres acerca del contagio con el V.I.H ha conducido a un aumento de la explotación sexual de las muchachas jóvenes, pues se presume que es menos probable que estén infectadas. Las condiciones económicas y las inequidades por motivos de género también contribuyen a aumentar los riesgos que corre la mujer. Los hombres que emigran hacia las ciudades para obtener trabajo y están separados de sus familias crean una demanda de servicios sexuales. Los hombres que se niegan a utilizar condones como parte de las relaciones sexuales comerciales propagan las enfermedades de transmisión sexual y las llevan de vuelta a sus esposas. Las expectativas culturales en cuanto a la pasividad y la obsequiosidad de las mujeres para con los hombres, el escaso control que las mujeres tienen sobre el comportamiento sexual de sus compañeros y la imposibilidad de negociar la utilización de condones, son factores contribuyentes a la susceptibilidad de las mujeres a este tipo de infecciones, sean éstas esposas o prostitutas.
Tal vez no tengan ningún síntoma de infección (la mitad de las mujeres infectadas son asintomáticas), o tal vez no reconozcan los síntomas que sí tienen. Tal vez no soliciten atención médica por temor a ser rechazadas por los agentes de salud o calificadas de prostitutas o tal vez, simplemente, no dispongan de servicios de ningún tipo. En lo concerniente a las relaciones sexuales, se tienen muy poco en cuenta los deseos y las preocupaciones de la mujer. Con frecuencia se considera que las esposas son un bien sexual de propiedad de sus esposos y deben acatar los deseos de éstos, o correr riesgo de desaprobación: el castigo por rehusarse a tener relaciones sexuales puede ser el divorcio, la violencia o algo peor. Incluso una mujer cuyo compañero habitual tiene relaciones con otras mujeres puede verse imposibilitada de pedirle que use un condón con ella. Al mismo tiempo, la pobreza puede impulsar a las mujeres a encontrar compañeros sexuales fuera del matrimonio, como medio de encontrar marido o asegurarse un ingreso. Esas mujeres corren mayores riesgos de enfermedad, malos tratos y repudio social (Derechos y Salud Reproductiva a. Derechos y salud reproductiva Síntesis de la Conferencia Internacional sobre la Población y el Desarrollo Capitulo VII. El Cairo Sept 1994. http://www.pnud.org.ve/cumbres/cumbres05.html)
Sin duda al principio la calidad de vida cambia, la lucha de los pacientes para adaptarse a su condición post-infecciosa a veces es dura y requiere de tiempo y asesoramiento médico y muchas veces de supervisión psicológica. Vemos con frecuencia consecuencias psicológicas importantes de las I.T.S en jóvenes, ya que su sexualidad podría quedar afectada de por vida, ya que en muchas ocasiones son las primeras relaciones o las primeras experiencias las que dejan la secuela de una enfermedad incurable creándole una inseguridad que impedirá una vida sexual sana, plena y responsable.
es importante eliminar en lo posible el sexo casual, con parejas diversas, e inclusive con parejas desconocidas, ya que de hacerlo es altamente probable adquirir una I.T.S. que podria dejar secuelas definitivas o inclusive llevar a la muerte a la persona infectada, a su pareja o a su descendencia.
A las parejas jóvenes siempre hay que mencionarles, que a la vista de una generación mas vieja, luciría preocupante, fuera de lugar y a todas luces precoz, que a las consultas vayan parejas adolescentes; pero paradójicamente, que no sólo es loable, sino utilizarlo como argumento eficaz para combatir dichas enfermedades al reforzarles que en la vida de una pareja la fidelidad es un argumento esencial en la lucha contra las I.T.S y sus secuelas, advirtiéndoles en lo posible la peligrosidad de la promiscuidad sexual, que hoy en día es tan frecuente.
La capacidad fecundativa de las adolescentes tendrá importancia unido al tema de las I.T.S ya que una parte de las infecciones adquiridas durante el sexo, repercutirá negativamente sobre la esfera de la fertilidad y esto determinará cambios individuales y colectivos en las comunidades de nuestros países.
Basándonos en encuestas latinoamericanas el 17% de las mujeres de 15 a 19 años ya han tenido hijos o están embarazadas de su primer hijo; a los 19 años 4 de cada 10 mujeres es madre o estará embarazada y entre ellas hay un 9% que ya tiene por lo menos dos hijos. La mitad de las mujeres ha tenido su primera relación sexual antes de los 20 años, en promedio casi un año antes del establecimiento de la primera unión
(Encuesta de demografia y salud -Endsa 2003) www.healthinlatinamerica.org/alis/healthinlatinamerica.portugues/word/D_2.3_Requirements_Bolivia_esp..doc)
La edad de inicio de la vida reproductiva ha variado poco en los últimos 20 años, la mitad de las mujeres tienen su primer hijo antes de cumplir los 20 años, no obstante, se aprecia, por otro lado que entre las mujeres con mayor educación se observa la tendencia a retrasar la iniciación de la maternidad.
Poder impactar la emocionalidad del adolescente con información adecuada es poder lograr en él, cambios de actitud hacia todo lo concerniente al area sexual y ésto lo predispondrá a iniciar cambios en la pareja con un mayor nivel de madurez y de realismo sobre todo para asumir los retos que dicha actividad sexual produce en hombreS y mujeres del siglo XXI.
CONSIDERACIONES CON LOS ADOLESCENTES y las I.T.S
Debido a que el 50% de la población mundial es de 15 a 45 años, la I.T.S tienen una tendencia ascendente. Según datos de la Organización Mundial de la Salud (O.M.S), se calcula que anualmente ocurren alrededor de 333 millones de casos nuevos curables de I.T.S en el mundo en población de 15 a 49 años de los cuales aproximadamente 12 corresponden a sífilis, 62 a gonorrea, 89 a Chlamydia trachomatis, 7 a Hemophylus ducreyi y 170 a Trichomona vaginalis (World Health Organization press release, WHO/64, Sexually transmitted diseases: tree hundred and thirty tree million new curable cases in 1995. Geneva: World Health Organization, 1995); (World Health Association / Global Program on AIDS : Global prevalences and incidences of selected curable sexually transmitted diseases: overview and estimates)
Cifras que evidencian que actualmente estamos frente a la más grande generación de jóvenes en la historia, situación de retos enormes, uno de ellos ineludible: la educación sexual.
El nivel de educación es una variable clave en las situaciones demográficas y de salud reproductiva; sin embargo, se calcula que en la región mientras a los 10 años de edad el 70% asiste a la escuela, a los 15 años sólo lo hace el 50%. El porcentaje varía según desarrollo, género y equidad social: es menor en zonas rurales, en regiones pobres, entre indígenas y en mujeres.
Seis de cada diez mujeres en la región inician relaciones sexuales en la adolescencia y siete de cada diez antes del matrimonio, siendo el matrimonio adolescente una práctica común y aceptada. En México la edad promedio de la primera unión es de 19 años.
Muchas adolescentes manifiestan que su primera relación no fue deseada y en muchos casos fue producto de violación sexual. Se empieza a reconocer el abuso y la comercialización sexual de menores como un problema social y de salud, aun cuando es casi nula la estadística al respecto.
Una de cada nueve adolescentes carece de protección anticonceptiva para evitar un embarazo no deseado.
Cada año 14 millones de adolescentes dan a luz en el mundo, el 60% de estos nacimientos no fueron planeados, repercutiendo en las cifras de abortos y morbimortalidad materno-infantil.
Las madres adolescentes carecen en gran medida de educación, servicios de salud y apoyo social para enfrentar el embarazo, parto y crianza de sus hijos.
Cada año millones de adolescentes contraen alguna enfermedad de transmisión sexual (I.T.S). En México para 1993 las I.T.S más frecuentes fueron candidiasis, tricomoniasis y gonorrea. Se calcula que la mitad de las infecciones por el virus de la inmunodeficiencia humana (V.I.H) ocurrieron en personas menores de 25 años. (Villaseñor Farias M. Adolescencia. Educación Sexual, UIESSA-Unidad de Investigación Epidemiológica y en Servicios de Salud del adolescente. Año 2 Nº 10 Octubre-Diciembre Méjico, 1997), (OPS Consejo directivo, OMS Comité Regional. Salud de los Adolescentes. Plan de Acción para el período 1998-2001. Tema 5.10 del programa provisional. CD40/21 (Esp). Septiembre de 1997, Washington, D.C); (The Alan Guttmacher Institute. Descuidar las Necesidades de Salud Reproductiva de las Jóvenes Amenaza el Progreso Mundial. “Hacen falta servicios educativos, de anticoncepción y de salud” (Informe). Mayo de 1998, New York y Washington); (Programa de Salud Reproductiva y Planificación Familiar 1995-2000. Poder Ejecutivo Federal. México, Mayo de 1995)
Sabemos que hay infecciones de transmisión sexual que son frecuentes entre adolescentes como es el caso de la Chlamydia trachomatis y de la Neisseria gonorrhoeae.
Mujeres de 15 a 19 años tienen la mayor incidencia de ambas entidades. Los adultos jóvenes tienen la preponderancia en lo referente al virus del Herpes simple genital.
El 9% de los adolescentes que tienen Hepatitis B, han tenido contacto sexual con un enfermo crónico o con múltiples parejas, o han comenzado a adoptar una conducta homosexual.
Debido a su poca experiencia el adolescente está en el grupo de alto riesgo para drogadicción y alcoholismo, además su inexperiencia y falta de previsión (preservativo) en las relaciones sexuales aunado a múltiples parejas sexuales, los torna mas propensos a las infecciones (además se sabe que lo son biológicamente) agravado por que les cuesta mucho mas aceptar acudir a un centro medico especializado.
No hay duda que hay que programar “a la medida del adolescente” programas de información de I.T.S, foros, charlas en centros estudiantiles, conferencias con participación en mesas redondas de representaciones del estudiantado juvenil, programas de radio en emisoras de alta sintonía juvenil, programas de televisión, para que el nivel de penetración de dichas actividades se logre a cabalidad y con ello logremos “modificar” las conductas en el área de la sexualidad del joven de hoy en día.
PAPEL DE LA FAMILIA EN RELACION A LAS INFECCIONES DE TRANSMISION SEXUAL
Desde el momento que nace la familia como un nucleo de personas con circunstancias afectivas y existenciales comunes, nace tambien la responsabilidad de sus conductores, en lograr un comportamiento personal, familiar y social de sus descendientes, acorde con los patrones culturales y morales de cada época historica en particular.
Entre estos patrones culturales-morales se incluye por supuesto el aspecto sexual, el cual ha variado enormemente de época en época.
La religión cumple una misión moralizadora sobre las masas, evitando conductas que serían negativas para la salud, en relación a promiscuidad, prostitución, precocidad sexual, infidelidad, entre otros. Ajeno al hecho de que se haya logrado o no una mejoria en el “freno de dichas conductas irreflexivas”, tanto la familia como la religión, seguirán siendo armas fundamentales en el combate contra las infecciones de transmisión sexual.
Esto lo vemos reflejado en el trabajo de McCree y colaboradores de la Emory University en Atlanta titulado “Religiosity and risky sexual behavior in African-American adolescent females” J Adolesc Health; 33(1):2-8, Jul 2003, ellos refieren que la asociación entre religiosidad (entendida por la frecuencia de realizar e involucrarse en actividades religiosas-espirituales) y el comportamiento sexual de adolescentes afroamericanas en su actitud hacia el sexo y la habilidad de tener actividad sexual con protección, es un hecho. Estudiaron 1.130 adolescentes entre 1996 y 1999 en un trabajo de prevención de I.T.S y V.I.H.
De ellas 64% tenían scores de alta religiosidad basado en cuestionarios que se les daba para su contestación. Estas tenían más posibilidades de saber comunicarse adecuadamente con su pareja en asuntos sexuales, referente a infecciones de transmisión sexual, V.I.H y prevención de embarazos, rechazando la practica de sexo sin protección o inseguro. Fueron también más propensas a iniciar su actividad sexual más tarde con una actitud mas positiva hacia el uso de preservativo. Esto concluye que sin duda alguna la religión fue, es y será una aliada extraordinaria en la ayuda que los padres deben tener, en ésta sociedad llena de falsos paradigmas e iconos inconsistentes.
La familia establece valores morales que inducen a un determinado tipo de conducta “reflexiva” (ética de comportamiento). En el seno de la misma se deben abordar sin tabúes, los temas mas variados de la vida sexual. Los padres deben instruirse e impartir la educación necesaria a sus hijos en variados temas como los del área sexual, para que no se cometan errores que puedan dejar secuelas definitivas en la pareja y en los hijos.
Precocidad e inicio en las relaciones intimas, tendencias homosexuales, fidelidad matrimonial, embarazos no deseados, practica de abortos, incesto, exhibicionismo, virginidad, normas religiosas, noviazgos, relaciones prematrimoniales, libertad sexual en todos los grupos etarios, son temas importante para tratarlos en familia, con lo cual se crea una especie de foro que resultará siempre muy positivo para los adolescentes que la presencian.
En todo momento es imprescindible “estar” con el joven, no dejarlo abandonado a su suerte, porque “es más fácil y la verdad es que ya estoy bastante cansado con mi trabajo, para amargarme la existencia con los problemas de mis hijos”. Escucharlos, atenderlos, advertirles con toda la paciencia del mundo, no porque tengamos siempre la razón, sino porque hemos pasado ya por circunstancias parecidas a las que el pueda estar viviendo y además necesita saber que “debe cumplir con una serie de normas éticas familiares” que se han establecido desde muchos años atrás.
Darles toda la facilidad de lectura y material audiovisual posible, que le sirva de apoyo a ellos y a sus amigos. Estaremos sacando de un área “oculta” temas que ayudarán al joven a comportarse mejor ante las circunstancias que la vida le hará vivir.
PAPEL DE LOS INSTITUTOS EDUCATIVOS EN LAS INFECCIONES
DE TRANSMISION SEXUAL
La responsabilidad de los entes educativos en la formación del niño, joven y universitario es trascendental, ya que en numerosas oportunidades y circunstancias, serán los únicos en ejercer tal acción, por fallas en la familia. Además la fascinación que sobre el joven tienen los acontecimientos de su colegio o de su universidad, en contraste con la pérdida de “confianza y credibilidad” que tienen los padres cuando sus hijos son adolescentes, facilita la acción educativa de dichos institutos.
Las enseñanzas de colegios y universidades deberán modular, rectificar y reforzar comportamientos en todas las áreas del individuo, incluyendo el área sexual. Los cambios conductuales del joven en el área sexual, basados en charlas, videoconferencias, material de apoyo audiovisual, monografía y folletos al respecto, impartidos por sus colegios se deberían ver reforzados por el ejemplo de padres y representantes, pero si esto no fuera así, toda la responsabilidad recaerá en la eficacia con que los institutos docentes impartan la información requerida.
Es por ello que el plantel educativo debe reforzar la plantilla profesoral con psicólogos y terapeutas infanto-juveniles que con la adecuada sapiencia y frescura logren, de verdad, “penetrar” la coraza juvenil y llegarle con fuerza a la credibilidad del joven que como sabemos es bastante particular.
En el articulo “La Falsa y la Autentica Educación Sexual) http://www.iespana.es/revista-arbil/(19)sexu.htm, cito textualmente : En Gran Bretaña se ha revisado, desde 1994, la forma de impartir enseñanza sobre la sexualidad a nivel nacional. El ministro británico de educación John Patten declaró que: " La educación sexual se impartirá con un conjunto de valores fundamentales ampliamente compartidos, como: confianza en uno mismo y disciplina, respeto a la autoridad legítima, sentido de la responsabilidad, altruismo y necesidad del dominio de sí, dignidad y respeto a uno mismo y a los demás, lealtad y fidelidad, capacidad de mirar al futuro, disfrutar del presente y aprender del pasado". Y sigue diciendo, cito textualmente: “El Programa Británico está dando excelentes resultados pero también está dejando en evidencia que algunos profesores no se consideran calificados moral o profesionalmente. Ellos mismos son fruto de la revolución sexual de los sesenta, y se encuentran en una situación incómoda al tener que decir a sus alumnos algo que ellos no practicaron. Pero nunca se sabe, muchas veces quien tropieza es el que mejor puede indicar por dónde no se debe ir”
Es importante que se involucre totalmente al joven en las actividades que el Instituto implemente en el área sexual. Se debe trabajar con los jóvenes, lo cual se denomina “protagonismo juvenil” ya que es importante tomar en cuenta como enfoca el joven los diferentes aspectos de la sexualidad, relación de parejas, alcoholismo-drogadicción-tabaquismo, abarcando inclusive aspectos tan actuales como la violencia juvenil. Se cree que logrando la capacitación del joven en la interacción con sus compañeros de colegio, las actividades orientadores tendrán sin duda alguna, mejores resultados.
Cuántos de nosotros en nuestra adultez tenemos todavía conceptos errados en el área sexual que fueron “aprendidos” en nuestros colegios y nos ha costado toda una vida “entender” que estábamos equivocados, por lo cual es importante que los colegios aclaren conceptos y establezcan una comunicación constante, cómoda en éste terreno, y que de alguna manera haya siempre alguna cátedra que toque temas de ética en todos los campos incluyendo el tema intimo-sexual.
La mayoría de los transtornos de la sexualidad en el hombre nacen USUALMENTE de conceptos errados “obtenidos” en la etapa juvenil.
El joven deberá sentir confianza en sus maestros-guía para poder contarle todo tipo de experiencia(s) que esté teniendo en el aspecto sexual con todas sus posibles consecuencias y saber que podrá obtener una “orientación” que ayude a que la situación determinada tenga un desenlace adecuado, compartiendo dicha orientación con la participación de los padres del joven. Debemos reforzar la autoestima del joven y la adopción responsable de sus propias conductas.
No olvidemos que “orientación” es “prevención”y en el área sexual es de vital importancia. Y si unimos orientación más normas ético-morales se modificará sustancialmente el comportamiento de la población juvenil y de los adultos jóvenes y con ello se logrará no solo evitar determinadas situaciones en el ámbito del contagio de infecciones de transmisión sexual sino que por extensión se lograrán otras metas en áreas como estabilidad matrimonial con mayor fidelidad, mejor relación padres-hijos, mejores paradigmas en el área familiar, etc; lo que redundará en una mejor calidad de vida de todos los integrantes de la familia.
En un excelente articulo de Ma Inés Zavala consejera en establecimientos educativos en Chile titulado ¿Cómo, dónde y cuándo tienen relaciones sexuales los adolescentes?, refiere textualmente “los embarazos en adolescentes, el SIDA, el ejercicio precoz y temprano de la sexualidad, así como el consumo de alcohol y drogas, la desinformación e incomunicación en los hogares, se entrelazan para crear problemas de inserción de los jóvenes en ésta sociedad”
Esto no es un problema exclusivo de una nación o un continente en particular, es de verdad, un fenómeno global, preocupante, que afecta a millones de seres humanos y que trastorna las vidas de muchos millones más, ya que se trata no de un fenómeno aislado de una determinada patología médica, sino que es más bien una consecuencia de una serie de errores y falta de previsión, educación y de valores morales que está sucediendo en todas las sociedades de nuestro mundo, incluyendo sociedades de países desarrollados.
Por lo tanto debemos sin duda profundizar mucho sobre las verdaderas raíces del problema, ya que las infecciones de transmisión sexual son solamente la consecuencia de un enfoque de vida equivocado, en la cual pareciera que la autodestrucción es la norma y no vemos claro al final del túnel, lo cual implica que debemos unir esfuerzos en todos los continentes y en todo tipo de sociedad, de la mano con instituciones que deben regir la moral y ética de la sociedad para poder ver resultados positivos a nuestra gestión.
Refiere John Baines (Moral para el siglo XXI Sistral Editores 2000) cito textualmente:
“El remedio consiste en promover la creación de una nueva sociedad mediante el expediente de implementar un sistema educativo que permita el desarrollo de la consciencia individual superior, valiendose del aprendizaje no memorista, realizado en una condición de vigilia superior, proceso en el cual predomine la comprensión y el criterio por sobre la mera información”
ASPECTOS FUNDAMENTALES EN EL CONTROL-PREVENCION DE LAS INFECCIONES DE TRANSMISION SEXUAL
1) Educación Sexual y Recomendaciones a todo tipo de poblaciones, en especial, las de alto riesgo de contagio de I.T.S para que tengan una vida sexual lo mas sana y segura posible
2) Identificación de pacientes asintomáticos y sintomáticos con I.T.S para que ambos busquen asesoramiento, diagnóstico y tratamiento adecuados
3) Evaluación, tratamiento y recomendaciones a los contactos con I.T.S
4) En lo posible someterse a planes de vacunación en I.T.S que sean prevenibles y vacunables, como la Hepatitis B.
5) Los médicos deberán utilizar su consulta diaria para difundir educación sexual y lograr cambios de hábitos en sus pacientes en el área sexual. No olvidar la facilidad actual de tener actividad sexual con una o varias parejas (libertad sexual, ofertas por medios de comunicación, Internet, clubes tipo Spa, centros nocturnos). Nunca estará demás llevar información y educación sexual a todo tipo de público (desde adolescentes hasta personas mayores) ya que como hemos dicho antes la trascendencia personal, familiar y social de las I.T.S es significativa.
6) Pacientes con I.T.S o con contactos bajo tratamiento, deberán ser advertidos de no tener relaciones íntimas.
7) La pareja sexual deberá someterse a exámenes que descarten I.T.S antes de comenzar su actividad sexual, o inclusive llevarlo a un nivel muy polémico como es el de realizar exámenes prematrimoniales, para diagnosticar y tratar cualquier presencia de I.T.S en la pareja y con ello evitar daños ulteriores. Esto por supuesto es tremendamente polémico pero no deja de tener basamento lógico y científico.
Debemos recordar que para cada paciente tendremos una orientación individualizada en lo referente a las infecciones de transmisión sexual ya que las circunstancias y hábitos que rodean a cada paciente son tan variables que hacen que cambie nuestro discurso al transmitir el mensaje educativo-preventivo, de acuerdo a cada paciente como individuo.
Los médicos debemos identificar los factores de riesgo de cada paciente y recomendar en consecuencia los cambios conductuales que se tengan que hacer para disminuir la posibilidad de contagio de I.T.S.
No debemos dejar de mencionar la relación existente entre prevalencia de desórdenes psiquiátricos en pacientes con I.T.S y el riesgo aumentado de adquirir o transmitir una infección de transmisión sexual.
Esto quedó demostrado por Erbelding y colaboradores quienes publicaron en su trabajo titulado ”The prevalence of psychiatric disorders in sexually transmitted disease clinic patients and their association with sexually transmitted disease risk” publicado en Sex Transm Dis; 31(1):8-12, Jan 2004. Refieren que los desórdenes psiquiatricos podrían limitar el éxito de las estrategias para modificar comportamientos de alto riesgo en lo referente a las I.T.S. Estudiaron 201 pacientes en una consulta de I.T.S, de éstos 45% tenían un desorden de personalidad tipo I, usualmente caracterizado por abuso de sustancias nocivas y 29% tenían un desorden de personalidad tipo II, caracterizado por conducta antisocial (29.4% en los hombres). Esta última denominada en los paises anglosajones como A.S.P.D se asoció con I.T.S, donde los pacientes tienen una compleja psicopatología que aumentaría el riesgo de adquirir V.I.H y comprometer las estrategias preventivas. Por lo cual en éste grupo es fundamental un manejo interdisciplinario, con especialistas en el área, para poder tener un mejor resultado final.
RECOMENDACIONES PARA REDUCIR EL CONTAGIO DE INFECCIONES DE TRANSMISION SEXUAL
Además de la recomendación de abstenerse de tener relaciones intimas, método éste con un 100% de eficacia en evitar infecciones de transmisión sexual, pero cuya meta es muy difícil de lograr, tenemos otras sugerencias que mencionaremos a continuación:
1. CONOCER y limitar el número de parejas sexuales.
Las frases que a continuación mencionamos nos dan una idea del problema de disponer de varias parejas sexuales (Frases recogidas en varios países latinoamericanos y europeos) en prensa, radio y televisión
“Los antecedentes sexuales de tú pareja son tan importantes como los tuyos”
“Cuando te acuestas con una pareja te acuestas con su pasado”
“Cuando te acuestas eventualmente con una pareja que a su vez tiene pareja, no sabes con quien, ni con cuantas parejas se estará acostando dicha persona, lo cual abre interrogantes inquietantes acerca de lo que hoy se ha dado en llamar ‘sexo seguro’
“Cuantas más parejas sexuales se tienen, mayor será el riesgo de padecer una I.T.S”
“Es imposible controlar contactos, por la facilidad de desplazamiento y los riesgos de tener un nuevo contacto sexual que no conocemos o no estamos seguros de sus antecedentes íntimos”
“Debemos saber que la castidad es una virtud para los fuertes, los que tienen dominio de sí mismos, los que saben esperar”
2. SE debe usar preservativo siempre
Excepto en parejas estables y en matrimonios fieles. Usarlo cada vez que se tengan relaciones sexuales desde el comienzo de la relación y no desde el comienzo de la penetración. El preservativo debe formar parte del juego sexual para que su utilización no sea entorpecedora del hilo o secuencia sexual, es decir debe ser la pareja la que le coloque al hombre el preservativo para mantener el estimulo sexual y que no se convierta en un “corte” de la secuencia sexual. Habrá aproximadamente un 70% de profilaxis de I.T.S con el uso de preservativo. Se deberá colocar al estar el pene en su máxima erección. Al retirarlo mantenerlo sostenido por la base del preservativo y hacerlo cuando el pene todavía esté erecto.
Son efectivos en prevenir el contagio de enfermedades de transmisión sexual como el H.I.V y en reducir el riesgo de otras como la infección por Chlamydia trachomatis, Trichomona vaginalis, y Neisseria gonorrhoeae. No así en otras enfermedades transmitidas de piel a piel, mucosa a mucosa, como el virus del Herpes simple genital, el virus papiloma humano, la sífilis o el Chancro blando por Haemophylus ducreyi, donde tendrá una utilidad mas restringida.
Culturas y sociedades como por ejemplo las latinoamericanas, presentan cierta resistencia al uso de preservativo porque dicen que se pierde potencia o placer, otras veces el rechazo a su uso es por no ocasionar un sentimiento de inferioridad en la mujer… “te lo estás colocando porque no me tienes confianza”, o “no siento igual”, frase escuchada tanto en hombres como en mujeres, otras veces el rechazo es por una cuestión económica, otras veces se les olvida. En ocasiones el consumo de bebidas alcohólicas y las drogas hacen que la relación sexual sea más fácil, rápida e irreflexiva, en lugares donde no se pueden tomar las medidas adecuadas de protección.
Quirk y colaboradores publicaron en el año 1998 un excelente trabajo sobre “Sexo protegido inseguro” en infecciones por V.I.H, denominado por él como UPS (unsafe protected sex), señalando que hay tres formas de U.P.S que son: los preservativos usados solos para la eyaculación, obteniéndose un beneficio en la profilaxis de posibles embarazos pero no en la prevención de I.T.S/V.I.H. En segundo lugar los preservativos utilizados luego de penetración limitada y no protegida, existiendo factores de índole psicológica, por hábitos alcohólicos o de otra índole que impiden la concientización del uso del preservativo precozmente que condicionan dicho comportamiento; y en una tercera forma de U.P.S es el fallo del preservativo (rotura, deslizamiento, entre otros). Todo lleva a la necesidad de una mayor consideración y conocimiento del uso del preservativo para tratar de que logre su objetivo en la mayoría de los casos utilizados.
No nos olvidemos del condón femenino (Reality®) el cual consiste de un material de forma algo mas globosa que un preservativo masculino, para rellenar la vagina, de poliuretano lubricado con un anillo en la terminación que va intravaginal, útil no solo para infecciones bacterianas sino virales, incluyendo el virus de la inmunodeficiencia humana (Dre WL, Blair M, Miner RC, Conant M. Evaluation of the virus permeability of a new condom for women. Sex Transm Dis 1990;17:110–2). A pesar de la carencia de estudios sobre su eficacia debe tenerse en mente.
3. Usar espermicida en forma de cremas, jaleas y espumas anticonceptivas ya que contienen una sustancia química (nonoxynol-9), que puede ayudar a prevenir algunos tipos de I.T.S. El uso de preservativo con el espermicida, podría ofrecer una protección mayor en la profilaxis de I.T.S, pero podría aumentar los riesgos de adquisición de infecciones urinarias en la mujer.
4. Evitar las prácticas sexuales riesgosas sin protección de preservativo, como el sexo anal, ya que presenta una alta posibilidad de adquirir infecciones como Hepatitis, virus de la Inmundeficiencia humana, virus del papiloma humano, etc; además de adquirir infecciones prostáticas, ya sean, agudas o crónicas de origen bacterianas, que conllevan riesgos de infecciones sistémicas asi como a deterioro importante de la calidad de vida del paciente. Además no debe olvidarse la posibilidad de contaminación de la pareja, si se practicara sexo anal y vaginal al mismo tiempo. Es muy util hablar de ésto con cada pareja que acuda a consulta para chequeos uroginecologicos de enfermedades de la pareja, ya que se despejarán dudas que se han tenido por mucho tiempo.
5. En el caso de la Hepatitis B, podriamos minimizar el riesgo de contagio. La vacunación es el sistema más efectivo de prevención.
6. Es importante controlar a la mujer gestante ya que las infecciones por Chlamydia, Neisseria gonorrhoeae, Sífilis, Virus del Herpes simple genital, Virus del Papiloma humano, Hepatitis B, pueden transmitirse al feto con las consecuencias inherentes a tal infección.
7. La importancia del control de ambos miembros de la pareja es trascendental, pues de nada sirve tratar a uno si el otro corre riesgo de contagio o sigue diseminando la enfermedad haciendo que la misma se perpetúe en la pareja..
8. Se deben hacer Campañas contra la violencia juvenil, ya que se ha demostrado como en el trabajo de Ruzany y colaboradores titulado ¿La violencia en las relaciones emocionales hace la prevención de I.T.S/ S.I.D.A más dificil? J Pediatr (Rio J); 79(4):349-54, Jul-Aug 2003. La importancia de ella como factor de riesgo de I.T.S. Del total de 1.041 jovenes estudiadas entre 14 y 22 años, 53.6% eran mujeres. Se demostró en éste trabajo una relación estadísticamente significativa entre los jóvenes que no usaron preservativos en sus relaciones sexuales y la agresividad demostrada en sus relaciones emocionales, esto posiblemente explicado porque ésas personalidades son impredecibles, nada organizadas en un momento determinado, nada previsivas lo cual podría explicar el “olvido” en el uso de preservativos y con ello estar expuestos a una mayor probabilidad de contagio en sus relaciones sexuales.
CONDUCTAS DE LA PAREJA ANTE UNA INFECCION DE TRANSMISION SEXUAL
1. La actitud que debería tener un adolescente ante la posibilidad de una I.T.S es acudir inmediatamente a un medico que tendrá como misión descartar a la brevedad posible la presencia de dicha infección.
2. Evitar automedicarse o tratarse, incluso a la pareja, bajo la prescripción de personas no autorizados.
3. No ocultar (se) la enfermedad
4. Avisar a la(s) pareja(s) que tiene una I.T.S y esta bajo tratamiento y de la posibilidad de haberla contagiado, incluso si no presentara síntomas
5. La pareja del infectado deberá tomar las precauciones adecuadas.
6. Seguir las instrucciones y prescripciones de su médico.
7. Evitar cualquier contacto sexual con su pareja o con otras parejas, hasta que esté seguro de no transmitir la I.T.S y de haberse curado de la infección motivo del tratamiento.
8. Los adolescentes que muestran conductas de riesgo como la promiscuidad sexual, suelen ser atrevidos en otras actividades, como por ejemplo a la ingesta de bebidas alcohólicas, las drogas y el habito tabáquico, por la cual deberán abstenerse de dichas practicas. El 25% de los jóvenes que deciden tener relaciones sexuales de manera promiscua lo harían bajo los influjos del alcohol o de las drogas, por lo cual entran dentro de los grupos de alto riesgo que deben ser ayudados con campañas de educación ciudadana, campañas impartidas por centros educativos, universidades, empresas, que enfoquen su objetivo en la eliminación de dichos vicios o hábitos para que secundariamente podamos obtener resultados en el área intima.
A tal punto Morrison y colaboradores en su trabajo (Frequency of alcohol use and its association with S.T.D/H.I.V-related risk practices, attitudes and knowledge among an African-American community-recruited sample. Int J STD A.I.D.S; 9(10):608-612, Oct 1998) revela la asociación en los adultos afroamericanos entre ingesta alcohólica e infecciones de transmisión sexual/ V.I.H. Demostraron que la ingesta frecuente de bebidas alcohólicas estaba asociada significativamente a historia de infecciones de transmisión sexual, no utilización de preservativos, riesgo elevado de adquirir VIH y sexo con múltiples parejas; por lo tanto, es importante tomar éste factor en cuenta para los Programas de Prevención de I.T.S.
Conductas DE ALTO RIESGO para adquirir una infección de transmision sexual
Los grupos de alto riesgo incluyen a hombres homosexuales o bisexuales, con drogadicción endovenosa o de cualquier naturaleza, prostitutas, personas promìscuas(más de tres parejas diferentes al año), parejas sexuales de personas que se incluyen en los grupos de alto riesgo, niños que nacen de madres con una I.T.S, y personas que recibieron transfusiones de sangre o cualquier derivado sanguíneo antes de las normativas anti-V.I.H
1.Tener parejas sexuales múltiples al mismo tiempo o en sucesión (promiscuidad)
2. Tener historia pasada de cualquier I.T.S.
3. Tener una pareja con una historia pasada de cualquier I.T.S.
4. Tener una pareja con una historia desconocida sin poder precisar antecedentes sexuales.
5. Situaciones que hagan propensa la practica de intimidad sexual sin ningún tipo de prevención en la pareja como trastornos de drogadicción, alcoholismo, disturbios psicológicos no diagnosticados.
6. Tener relaciones homo u heterosexuales "promiscuas".
7. Sexo anal con o sin protección
8. Tener una relación sexual sin protección (preservativos) en el varón o en la hembra, con una pareja desconocida.
9. Ingesta alcohólica o consumo de drogas aumenta el riesgo de contagio de I.T.S ya que modifica el comportamiento de ambos integrantes de la pareja, llevando a la práctica sexual de alto riesgo.
10. Tener usualmente contacto sexual con prostitutas
11. Tener tabúes, prejuicios culturales o individuales en el uso del preservativo, tanto del hombre como de la mujer, frecuente en países subdesarrollados, podría convertirse en una conducta de alto riesgo.
12. Recibir transfusiones sanguíneas sin la debida protección y normativa
13. Sexo oral sin protección, con heridas bucales o gingivitis.
14. Intercambio de aditamentos o juegos sexuales con la presencia de sangre contaminada
15. Roce genital, si existieran lesiones genitales
16. Drogadicción endovenosa compartiendo agujas.
17. Contacto con superficies contaminadas con virus como el virus del papiloma humano (baños, piscinas, jacuzzi, baños sauna o con ropa contaminada por el virus)
CONSIDERACIONES CON MUJERES EMBARAZADAS e I.T.S
Las infecciones transmitidas a la mujer embarazada podrían afectar tanto a la madre como al feto y en consecuencia a la pareja. Es imprescindible hacer pesquisa de I.T.S en mujeres embarazadas y sus parejas. Ante la menor sospecha o al tener la certeza de infección dar el tratamiento adecuado ya que estaremos haciendo profilaxis de una serie de secuelas que pueden ser graves.
Crosby y colaboradores demostraron en un excelente trabajo de investigación titulado “Pregnant African-American teens are less likely than their nonpregnant peers to use condoms” publicado en Prev Med; 34(5):524-8, May 2002, que el 10% de las adolescentes embarazadas continuaron su actividad sexual sin protegerse con preservativo, lo cual conllevó a que la incidencia de I.T.S fuera elevada durante la etapa gestacional. La utilización de preservativo debe insistirse en el cuidado prenatal de las adolescentes embarazadas.
Se debe realizar test de V.I.H a toda mujer embarazada o que desee embarazarse, debe realizarse en el primer trimestre del embarazo y nuevamente en el último trimestre. Si existen factores de riesgo como drogadicción, antecedentes de infección de transmisión sexual en el curso del embarazo actual o en previos embarazos, aquellas embarazadas con múltiples parejas sexuales incluso durante el embarazo o quien presente su pareja masculina con positividad al test del V.I.H, se hace mandatario realizar la prueba y repetirla en los dos últimos trimestres del mismo.
Se debe descartar sífilis desde la primera visita prenatal. Para despistaje de Sífilis las gestantes deberán realizarse exámenes en el primer trimestre, en el tercer trimestre y al momento del alumbramiento, sobre todo si están en áreas de alta prevalencia, han tenido serología positiva previa
Otro Test que es importante para las embarazadas es el de la Hepatitis B (antígeno de superficie-H.B.S.A) realizado en su primera visita prenatal, y repetirlo si la madre es de alto riesgo. Es útil, de igual modo, realizar test para anticuerpos de Hepatitis C, sobre todo en población de alto riesgo (drogadictas, exposición a hemoderivados y transfusiones previas de sangre, entre otras).
Test para Chlamydia trachomatis debe realizarse en su primera visita prenatal, para evitar efectos adversos sobre el embarazo y en el tercer trimestre para evitar las secuelas tanto en la madre como en el niño por nacer, sobre todo en mujeres menores de 25 años con una nueva pareja sexual o con historia de múltiples parejas. Es obligatorio realizar despistaje para Gonococo por los efectos nocivos sobre la pareja, la madre y el niño.
En la primera visita prenatal se deberá hacer despistaje de vaginosis bacteriana.
En relación al virus del Herpes simple genital no hay que hacer despistaje si no hay lesiones activas en el último trimestre de embarazo y por lo tanto tampoco estaría indicado un parto cesárea. Inclusive cuando hay infección ginecológica leve por virus papiloma humano (V.P.H) no está indicada la cesárea profiláctica, pero si la infección es masiva, se hará profilaxis al feto para evitar la ingestión de gleras del canal del parto con V.P.H y tener incidencia elevada de lesiones papilomatosas en vías respiratorias, específicamente en las cuerdas vocales.
¿CUAL ES LA EVALUACION DE RUTINA EN PACIENTES CON INFECCION(ES) DE TRANSMISION SEXUAL?
Debemos investigar el comienzo de los síntomas en relación al momento del coito, si la pareja era nueva, conocida o no, si hubo cierta percepción de sospecha de que la pareja estaba enferma, antecedentes de otras I.T.S y si existe historia de tratamientos previos recibidos en esta área, número de parejas intimas, hábitos sexuales, si hubo o no consumo de drogas y/o bebidas alcohólicas al momento del coito, si la relación fue en locales tipo burdeles , bares o clubes nocturnos o fue en privado, todo con el objetivo de planear el tratamiento de contactos.
En el hombre el examen físico deberá constar de inspección de la piel de la región abdominal baja, región hipogástrica y ambas fosas ilíacas, además de muslos, antebrazos, manos incluyendo las palmas. Se debe realizar inspección de la boca y garganta.
Es importante realizar una detenida inspección del pene, retrayendo el prepucio, observando el meato uretral tratando de evertir la mucosa de la parte inicial de la uretra, y haciendo que el paciente exprima su uretra delicadamente para observar si existe salida de exudado uretral que podría ser utilizado para exámenes de laboratorio.
También es muy útil explorar el escroto y su contenido, para descartar patológicas inflamatorias secundarias.
Buscar ganglios a nivel de las áreas inguinal y femoral. En general cualquier área de confluencia de adenopatias debe ser descartada, ya que en la actualidad es mandatorio siempre pensar en infecciones con alcance sistémico como el virus de la inmunodeficiencia humana.
La región anal deberá ser explorada con anoscopio si existe sintomatología de proctitis o proctocolitis, o si hay lesiones perianales de verrugas genitales (virus del papiloma humano).
Es importante realizar tacto prostático ya que numerosas veces tendremos infecciones de transmisión sexual con secundarismos a nivel próstato-vesical, con lo cual deberemos enfocar el tratamiento de dos formas, una el tratamiento inicial de la infección de transmisión sexual y en segundo lugar el tratamiento de la prostatitis a través de esquemas terapéuticos diferentes.
A nivel de exámenes de Laboratorio, se deberá realizar un extendido de exudado uretral con tinción de Gram. Si se hace una exploración anorectal es importante también tomar un extendido de mucosa rectal con tinción de Gram.
Cuando tengamos varones sintomáticos en el tracto urinario inferior se deberá realizar pesquisa microbiológica con el Test de Meares Stamey o prueba de los 4 vasos, para discernir sitio y colonización del microorganismo responsable de la I.T.S.
El Test de Meares-Stamey o test de los 4 vasos, es aquél donde se obtienen 4 muestras (VB1, VB2, EPS, VB3) siendo representativas de la primera parte de la orina, de la segunda parte, de la secreción prostática post-masaje, y de la tercera muestra de orina. También tendremos el Test de los 2 vasos (VB1 y VB3).
En nuestro país, Venezuela el Dr. Oswaldo Carmona lleva adelante desde hace más de 25 años, una prueba parecida al Test de Meares-Stamey llamada Pesquisa microbiológica del aparato genital masculino y femenino, añadiéndole a la prueba la identificación de microorganismos que usualmente no se pesquisan en cultivos standard de clínicas y hospitales, donde los causantes de I.T.S son fundamentales (Potenziani JC–Carmona O. Aspectos Clínicos y Microbiologicos en la Prostatitis Cronica. Publicado en la Revista de la Facultad de Medicina de la Universidad Central de Venezuela. vol 13 Jul-Dic 1990 #2 pags 89-94 y Potenziani JC, Carmona O, Pradella de Potenziani RC, Potenziani Pradella Silvia D. Mujeres con infecciones urinarias recurrentes: factores predisponentes en ambos integrantes de la pareja. Revista Centro Medico de Caracas Julio-Dic 2004)
Esto tendrá para el medico una importancia sustancial, debido a que muchas entidades no relacionadas inicialmente con las infecciones de trasmisión sexual, como por ejemplo, infecciones urinarias recurrentes en el mujer, síndrome de prostatitis aguda y crónica, cuadros anexiales en la mujer y en el hombre (anexitis, salpingitis, epididimitis, vesiculodeferentitis), orquitis, sindromes de dolor crónico pelviano, podrían gracias a éstos examenes, descubrirse ocasionados por microorganismos responsables de infecciones de transmision sexual, y ser como en el caso de las prostatitis, reservorios de I.T.S con capacidad de transmitir dicha infección durante la eyaculación.
Cuando haya varones asintomáticos con secreción uretral o que tengan más de 5 leucocitos por campo de alto poder de resolución, se le deberá realizar cultivo uretral para Neisseria gonorrhoeae o se deberá realizar un Test de A.D.N amplificado (L.C.R o P.C.R) para gonococos en orina.
Si hubo relaciones orogenitales y anales es importante realizar cultivos faríngeos y cultivos rectales. Se deberán realizar cultivos uretrales o rectales para Chlamydia trachomatis, si la sospecha clínica así lo indicara, o si la pareja ha tenido antecedentes de infecciones clamidianas.
Cuando el paciente rechaza la practica del hisopado uretral se deberá realizar examen con los primeros 10-15 cc de orina para Chlamydia trachomatis y para Neisseria gonorrhoeae, utilizando exámenes con A.D.N (L.C.R o P.C.R). Si existe el antecedente de relaciones sexuales hombre con hombre con sexo anal, se deberán realizar cultivos rectales para Neisseria gonorrhoeae y Chlamydia trachomatis.
Realizar serología para sífilis.La serología para hepatitis B es importante realizarla cuando el paciente no refiere antecedentes y cuando no ha sido vacunado para la misma. Se deberá realizar serología para Virus del Herpes simple genital en pacientes que no tengan historia conocida de pruebas de laboratorio positivas para Herpes.
En todo paciente con I.T.S debe realizarse despistaje de V.I.H, pues la misma sugiere relaciones sexuales sin protección.
En la mujer, el examen físico deberá constar de inspección de la piel de la región abdominal baja, región hipogastrica y ambas fosas iliacas, muslos, antebrazos y manos incluyendo las palmas.
Inspección y palpación de genitales externos, inspección del periné y de la región anal, así como examen ginecológico completo.
Buscar ganglios a nivel de las áreas inguinal y femoral. En general cualquier área de confluencia de adenopatias debe ser descartada, ya que en la actualidad es mandatorio siempre pensar en infecciones con alcance sistémico como el virus de la inmunodeficiencia humana.
A nivel de exámenes de Laboratorio es importante realizar la toma de muestras vagino-cervicales, recogidas de la siguiente manera: recoger muestras de secreciones vaginales y realizar evaluación microscópica para descartar Trichomoniasis, Candidiasis, Gardnerella vaginalis o infecciones bacterianas variadas. Deberemos descartar vaginosis bacteriana.
Posteriormente se deberán tomar muestras de secreciones exocervicales para tinción de Gram. y cultivo para despistaje de Neisseria gonorrhoeae, aclarando que si no hay secreciones cervicales se deberán realizar toma de muestras de uretra. Cultivo y Test de muestras endocervicales para Chlamydia trachomatis.
Realizar extendido de Papanicolau, siempre y cuando no exista secreción endocervical mucopurulenta, en cuyo caso es importante diferir el Pap Test, hasta que la cervicitis esté resuelta 2 a 3 semanas después.
EN DEFINITIVA LA LUCHA CONTRA LAS INFECCIONES DE TRANSMISION SEXUAL SOBRE TODO A NIVEL DE ADOLESCENTES DEBE SER UNA ACTIVIDAD CONJUNTA Y COORDINADA SOBRE LOS ASPECTOS ASISTENCIALES, DENTRO DE LOS CUALES DESTACAN LA ATENCION DEL CASO, LA PREVENCION A TRAVES DE CHARLAS, Y LA PROMOCION DE LA SALUD CON CHARLAS Y APOYO ESCRITO, SOBRE LOS ASPECTOS EDUCATIVOS A TRAVES DE FORMACION, EDUCACION PARA LA SALUD Y PROYECTOS EN EL AREA EDUCATIVA Y POR ULTIMO ASPECTOS PARTICIPATIVOS DEL JOVEN DONDE SE HAGA DIFUSION DEL PROBLEMA, PARTICIPACION DE LOS JOVENES EN LAS DIFERENTES CAMPAÑAS QUE SE DISEÑEN PARA TAL, FIN Y LA SENSIBILIZACION CONCIENZUDA DEL JOVEN PARA QUE SEA FACTOR DE DISEMINACION DE DICHO ENTUSIASMO Y DE TODO LO QUE ESO CONLLEVA.
CLASIFICACION ETIOLOGICA DE ENFERMEDADES DE TRANSMISION SEXUAL
(Pan American Health Organization World Health Organization Proceedings of a Regional Consultation convened by Pan American Health Organization (PAHO) World Health Organization (WHO) In collaboration with the World Association for Sexology (WAS) in Antigua Guatemala, Guatemala May 19-22, 2000 Promotion Sexual Health of Recommendations for Action.p 45)
INFECCIONES VIRALES
• Infección por V.I.H
• Infeccion por virus del Herpes simple
– Tipo 1
– Tipo 2
• Infección por virus del Papiloma Humano (V.P.H)
• Infección por virus de la Hepatitis B
• Otras infecciones virales transmitidas sexualmente
INFECCIONES BACTERIANAS
• Sífilis (Treponema pallidum)
• Infecciones Gonocócicas (Diplococcus gonorrheae)
• Infección por Chlamydia trachomatis
• Infección por Haemophilus ducreyi (Chancroide)
• Infección por Tricomonas vaginalis
• Infección por Gardnerella vaginalis
• Infecciones por Micoplasma hominis
• Otras infecciones bacterianas transmitidas sexualmente
INFECCIONES POR LEVADURAS
• Candidiasis
INFESTACIONES
• Infestación por Phthirus pubis (ladilla)
• Infestación por Sarcoptes scabei (Sarna)
• Otras Infestaciones transmitidas sexualmente
![]()
INFECCIONES DE TRANSMISION SEXUAL (I.T.S)
Se abarcará todo tipo de patologías o entidades nosologicas que pudieran derivarse de una relación sexual, y colocaremos al final aquellas entidades nosologicas que no han sido todavía declaradas I.T.S como tal, pero que en la práctica diaria se asocian frecuentemente con las mismas.
INFECCIONES POR LEVADURAS-CANDIDIASIS
Es una enfermedad inflamatoria de la vulva, vagina y áreas inguinales, anales y perineales en la mujer y en el hombre es la principal causa de balanitis. Producida por Cándida albicans en aproximadamente 80-90% de mujeres afectadas con candidiasis vulvovaginal y por otras especies de Cándida (no albicans) en un 10-20%, como por ejemplo la Cándida tropicalis puede aislarse en un 1-5% y está asociada con una alta tasa de recurrencia después de tratamientos estándares, Cándida glabrata (antes torulopsis) se asocia a un 10% de los episodios, aunque la sintomatología es menos intensa que con las otras especies de Cándida y es más difícil de erradicar con los tratamientos convencionales. Hay que recordar que la Cándida forma parte de la flora vaginal de mujeres asintomáticas y que aproximadamente el 30% de las mujeres están colonizadas por ésta.
El 55% de las embarazadas con leucorrea presentan Cándida sp. en la secreción vaginal. El 75% de las mujeres presentaran al menos un episodio de candidiasis vaginal en el transcurso de sus vidas.
Hay factores predisponentes en las candidiasis vaginales, como terapia antibiótica, menstruación, embarazo, donde se manifiesta después de las veinte semanas de gestación y suele desaparecer en el periodo del postparto, toma de anticonceptivos orales (aunque el mecanismo de esta estrogénica predisposición no está clara), diabetes mellitus pobremente controlada y estados de inmunodeficiencia donde hay pérdida de las células fagocíticas y de la inmunidad celular como por ejemplo en pacientes transplantados o en quimioterapia.
Las formas mixtas asociadas con Gardnerella vaginalis son más frecuentes que las asociadas a Trichomonas vaginalis. Hay que identificar bien los gérmenes que provocan la infección para no indicar un tratamiento inadecuado o insuficiente.
La sintomatología usual es con prurito perivaginal con poca o sin leucorrea, de estar presente es característicamente gruesa y adherente, (sin embargo puede ser fluída y recordar las leucorreas de otras vaginitis), hipersensibilidad y dolor vaginal, dispareunia y disuria que es más frecuentemente percibido como vulvar que como uretral, en ocasiones con frecuencia urinaria y tenesmo vesical, además de referir un síntoma que es el dolor al orinar. Los labios pueden estar pálidos o eritematosos. Ulceraciones lineares o radiales, especialmente en la porción posterior del introito son muy comunes. Excoriaciones causadas por el rascado frecuentemente estan presentes. Pequeñas pápulas o papulo-pústulas, llamadas lesiones satelitales, justo por debajo del área principal del eritema son de utilidad diagnóstica. La pared vaginal puede estar eritematosa.
En el hombre se caracteriza por ardor y prurito en las zonas meatales, uretrales dístales, glande, piel de prepucio, y áreas inguinales, inguinoescrotales y perineoanales, con enrojecimiento de dicha piel, acartonamiento de las mismas, edema y tendencia a resquebrajamiento con la posibilidad de infecciones dérmicas asociadas.
Es bastante frecuente sobre todo en personas de peso excesivo, con panículo adiposo exuberante, excesivo vello en áreas genitales, con mucha sudoración, utilicen ropas muy ajustadas o sintéticas que exacerben el calor sobre el cuerpo y produzcan humedad, ésto puede conllevar, en éstos pacientes, a episodios repetidos de candidiasis, no solo genital, sino en toda la extensión de la piel, sobre todo en áreas mas sudorosas como axilas, regiones inframamarias, región hipogástrica y zona interdigital de los pies, este fenómeno se encuentra agravado en pacientes con factores de riesgo como diabeticos, embarazadas, entre otros.
Candidiasis vaginal Candidiasis inguinoescrotal
Alrededor de 40 a 50% tendrán más de un episodio a lo largo de su vida. La pareja estará potencialmente afectada si uno de los dos presenta la infección.
A “grosso modo” tendremos dos tipos de candidiasis vulvovaginal, la no complicada y la complicada. La primera es esporádica, de leve a moderada severidad, en una mujer sin historia reciente de candidiasis, probablemente debida siempre a Cándida albicans y que le sucede a mujeres que no están inmunocomprometidas (no presentan H.I.V, ni Diabetes mellitus).
En cambio las complicadas son recurrentes (4 ó más episodios durante el año), afectación intensa, usualmente por especies de Cándida no albicans, y que se presentan en pacientes diabéticos, inmunocomprometidos (por malignidad, HIV, por tratamientos quimioterápicos inmunosupresivos o en gestantes) (Sexually Transmitted Diseases. Treatment Guidelenes 2002 MMWR).
El pH vaginal es usualmente normal (< de 4.5). No hay olor cuando mezclamos la secreción vaginal con hidróxido de potasio al 10% y a la observación microcópica de esta secreción, con solución fisiologica o con KOH al 10% pueden observarse levaduras en ciernes o micelios.
El diagnóstico lo tendremos con el Cultivo en medio Sabouraud a temperatura ambiente observandose las colonias blanquecinas típicas. Si se identifica la Candida albicans por cultivo y la paciente está asintomatica no es mandatorio tratarlas ya que un 10-20% de mujeres tienen habitualmente Candida albicans en su vagina.
ESQUEMAS DE TRATAMIENTO
En pacientes con Candidiasis vulvovaginal no complicada, la mayoría de los casos responden a cursos cortos de antifúngicos orales y vaginales.
Agentes efectivos incluyen: preparaciones vaginales conteniendo nistatina, miconazol, clotrimazol, butaconazol, terconazol y tiaconazol.
En estos casos, no complicados, no parece existir diferencia entre las diferentes formas de presentación (tabletas vaginales, supositorios, cremas o ungûentos) o en la longitud del tratamiento (1, 3, 7 ó 14 días).
Fluconazol oral una dosis única de 150 mg es tan efectivo como cualquiera de las medicaciones vaginales mencionadas y ha sido aprobado por la FDA para esta indicación. Puede ser menos costoso que algunas medicaciones tópicas y preferido por algunas mujeres. A esta dosis los efectos colaterales son mínimos y la toxicidad improbable.
Otros, como ketaconazol e Itraconazol, son efectivos pero no han sido aprobados por la FDA para esta indicación.
En pacientes con Candidiasis vulvovaginal complicada, el tratamiento debe iniciarse con un cultivo que confirme la enfermedad e identifique el tipo de cándida involucrada, ya que las especies no albicans son usualmente mucho más difíciles de tratar.
Mujeres embarazadas deberán ser manejadas con agentes tópicos por al menos 7 días. Agentes antifúngicos sistémicos: azoles, no deberán usarse durante el embarazo.
Responden pobremente a cursos cortos de fluconazol vía oral o a preparaciones tópicas. Tratamiento por 7 ó 14 días, o más prolongado es usulamente requerido.
Pacientes con infecciones recurrentes pueden requerir terapia supresiva con un agente antifúngico oral, una vez curada la infección actual.
En 1986 se usó 100 mg de ketaconazol, día, en forma bastante eficiente, pero la hepatoxicidad fue un problema. Más recientemente, Fluconazol 100-200 mg/semana ha sido prescrito. Este tratamiento supresivo debe mantenerse por al menos 6 meses, una vez descontinuado el tratamiento, las recaídas ocurren en al menos la mitad de los pacientes a las pocas semanas, necesitando supresión crónica contínua.
Debido a que una significativa minoría de mujeres sanas están colonizadas con especies de Cándida, el tratamiento no está indicado en mujeres asintómaticas quienes tengan cultivos positivos.
RESISTENCIA A AGENTES ANTIFÚNGICOS PARECE ESTAR INCREMENTANDOSE, PROBABLEMENTE POR LA FÁCIL DISPONIBILIDAD DE ESTOS Y POR EL EXTENDIDO USO DE AGENTES ORALES (KETACONAZOL, ITRACONAZOL, FLUCONAZOL) ESPECIALMENTE EN PACIENTES CON INFECCIÓN POR V.I.H. USUALMENTE NO RESPONDEN A LOS AGENTES TÓPICOS Y ORALES MAS USADOS. ESPECIES DIFERENTES A Cándida albicans, ESPECIALMENTE Cándida glabrata SON PROBABLEMENTE RESISTENTES E INCLUSO EMPIEZAN A APARECER CEPAS DE Cándida albicans QUE NO RESPONDEN A TRATAMIENTO.
En aquellos casos de candidiasis vulvovaginal que no responda a tratamiento con los agentes tópicos y orales disponibles, ácido Bórico intravaginal ha sido utilizado con éxito. Polvo de ácido Bórico (600mg) es colocado en cápsulas de gelatina tamaño 0 y administradas intravaginalmente por 14 días.
Tratamiento de la pareja no está indicado en infeccionas vaginales no complicadas, pero debe ser considerado en paciente con infecciones recurrentes, complicadas, debido a que aislados secuenciales realizados en ambos tienden a ser idénticos sugiriendo reactivación endógena o reinfección exógena desde la pareja.
Yogurt (Lactobacilos acidophillus) ha sido propuesto como un agente profiláctico para candidiasis vulvovaginal recurrente. Un estudio, bien hecho, presentado en Anales de medicina Interna de 1992 (Hilton E, Isenberg HD, Alperstein P, et al. Ingestion of yogurt containing lactobacillus acidophillus as prophylaxis for candidal vaginitis. Ann Intern Med. 1992; 116: 355-357), probó que la ingestión oral de yogurt conteniendo lactobacilos vivos en pacientes con infección recurrente documentada por levaduras, estuvo asociada con una marcada disminución en colonización vaginal asintomática y de infección vaginal sintomática por especies de Cándida. Se requieren más estudios antes de que el yogurt sea establecido como un agente preventivo. Los pacientes que quieran seguir esta recomendación, deben ingerir yogurt no pasteurizado el cual contiene los lactobacilos vivos.
CERVICITIS MUCOPURULENTA EN LA MUJER
La cervicitis infecciosa es primariamente una endocervicitis, inflamación del cuello uterino, que se presenta usualmente en mujeres jovenes por debajo de 25 años con más de una pareja, causada por Chlamydia trachomatis, Neisseria gonorrhoeae, o ambos. Por Lo cual el tratamiento deberá comenzar empíricamente cubriendo dichos microorganismos.
Puede ser una infección asintomática, pero usualmente las pacientes se quejan de flujo vaginal purulento, esta secreción mucopurulenta no es irritativa, no produce disconfor vulvar o dispareunia introital. Debido a que las infecciones por Chlamydia o gonococo pueden involucrar la uretra, endometrio o anexos uterinos, la paciente puede presentar disuria, sangrado uterino anormal, dolor abdominal bajo o dispareunia pélvica.
El examen de la vulva y de la mucosa vaginal es normal. Se caracteriza clínicamente por un exudado muco purulento a través del canal endocervical detectado en el examen ginecológico con Swab Test positivos (coloración verde o amarilla). La palpación del útero, anexos e incluso uretra puede ser doloroso, reflejando afectación por estos gérmenes de estos sitios.
El pH vaginal puede estar elevado. No hay olor al mezclar la secreción vaginal con KOH al 10%. Preparaciones de secreción vaginal contienen abundantes leucocitos: más de 30 polimorfonucleares por campo de 1.000x (inmersión), en un espécimen obtenido del endocervix. Las células vaginales están maduras. Tinción de Gram confirman la presencia de muchos leucocitos polimorfonucleares, en infección gonocócica, pueden contener cocos intracelulares. El diagnóstico definitivo es establecido por el cultivo.
Las recaídas clínicas son frecuentes aun cuando hayamos tratado correctamente. Se les recomienda a las pacientes no tener relaciones intimas hasta tanto no hayan sido reevaluadas por su medico-ginecólogo, aun habiendo completado su tratamiento.
En mujeres por arriba de 25 años la presencia de 30 polimorfonucleares en el Gram en ausencia de hallazgos cervicales no es suficiente para diagnosticar una cervicitis mucopurulenta. Es imprescindible realizar test de Laboratorio para descartar Neisseria gonorrhoeae e infección por Chlamydia trachomatis.
DIAGNOSTICO DIFERENCIAL
Cervicitis Herpética
Cervicitis tricomoniasica
Vaginitis debida a irritación química o cuerpo extraño
Cervicitis por DIU
TRATAMIENTO
Todas las pacientes con cervicitis mucopurulenta deberán recibir tratamiento para Chlamydia trachomatis y Neisseria gonorrhoeae sin esperar resultados de cultivos si tienen una edad menor a 25 años, si han tenido una nueva pareja sexual en los últimos 60 días o mas reciente con un Test de Chlamydia positivo, con antecedentes de I.T.S o una pareja con uretritis, prostitutas y en pacientes a las cuales les sea imposible volver a la consulta control.
ESQUEMAS DE TRATAMIENTO
Ceftriaxone 125 mg IM dosis única
+
Azitromicina 1 gramo via oral en dosis única
o
Doxiciclina 100 mgs dos veces al dia por via oral por 7 días
TERAPIAS ALTERNATIVAS
Espectinomicina 2 g IM dosis única
o
Cefotaxima 500 mg IM dosis única
o
Cefoxitin 2 g IM + Probenicid 1 g IM dosis única
o
Quinolonas dosis única vía oral: lomefloxacina 400mg, norfloxacina 800mg (no utilizar si gonococo puede haber sido adquirido en Asia, Hawai, otras áreas del Pacífico e Inglaterra debido a la alta resistencia).
o
Azitromicina 2 gr VO dosis única (Costosa, muchos efectos GI).
+
Eritromicina base 500 mgs via oral 4 veces por dia por 7 dias
o
Ofloxacina 300 mgs via oral dos veces por dia por 7 dias
o
Levofloxacina 500 mgs via oral diario por 7 dias.
Se deberá comenzar un nuevo tratamiento alternativo en caso de síntomas persistentes o recurrentes.
La(s) pareja(s) de la mujer con cervicitis mucopurulenta deberán ser tratadas siempre y cuando haya diagnostico definitivo o si la pareja tiene uretritis. Si se realiza tratamiento empírico deberemos realizarlo pensando en Chlamydia trachomatis y Neisseria gonorrhoreae. Siempre será de gran utilidad la evaluación clínico-microbiológica de la pareja.
INFECCIONES DE TRANSMISION SEXUAL CARACTERIZADAS POR ULCERAS GENITALES
Las I.T.S que se caracterizan por la presencia de úlceras genitales son la Sífilis por Treponema pallidum, el chancro blando por Haemophylus ducreyi, el Granuloma inguinal por Calymabacterium granulomatis, el Herpes simplex tipo 2, el Linfogranuloma venéreo por Chlamydia trachomatis serotipos L1, L2 y L3.
La gran mayoría de pacientes adolescentes o adultos jóvenes que tienen úlceras en el área genital relacionados con contactos íntimos recientes presentarán Herpes simplex genital (usualmente tipo 2), sífilis (Treponema pallidum) y/o chancro blando (Haemophylus ducreyi). El Linfogranuloma venéreo que también se caracteriza por ulceras genitales ha bajado sustancialmente su incidencia en los últimos 20 años. De las tres mencionadas, la mas frecuente es el virus del Herpes simplex tipo 2.
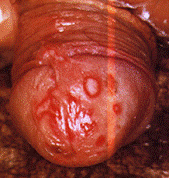
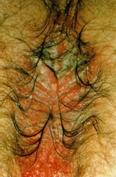
Herpes genital en glande Herpes genital femenino
Un dato a recordar es que las tres infecciones mencionadas estarán asociadas a un aumento en el riesgo de adquirir el virus de inmunodeficiencia humana (V.I.H), al exponer aún más a los pacientes, por presentar estos una puerta de entrada; por lo cual debemos incrementar esfuerzos para detectar, tratar y reducir el número de las mismas.
Es importante aclarar que no todas las úlceras en el área genital serán producto de infecciones de transmisión sexual, ya que hay condiciones dermatológicas unidas a prácticas higiénicas erróneas del paciente, que hacen posible la aparición de inflamaciones de los tejidos genitales con la ulterior formación de úlceras que no son de origen sexual-infeccioso.
SE DEBE PENSAR QUE SI EL DIAGNOSTICO SE BASA SOLO EN EL EXAMEN FISICO Y EN LOS ANTECEDENTES DEL PACIENTE SE ESTARA HACIENDO UNA MALA PRAXIS MEDICA.
SE DEBEN PEDIR PRUEBAS SEROLOGICAS PARA SIFILIS (VDRL, FTA abs.), PRUEBAS DE CULTIVO O TEST ANTIGENICO PARA EL HERPES SIMPLEX TIPO 2 (serologia tipo especifico) Y CULTIVOS PARA EL Haemophilus ducreyi CAUSANTE DEL CHANCRO BLANDO.
INCLUSIVE SE DEBE LLEGAR A LA BIOPSIA DE LAS ULCERAS EN CASO DE NO RESPONDER AL TRATAMIENTO INICIAL Y POR SUPUESTO REALIZAR PRUEBAS PARA DESCARTAR INFECCION POR V.I.H.
SE DEBERA RECORDAR QUE 1 DE CADA 4 PACIENTES CON ULCERAS GENITALES NO TENDRAN DIAGNOSTICO CONFIRMADO POR LOS EXAMENES DE LABORATORIO
En la practica diaria la mayoría de las veces debemos comenzar tratamiento antes de obtener los resultados de las pruebas de laboratorio, bien sea porque tardan tiempo en salir los resultados, como por el hecho de que en ciertos lugares de nuestra geografía son difíciles de conseguir, por lo cual es menester comenzar el tratamiento de éstos pacientes basados en la presentación clínica, en los antecedentes del caso y en las circunstancias que rodearon el caso. Además comenzar prontamente el tratamiento disminuirá el riesgo de transmisibilidad y en algunos los resultados exitosos de una determinada terapia dependerá de la celeridad con la cual se comience, como es el caso de la infección herpética.
CHANCRO BLANDO (Haemophylus ducreyi)
Infección de transmisión sexual producida por el Haemophylus ducreyi caracterizada por la presencia de una o mas úlceras genitales dolorosas, con examen del exudado de la ulcera y prueba de campo oscuro negativos para sífilis, que perduran a la semana del comienzo de la lesiones ulcerosas, con adenopatías inguinales muchas veces supurativas y Test negativo para infección por virus del herpes simple genital.
Los síntomas pueden aparecer en un período tan corto como 24 horas hasta 2-5 días después de la exposición sexual. Son ulceras característicamente socavadas, pero con bordes no indurados y eritematosos, de donde se deriva el nombre de “chancro blando”. Estas pueden variar en tamaño de 3 a 20 mm de ancho y en ocasiones pueden coalecer a la forma llamada: chancroide gigante lo cual puede dificultar el diagnóstico, dolorosas, ubicadas en el área peneana (se caracterizan por dolor y ardor importante sobre todo en el área frenular, glande o prepucio, y/o en el surco balano-prepucial) o en el área vulvovaginal (periné, labios mayores y/o menores, introito vaginal, y tendrán menos intensidad sintomática en vagina y cuello uterino), podrían presentar leucorrea y sangrado leve vaginal.
Disuria, urgencia y frecuencia miccional con episodios de incontinencia urinaria de urgencia las veremos con más frecuencia en infecciones con Haemophylus ducreyi (chancro blando) que con Herpes simple genital (H.V.S). Lesiones de chancroide pueden ser diseminadas a distencia de los genitales y del sitio de origen de la infección, por un proceso de autoinoculación, aunque esto es infrecuente.
Habrá dolor, con el mas mínimo roce, en ocasiones con un exudado necrotico y fétido en la base de las úlceras. Pueden presentar adenopatías inguinales más frecuentemente unilaterales, aunque pueden ser bilaterales, que podrían de no recibir tratamiento, fistulizarse.
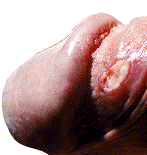
Ulcera chancroide ‘blanda’ caracteristica
Síntomas sistémicos como fatiga, cefalea, mialgias y malestar puede acompañar a esta y otras I.T.S. Su incidencia es variable. Se cuenta como una causa sustancial de enfermedad ulcerosa genital en paises subdesarrollados o en vías de desarrollo; en países en desarrollo, Haemophylus ducreyi es usualmente vista solamente en el contexto de un brote urbano focal.
Sin tratamiento, las lesiones de Chancroide son lentamente destructivas, dejando típicas cicatrices. La persona podrá ser contagiosa mientras duren las úlceras activas y la curación de las mismas es característicamente muy lenta, aún con tratamiento podría durar hasta 2 semanas, por lo cual podriamos recomendar no tener relaciones hasta la resolución completa de los síntomas, que podría llevar entre 14 a 21 días. Con respecto a las adenopatias, éstas serán aún de más lenta resolución, sobre todo si tenemos fluctuación, incluso en oportunidades es necesario drenaje por punción para acelerar la mejoría de las mismas.
Un porcentaje no despreciable de pacientes podrían tener coinfección con V.I.H, herpes simplex y sífilis lo que hace imperativo descartar estas infecciones. Test de seguimiento 3 meses después del tratamiento de Haemophylus ducreyi para VIH y para Sífilis, debe realizarse de rutina.
Si se infecta, notifique a su(s) pareja(s) sexual(es) inmediatamente para que así pueda(n) examinarse y ser tratada(s). Todas las parejas o contactos fortuitos del paciente deberán ser tratados con o sin sintomas, siempre y cuando hayan tenido contacto como mínimo 10 días antes del comienzo de los síntomas por parte del paciente infectado.
Para el diagnóstico de infección por Haemophylus ducreyi puede realizarse tinción de Gram,(teniendo en cuenta la alta probabilidad de contaminación de las muestras) debe limpiarse la lesión con una gasa y tomar material del borde socavado, la tinción de este material revelará cadenas de strepto-bacilos o aparecerán como unas varas delgadas gram negativas que se alinean en un patrón llamado “escuela de peces” , no obstante la sensibilidad y la especificidad de estas características en la tinción de Gram son muy pobres para establecer un diagnóstico. Puede cultivarse utilizando el cultivo de Mueller-Hinton en una base de agar chocolate, no obstante dada la rareza de este microrganismo en países desarrollados, lo caro y la limitada vida media de este medio de cultivo, hace que el aislamiento de H. ducreyi sea difícil e infrecuente.
Como muchas veces no tendremos diagnóstico definitivo por pruebas de laboratorio la M.M.W.R (Morbidity and Mortality Weekly Report 2002) sobre prevencion de enfermedades de transmision sexual (mayo 2002 vol 51 # RR-6) recomienda basarse en los siguientes parámetros clínicos para el diagnóstico y tratamiento del chancro blando:
- Paciente con una o más úlceras genitales dolorosas.
- Paciente sin evidencia de infección por treponema palido evidenciado por examen en campo oscuro, análisis del exudado de las úlceras o por test serológicos dirigidos a sífilis realizados 7 días después del comienzo de las úlceras.
- Aparición de úlceras genitales con adenopatias regionales son típicos de chancro blando.
- Pacientes con test de V.H.S (virus del Herpes simple) realizado con el exudado de la úlcera, negativo.
TRATAMIENTO
Azitromicina 1 gramo por via oral en una dosis única
o
Ceftriaxone 250 mg inyectable intramuscular en una dosis única (aunque se reporta disminuida actividad en pacientes coinfectados con V.I.H)
o
Ciprofloxacina 500 mg por via oral dos veces al dia por 3 dias (recordar que no debemos administrarla en mujeres embarazadas o mujeres lactando y nunca debe ser administrado como dosis única)
o
Eritromicina base 500 mg por via oral tres veces al dia por 7 dias
El seguimiento de éstos pacientes se realizará a los 7 días después de haber iniciado la terapia. A los tres dias las ulceras deben mejorar sustancialmente. De no haber mejoría se deberá plantear que el diagnóstico no haya sido correcto, que el paciente tenga más de una infección de transmisión sexual (entre ellas H.I.V) asociada, o que el paciente no haya realizado el tratamiento adecuadamente, entre otras. Además debe descartarse que el Haemophylus ducreyi sea resistente al tratamiento.
Del tamaño de la úlcera dependerá el tiempo de curación de la misma. Úlceras grandes curarán aproximadamente en 2 semanas, si el paciente no está circuncidado y ésta se encuentra dentro del surco balano-prepucial también tardará más en desaparecer.
INFECCIÓN por Chlamydia trachomatis
Infeccion transmitida sexualmente causada por el serovars L.G.V de la Chlamydia trachomatis. Es endémica en África, India, Sudeste de Asia, América del Sur y en el Caribe, ocurre como una enfermedad esporádica en otras partes del mundo. Se considera la I.T.S mas reportada en Norteamérica (197 casos por 100.000 habitantes para 1997).
Tres serovares, L1, L2 y L3 están asociados con clínica de Linfogranuloma venéreo y sólo raramente recuperados bajo otras circunstancias. Los restantes 12 serovares están asociados con enfermedad oculogenital (cepas A, B, Ba y C) con tracoma ocular y cepas de la D hasta la K con conjuntivitis de inclusión y enfermedad del tracto genital. Ocasionalmente serovares B y Ba han sido aislados del tracto genital, pero A y C no.
En general se manifiesta clínicamente por uretritis en hombres, con secuelas como epididimitis, infertilidad, sindrome de Reiter (uretritis o cervicitis, artritis sero-negativa y lesiones inflamatorias mucocutaneas que incluyen conjuntivitis, dermatitis entre las que está la balanitis circinada, y ulceras en mucosa oral) y en mujeres por uretritis, síndrome uretral (cuadro clínico semejando infecciones urinarias recurrentes con urocultivos negativos) y/o por cervicitis mucopurulenta, el 70% de ellas serán asintomáticas, con complicaciones como salpingitis, infertilidad, embarazo ectópico y dolor pelviano crónico, siendo menos frecuentes complicaciones femeninas como bartolinitis, perihepatitis, proctitis.
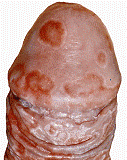
Balanitis circinada del Sindrome de Reiter
En pacientes con uretritis no gonocóccica (U.N.G) en los Estados Unidos de América se ha identificado en un 35 a 50% de las veces Chlamydia trachomatis.
Cifras de C.D.C.P - U.S.A (Centers for Disease Control and Prevention) del año 1994 reportaron 448.984 infecciones por Chlamydia trachomatis.
En 1984 los casos de Chlamydia trachomatis reportados se incrementaron de un 3.2 casos por 100.000 habitantes a 188.4 casos por 100.000 habitantes.
El porcentaje de infección por Chlamydia trachomatis en mujeres es de 265.3 per 100.000 habitantes, en hombres en cambio es de 46.2 per 100.000 habitantes. Esto es debido al mayor numero de hallazgos positivos por los estudios de despistaje poblacional realizados en mujeres asintomaticas. La baja incidencia en los hombres se debe probablemente a infradenuncia o infradetección. Ademas que en los hombres a los cuales se le diagnostica uretritis no gonococcica donde la Chlamydia trachomatis es la principal causa, nunca se llega al diagnóstico preciso en la mayoría de los casos.
En jóvenes sexualmente muy activos la incidencia puede llegar al 20%. El Centers for Disease Control and Prevention (CDCP) ha estimado que hay aproximadamente 4 millones de casos nuevos de infección por Chlamydia trachomatis por año en los Estados Unidos de norteamerica, siendo la infección de transmision sexual de causa bacteriana más común en U.S.A, los costos de cuidado de esta infección y de sus complicaciones alcanza un estimado de 2 billones de dólares al año (C.D.C.P Sep 2002, M.M.W.R 2002).
Según Peipert (2003) los factores de riesgo para la infección por Chlamydia trachomatis en mujeres sexualmente activas son: edades juveniles (menos de 25 años y aun más: menores de 20 años), comienzo precoz de sus relaciones sexuales, tener mas de una pareja sexual, involucrarse con una nueva pareja sexual, soltera, raza afroamericana (negra), antecedente de infección de transmission sexual, ectópia cervical, y no usar de manera rutinaria los metodos de barrera en sus relaciones sexuales. Sin embargo el factor singular más fuertemente asociado con la infección es la edad, aumentando el riesgo relativo comparado con mujeres mayores de 25 años.
Lo más preocupante es que la mayoría de las infecciones son asintomáticas, tanto en hombres como en mujeres.
Ocurre frecuentemente entre adolescentes sexualmente activos y adultos jóvenes. Por lo que se aconseja debido a lo frecuente de la infección asintomática que dicha población deberá ser evaluada una vez al año aún sin síntomas, sobre todo si tienen nueva pareja sexual o presentan múltiples parejas íntimas.
En U.S.A 800.000 personas al año se contagian con infecciones gonococcicas y casi 4 millones se contagian con Chlamydia trachomatis. Es tan frecuente su asociación, que de una manera práctica, debemos enfocar nuestra terapéutica hacia las dos entidades al mismo tiempo.
Se estima que la infección por Chlamydia trachomatis, es causa de infertilidad en un 15% de las mujeres norteaméricanas. Las mujeres jóvenes son biológicamente más susceptibles a las infecciones por Neisseria gonorrhoeae, Chlamydia trachomatis y H.I.V
MANIFESTACIONES CLINICAS DE LAS INFECCIONES POR Chlamydia trachomatis
1. LINFOGRANULOMA VENÉREO
Esta enfermedad se presenta clinicamente con tres distintos estadíos:
El primer estadío es la formación de una lesión primaria, usualmente en la mucosa genital o en la piel adyacente. C trachomatis no puede infectar las células epiteliales escamosas, y cuando la lesión primaria ocurre en los genitales externos o en la vagina el microorganismo probablemente gana entrada a través de abrasiones o laceraciones mínimas. La lesión primaria es usualmente una pequeña pápula o una úlcera herpetiforme que produce pocos o ningún síntoma y que generalmente no es notada. Esta aparece entre tres y treinta días después de la adquisición de la infección y se cura rápidamente sin dejar cicatriz. Esta también puede ser intrauretral, produciendo una uretritis sintomática.
El segundo estadío ocurre días a semanas después de la lesión primaria y está caracterizado por linfadenopatías y síntomas sistémicos. Los nódulos linfáticos involucrados son aquellos que drenan la lesión primaria así que dependen de la localización de la misma. En hombres la lesión primaria es usualmente en el pene o en la uretra, y los nódulos linfáticos inguinales son los principalmente afectados. Linfadenopatía es unilateral en dos tercios de los pacientes. Similarmente, cuando el sitio de infección primaria es vulvar, los nódulos inguinales y femorales serán los afectados. Cuando es rectal, los nódulos afectados son los ilíacos profundos, y cuando esta lesión se ubica vaginal alta o cervical, entonces los nódulos ilíacos y obturatrices serán los afectados.
Linfadenopatía inguinal, sin embargo, es la manifestación más característica del estadío secundario y es el más frecuentemente reconocido. Inicialmente los nódulos linfáticos son discretos y dolorosos con eritema, pero debido a una extensa periadenitis el proceso inflamatorio se extiende desde los nódulos linfáticos hacia el tejido circundante, formando una masa inflamatoria. Abscesos con una coalescente masa, formando un bubón, que puede romperse espontáneamente con desarrollo de abscesos loculados, fístulas o tractos sinuosos.
Manifestaciones sistémicas asociadas con esta fase incluyen: fiebre, cefalea y mialgias. Meningitis puede ocurrir, y en algunos casos, el organismo ha sido recuperado de la sangre o del fluído cerebro-espinal. Ruptura de una masa inflamatoria fluctuante (bubón) alivia el dolor y la fiebre, aunque el tracto sinuoso puede continuar drenando pus amarillento, grueso por varias semanas o meses hasta que se resuelva completamente. Excisión de los nódulos inguinales frecuentemente tiene una característica respuesta inflamatoria, con abscesos coalesciendo, estrellados centrales que contienen neutrófilos y tejido necrótico rodeado por una zona de células epiteloides empalizadas, macrófagos y en ocasiones células gigantes multinucleadas, Rodeando éstas, hay una capa externa de linfocitos y células plasmáticas. Con el tiempo, la arquitectura nodal es borrada y reemplazada por fibrosis progresiva. Esta histopatología es sugestiva del diagnóstico de LGV o de enfermedad de arañazo de gato, pero no es única de estas entidades.
Al curar deja alguna cicatriz en la región inguinal pero no resulta en una secuela sgnificativa en la mayoría de los casos. Recaídas ocurren en aproximadamente 20% de los casos no tratados. Solamente cerca de un tercio de los bubones se tornan fluctuantes y se rompen. Los otros se endurecen y forman masas inguinales, los cuales gradualmente involucionan con el tiempo. Nódulos femorales son también frecuentemente afectados, y la división entre nódulos inguinales y femorales por el ligamento inguinal produce el “surco”. Es el signo del “surco”, descrito característicamente en L.G.V. Linfadenopatías inguinales o femorales pueden ser erróneamente diagnósticadas como hernias, mientras que nódulos ilíacos profundos pueden simular una apendicitis.
Solamente 20 a 30% de las mujeres se presentarán con linfadenopatías inguinales como su manifestación primaria. Otras presentaciones comunes son síntomas consistentes con proctitis, proctocolitis, o quejas de dolor abdominal bajo o de espalda debido a involucramiento de los nódulos linfáticos lumbares y pélvicos. En el tercer estadío, complicaciones incluyen agrandamiento granulomatoso, crónico, hipertrófico con ulceración de los genitales externos (ya sea la vulva, el escroto o el pene). Obstrucción linfática puede llevar a elefantiasis de los genitales femeninos y masculinos.
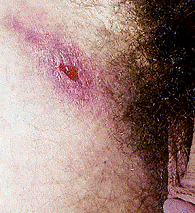
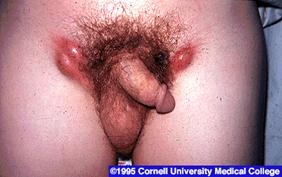
Fotos de Linfogranuloma venereo extraidas de internet
DIAGNOSTICO
El paciente tendrá leve leucocitosis con un incremento en monocitos y eosinófilos, frecuentemente acompaña L.G.V bubónico y anogenital rectal. Leucocitosis polimorfonuclear significativa sugiere una adenitis bacteriana o superinfección con una bacteria piógena.
El diagnóstico se realiza en base a serología para Chlamydia positiva, aislamiento de L.G.V del tejido infectado, o en algunos casos por histopatología. Un test de piel (Test de Frei) fue utilizado en el pasado, pero no se encuentra actualmente disponible. Chlamydia trachomatis puede ser aislada a través de aspiración de los bubones, de tejido genital o rectal en sólamente un 30% de los casos, esto debido a que es un germen intracellular por lo cual su detección no es fácil. La sensibilidad del método disminuirá de acuerdo al tipo de recolección de muestra, al transporte del mismo y a la complejidad del proceso de cultivo. Cambios histopatológicos en L.G.V no son específicos, pero cuando se combinan con resultados serológicos en un apropiado cuadro clínico, son usualmente suficientes para realizar un diagnóstico presuntivo.
El diagnóstico diferencial de linfadenopatías inguinales en este grupo etáreo probablemente sea infeccioso, incluyendo herpes virus, sífilis, chancroide y en ocasiones linfoma.
2. URETRITIS por Chlamydia trachomatis
Hay poca información acerca de la historia natural de infección uretral no tratada. Solamente uno de cada ocho hombres infectados quienes fueron seguidos sin tratamiento por un mínimo de 21 días desarrollarón uretritis sintomática. Aunque infecciones asintomáticas son frecuentes en hombres, C trachomatis es también la causa entre 30 y 50% de casos sintomáticos de UNG y de aún un mayor número de casos de uretritis posgonocóccica; 10 a 20% de los casos restantes son debido a Ureoplasma urealyticum y otro 10% parece deberse a infección por Trichomonas vaginalis. C. trachomatis también puede ser recuperada de aproximadamente 20% de los hombres con uretritis gonocócica. Cuando un hombre el cual está dualmente infectado, es tratado solamente para gonorrea, desarrollará uretritis post-gonocóccica, la cual se manifestará como una recurrencia o persistencia de su uretritis. Factores de riesgo para uretritis clamidiana en hombres incluyen: edad menor de 20 años, raza negra y orientación heterosexual.
El período de incubación para uretritis clamidial sintomática es usualmente entre 7 y 14 días, en contraste a la uretritis gonocòcica, la cual es de aproximadamente 4 días. Los pacientes se presentan con disuria y secreción uretral, la cual tiende a ser blanca, gris o algunas veces clara, en contraste con la secrteción más purulenta observada en uretritis gonocócica. La secreción puede ser escasa y solamente demostrable a través de la expresión del pene y solamente en las mañanas. Algunos pacientes pueden negar la presencia de screción, pero, pueden notar manchas en su ropa interior en la mañana, las cuales son resultado de secreción nocturna. No obstante, hay suficiente sobreposición de síntomas entre uretritis gonocócica y no gonocócica, que una verdadera diferenciación no puede realizarse solamente con la evaluación clínica.
La presencia de 4 o más leucocitos polimorfonucleares por campo de inmersión (1000 X) en una tinción de Gram de una muestra por hisopo uretral establece el diagnóstico de uretritis. La ausencia de microorganismos con la morfología de Neisseria ghonorrheae establece el diagnóstico de uretritis no gonocóccica (U.N.G).
En adolescentes masculinos, más de 10 leucocitospolimorfonucleares por campo de alto poder en una muestra de 10 a 20 ml de la primera orina es también fuertemente sugestivo de uretritis, como lo es un tests leucocito-estereasa positivo. La complicaciones de uretritis por Chlamydia en hombres son: epididimitis, artritis reactiva sexualmente, incluyendo Síndrome de Reiter y transmisión a las parejas.
C. trachomatis y N. gonorrhoeae son las causas más frecuentes de epididimitis en hombres jóvenes menores de 35 años, mientras que las enterobacterias (principalmente Escherichia coli) son los patógenos usuales en hombres mayores de 35.
En hombres más jóvenes uretritis usualmente también está presente, pero su ausencia no excluye infección por Chlamydia o gonorrea como agente etiológico. La epididimitis por Chlamydia está frecuentemente asociada con secuelas en el campo de la fertilidad (oligospermias, oligozooastenospermias), sin embargo dicha asociación de infección seminal por Chlamydia con infertilidad no han sido totalmente esclarecidas. Sin embargo en nuestra experiencia asi como la de muchos otros grupos de investigadores dan pruebas de que la asociación infección seminal-infertilidad existe ya que se ha demostrado la presencia de Chlamydia trachomatis en liquido prostatico posterior a masaje e inclusive en su pareja (Potenziani-Carmona 1990,2004)
3. PROCTITIS Y PROCTOCOLITIS por Chlamydia trachomatis
Aunque portador rectal asintomático de C. trachomatis ocurre tanto en infantes como en adultos, C. trachomatis es la principal causa de proctitis y proctocolitis en hombres que tienen sexo con hombres. Proctocolitis puede resultar de inoculación directa del recto, tanto en hombres como en mujeres, a través de las relaciones sexuales anales, o también como resultado de la extensión linfática desde la cérvix y de la pared vaginal posterior, en linfogranuloma venéreo. La enfermedad más severa es producida por los serovares de L.G.V.
Los síntomas primarios son prurito anal, una secreción anal mucosa que se torna mucopurulenta. La mucosa se torna ulcerada, y un proceso inflamatorio crónico ocurre en la pared intestinal, con la formación de granulomas no caseosos y abscesos crípticos.
Cuando la enfermedad progresa, las capas musculares son reemplazadas por tejido fibroso, el cual se contrae hasta formar estrechezes. Formación de tractos sinuosos pueden llevar a fístulas rectovaginales en mujeres. Los pacientes con proctocolitis experimentan fiebre, dolor rectal y tenesmo. El proceso inflamatorio, visto con sigmoidoscopio, puede estar localizado en un segmento o puede ocurrir en diferentes niveles al mismo tiempo. Involucramiento de la mucosa distal rectal puede llevar a abscesos perirectales y fisuras anales. Crecimiento externo de tejido linfático, que semeja hemorroides, ocurre como resultado de obstrucción linfática.
4. ARTRITIS REACTIVA SEXUALMENTE por Chlamydia trachomatis
Artritis reactiva parece ser una respuesta inflamatoria mediada inmune a un a infección que ocurre en un sitio distante de la infección primaria. Aunque las infecciones entéricas pueden provocar artritis reactiva, infecciones por clamidia parecen ser el más común evento disparador.
Aproximadamente 1% de los hombres que se presentan con U.N.G desarrollan un síndrome de artritis aseptica, aguda referida como artritis reactiva sexualmente.
Un tercio de estos llenan totalmente los criterios de síndrome de Reiter. En hombres con síndrome de Reiter, no tratados quienes tienen uretritis, C. trachomatis puede recuperarse de la uretra en un porcentaje tan elevado como 69% en el ataque de artritis aguda.
Los pacientes con síndrome de Reiter tienen elevados titulos de anticuerpos en suero y en líquido sinovial hacia Chlamydia trachomatis, y ha sido reportado que pacientes con síndrome de Reiter siguiendo una uretritis clamidial tienen anticuerpos en suero y en líquido sinovial dirigidos contra H.S.P.60 clamidial.
5. INFECCIÓN GENITAL EN MUJERES (cervicitis y uretritis) por Chlamydia trachomatis
Aunque la mayoría de las mujeres infectadas se encuentran asintomáticas, son estas precisamente quienes sufren las más serias consecuencias de infección genital por Chlamydia trachomatis.
Aproximadamente 70% de las mujeres con infección cervical se encuentran asintomáticas, o sólo tienen síntomas leves tales como flujo vaginal, sangrado, leve dolor abdominal o disuria. Disuria puede reflejar infección uretral concomitante, mientras que el flujo vaginal puede ser debido a infección endocervical más que a infección vaginal en el adulto.
C. trachomatis no puede infectar el tejido epitelial escamoso de la vagina adúlta. Sin embargo, esta puede causar vaginitis antes de la pubertad cuando la vagina está recubierta por células epiteliales transicionales. La examinación de la cérvix puede aparecer normal o exhibir edema, eritema e hipertrofia con secreción mucopurulenta desde el orificio cervical externo. Estudios empleando colposcopio enfatizan la naturaleza folicular de la cervicitis, así como también el eritema y la éctopia.
El síndrome uretral agudo es definido como disuria y frecuencia miccional, con menos de diez a la cinco unidades formadoras de colonias por mililitro de orina, encontrandose en un porcentaje significativo infección clamidiana (ver definiciones propuestas por los autores al final de la monografía)
C. trachomatis también ha sido aislada de glándulas de Bartholino en mujeres con Bartholinitis. Aunque estudios de casos control encontraron una asociación entre displasia cervical o neoplasia e infección por C. trachomatis, en estudios prospectivos de mujeres con virus de papiloma humano y concomitante infección por clamidia, no se vió afectado el curso de la lesión cervical.
Posteriores estudios se requieren, pero pareciera que la Chlamydia no juega un papel significativo en el desarrollo de la neoplasia cervical.
Lo que resulta preocupante es la probable asociación de cervicitis por Chlamydia trachomatis e infección por el virus de inmunodeficiencia humana (V.I.H) en mujeres. Numerosos datos soportan la idea que las infecciones debidas a Chlamydia trachomatis y a otros agentes transmitidos sexualmente incrementan la carga de V.I.H en las secreciones genitales.
6. ENDOMETRITIS Y SALPINGITIS por Chlamydia trachomatis
La proporción de mujeres con infecciones por Chlamydia trachomatis quienes desarrollan salpingitis aguda ha sido estimado en un 8%.
El término más amplio conocido como enfermedad inflamatoria pélvica (E.I.P), es preferible a salpingitis, ya que este abarca endometritis o salpingitis sospechada clinicamente, o ambas, que no ha sido confirmada patológicamente o por directa inspección visual de las trompas de falopio a través de procedimientos laparoscopicos.
La proporción de pacientes que se presentan con E.I.P y en quienes la Chlamydia trachomatis puede ser aislada del tracto genital varía en un rango de 5 a 51%, dependiendo de la población estudiada y de la técnica empleada.
El espectro de E.I.P debida a C. trachomatis varía desde enfermedad aguda, severa con perihepatitis y ascitis, hasta salpingitis silente o asintomática. Salpingitis no diagnósticada, subclinica parece ser más frecuente que la enfermedad aguda. Generalmente se presenta asociada con otras infecciones de transmisión sexual como N. gonorrheae y microorganismos integrantes de la flora vaginal como Gardnerella vaginalis, Haemophylus influenzae, anaerobios, y gérmenes gram negativos, así como Streptococcus agalactiae.
COMPLICACIONES
Las consecuencias a largo plazo de ambas: E.I.P aguda y enfermedad subclinica silente, son infertilidad tubárica, embarazo ectópico y síndrome de dolor pélvico crónico. El periodo de incubación no se ha precisado definitivamente pero se cree que es de 7 a 14 dias.
En el hombre tiene predilección por areas seminales como los epididimos, vesiculas seminales, glándula prostática y uretra (uretroprostatitis, epididimitis, infertilidad, síndrome de dolor crónico pelviano masculino, y deferento-epididimitis) y en dichas áreas su presencia puede causar transtornos de fertilidad (disminución de la capacidad fecundativa del hombre) debido al efecto deletéreo de la Chlamydia trachomatis sobre las estructuras epididimarias y sobre las secreciones vesiculares y prostáticas que como sabemos son argumentos de mejoramiento de la capacidad fecundativa del espermatozoide (en su motilidad, su velocidad, su viabilidad y su morfología).
Si la infección ocurre en mujeres embarazadas podríamos observar ruptura prematura de membranas, partos prematuros, e infecciones conjuntivales o neumónicas en el recién nacido. Las infecciones clamidianas pueden cursar con infecciones gonocóccicas y son una de las razones de uretritis persistentes después del tratamiento de la gonocóccia.
DIAGNÓSTICO
El 85 a 90% de las infecciones por Chlamydia trachomatis en hombres y mujeres son asintomáticas.
Las nuevas técnicas de amplificación con la reacción en cadena de la polimerasa (P.C.R), en orina es sensible y podríamos utilizarla como método de despistaje en poblaciones de alto riesgo, como por ejemplo los adolescentes.
Anticuerpos monoclonales detectarán el antigeno de Chlamydia trachomatis en tejidos. El test del F.D.A necesita experiencia con microscopía con fluorosceína, y la interpretación se hace dificultosa. Los métodos de inmunoensayo enzimatico (E.I.A) son muy especificos y su sensibilidad es alta (60-90%), cuando lo comparamos con cultivos de células o técnicas innovadoras de A.D.N. Son pruebas muy asequibles y al alcance de cualquier consultorio médico.
El LCR-reacción ligada a cadenas y la reacción cadena polimerasa (P.C.R) son metodos amplificadores del A.D.N que se han convertido en lo mas innovador para le detección de la Chlamydia trachomatis.
Detectan 15 a 20% más resultados positivos que los test basados en cultivo de tejidos y son altamente especificos. El L.C.R y el P.C.R son precisos cuando se realizan en orina y/o en secreciones vaginales o del cuello uterino. Si se hace con hisopos uretrales se disminuye la sensibilidad. Estos test en orina son útiles y provechosos en programas de screening en poblaciones de alto riesgo.
El Test leucocito-esterasa (LE) realizado en orina tiene poca especificidad pero buena sensibilidad para infecciones producidas por Chlamydia trachomatis.
TRATAMIENTO
Es fundamental incentivar las medidas preventivas con campañas de educación sanitaria y sexual para disminuir la prevalencia creciente en todo el mundo. Es importante la pesquisa de Chlamydia trachomatis en la población adolescente sexualmente activa a través de las muestras de orina para facilitar la detección en el mayor número de personas posibles.
TRATAMIENTO USUAL
Azitromicina (1 gramo via oral) en dosis única o repitiendola a la semana.
Doxiciclina 100 mgs dos veces al día por 7 a 10 días, sigue siendo el tratamiento de elección tanto en U.N.G como en L.G.V.
TRATAMIENTOS ALTERNATIVOS
Ofloxacina 300 a 400 mgs dos veces por día por 7 días
Eritromicina base o eritromicina etilsuccinato 500 mgs cuatro veces al día por 7 días.
Levofloxacina 500 mgs una vez al día por 7 días.
Las quinolonas están contraindicadas en el embarazo, al igual que doxiciclina. Puede utilizarse azitromicina, el etilsuccinato de eritromicina o eritromicina base, y la amoxacilina con o sin ácido clavulánico, como se explica a continuación:
Eritromicina base 500 mgs via oral 4 veces al día por 7 días.
Amoxacilina 500 mgs via oral tres veces por día por 7 días.
Es fundamental tratar a la (s) pareja (s).
Los Test P.C.R y L.C.R no deberán realizarse dentro de las primeras 4 semanas siguientes al comienzo del tratamiento. Una vez transcurrido éste tiempo todo cultivo positivo deberá ser interpretado como reinfección o fracaso de tratamiento. Todos los contactos de los últimos 60 días deberán realizarse evaluación y examenes de laboratorio. De ser positivos deberán ser tratados. Esto debido al largo período de latencia. Las pacientes con secreción cervical purulenta, aun cuando no pueda detectarse gonococo en la tinción de Gram o en los cultivos, deberán recibir tratamiento para gonorrea.
EPIDIDIMITIS
Inflamación o infección del epidídimo, estructura de las vias seminales localizada inmediatamente por arriba del testículo, que sirve para el almacenamiento de los espermatozoides producidos en la espermatogénesis testicular y que terminan su maduración y capacitación fecundativa a nivel de la cabeza epididimaria.
Es una entidad inflamatoria del epidídimo, anexo testicular, el cual inicialmente se afecta en alguna de sus partes: cola, cuerpo o cabeza (ésta última es la parte usualmente más afectada) y posteriormente, relacionado a factores como virulencia del gérmen involucrado, defensas del organismo afectado, tiempo de evolución con o sin tratamiento, se extenderá hacia todo el epidídimo e inclusive hacia el testículo subyacente (epididimo-orquitis)
Es una enfermedad muy frecuente en la consulta urológica y se vé en todos los grupos etarios con preferencia en hombres por debajo de 35 años.
Es causada por dos tipos de infección de acuerdo al grupo etáreo. En menores de 35 años por enfermedades transmitidas sexualmente, como: Chlamydia trachomatis y Neisseria gonorrhoeae, siendo los principales patógenos en esta población.
Chlamydia trachomatis ha sido identificada como la causa más frecuente de epididimitis en poblaciones jóvenes, sexualmente activas. Estos pacientes eran inicialmente considerados como epidídimitis no específica, “idiópatica”, ya que no se conseguía el microorganismo responsable. Bergin (1999) documentó infección por C. trachomatis en 17 de 34 casos de epididímitis en pacientes menores de 35 años y en solamente 1 caso de 16, en pacientes mayores de 35 años. Los pacientes con epididimitis secundaria a infección por Chlamydia no presentaban secreción uretral, sin embargo 11 de 17 pacientes con epididimitis causada por C. trachomatis tenían secreción uretral demostrable, usualmente transparente, acuosa, característica de uretritis inespecífica. El intervalo medio de la última exposición sexual fue de 10 días, con un rango de 1 a 45 días. Así los pacientes pueden ser portadores de Chlamydia por largos períodos antes de desarrollar una epididimitis.
Antes del advenimiento de la penicilina, se estimaba que la epididimitis se presentaba en 10 a 30% de hombres con uretritis gonocócica. La N. gonorrhoeae fue identificada como causa de epididimitis aguda en 16% de los casos en poblaciones militares y en 21% de los casos en civiles menores de 35 años. Muchos pacientes con epididimitis gonocócica no tienen historia de secreción uretral, y secreción sólo podrá demostrarse en 50% de los pacientes.
Anormalidades de base del tracto urinario son infrecuentes en pacientes con epididimitis trasmitida sexualmente.
Muchas veces el paciente joven tiene actividad sexual intensa, lo que originaría irritación urinaria-seminal que podría desembocar en una epididimitis o en una orquiepididimitis, sobre todo si ha existido el antecedente de coito anal. Pero aún sin él es bastante frecuente en nuestra consulta ver adolescentes o adultos jovenes con cuadros de epididimitis posterior a sesiones intensas de sexo.
PENSAR SIEMPRE EN LA ETIOLOGIA I.T.S EN LOS CASOS CON EPIDIDIMITIS EN EDAD SEXUAL ACTIVA, AUN CUANDO EL PACIENTE NIEGUE TODO TIPO DE POSIBLE CONTACTO INFECTANTE. Y SI EL CUADRO CLINICO SE PRESENTA DE MANERA REPETIDA PENSAR EN LA COEXISTENCIA DE CUADROS DE PROSTATITIS QUE AMERITARAN UN ENFOQUE DIFERENTE TANTO DESDE EL PUNTO DE VISTA TERAPEUTICO COMO DE OTRAS MEDIDAS.
El diagnóstico depende de un alto índice de sospecha, evaluación para descartar la presencia de uretritis (la cual puede ser asintomática) y cultivos apropiados. Terapia específica antibiótica, generalmente utilizando drogas apropiadas tanto para infección por C. trachomatis como por N. gonorrhoeae, es el aspecto más importante del tratamiento, Ceftriaxone 125 mg IM + doxiciclina 100 mg cada 12 horas por 10 días u Ofloxacina 300 mg cada 12 horas por 10 días, u otra fluorquinolona como Levofloxacina, Lomefloxacina, Norfloxacina o Cirpfoloxacina son el tratamiento de elección.
El paciente deberá ser evaluado para otras infecciones de trasmisión sexual, y el tratamiento de la pareja es importante. En general, una evaluación urológica completa no está indicada para pacientes con epididimitis transmitida sexualmente, no complicada.
Debemos pensar en I.T.S cuando tengamos un joven con síntomas irritativos urinarios bajos con o sin secreción uretral, presentandose con inflamación y dolor del área epididimaria, ya que la asociación es más frecuente de lo que se piensa.
Complicaciones de epididimitis transmitida sexualmente incluyen formación de abscesos epididimarios, epididimitis crónica, epididimoorquitis, trastornos de fertilidad.
Si a los 3 días de iniciado el tratamiento, persisten los signos y síntomas de epididimitis, el paciente requerirá evaluación tanto del diagnóstico, como de la terapia. Persistente aumento de volumen y dolor deberá llevar a evaluación exhaustiva, debiendo considerarse diagnóstico diferencial con abscesos, infarto o cáncer testicular, además hay que descartar otros procesos infecciosos menos comunes como epididimitis fúngica o tuberculosa.
El segundo tipo de epididimitis es observada en hombres mayores de 35 años, siendo las enterobacterias (coliformes) los gérmenes principalmente involucrados. En la mayoría de las series, bacilos aeróbicos gram negativos, causan más del 75% de los casos de epididimitis en este grupo etáreo.
La mayoría de los pacientes que desarrollan este tipo de epididimitis tienen patología urológica de base, o historia de manipulación reciente del tracto genitourinario, o antecedentes de relaciones anales sin protección del preservativo. Además se podrían ver epididimitis por causas de transtornos urodinamicos leves o complejos que se originen por disfunción del liso-esfinter o del rabdoesfinter con las consabidas discinergias que originarán reflujo retrógado de orina por los conductos eyaculadores llegando a producir afectación de la cabeza epididimaria y por ende epididimitis con o sin disfunción del piso pelvico muscular.
Con cierta frecuencia nos encontramos la aparición de epididimitis en casos de prostatitis aguda o cronica con o sin afectación del piso pelvico muscular (hipertonía del mismo) ocasionando secundariamente reflujo retrógado de orina dentro de los conductos eyaculadores y producir la inflamación epididimaria.
Tratamiento
< 25 AÑOS
cEFTRIAXONE 250 MG im UNA VEZ, Ó.
dOXICICLINA 100 MG CADA 12 HORAS POR 10 DÍAS, Ó
oFLOXACINA 300 MG CADA 12 HORAS POR 10 DÍAS
aDEMÁS: REPOSO, SUSPENSION ESCROTAL Y ANALGESICOS.
>25 AÑOS
TRATAMIENTO DE ELECCIÓN
Fluoroquinolonas: Ciprofloxacina 500 mg cada 12 horas
o 400 mg IV cada 12 horas
o Levofloxacina 750 mg IV/VO una vez al día, todos por 10 a 14 días
o Lomefloxacina 400 mgs diarios por 10 a 14 dias
Tratamientos alternativos
AMP/SULB 3 g cada 6 horas IV
o
CEFALOSPORINAS DE 3ª generación: cefotaxima 2 g cada 8 horas IV
o ceftriaxona 2 g cada 24 horas IV,
ó
TC/CL 3.1 g cada 6 horas IV
ó
PIP/TAZ 4.5 g cada 6 horas IV. Todos por 10 a 14 días.
Siempre debemos tratar a la pareja. Cuando tengamos una epididimitis de origen dudoso con síntomas urinarios bajos que ha dejado pasar mucho tiempo desde el comienzo del cuadro clínico debemos realizar reconocimiento prostático a través de tacto rectal, ya que en un alto porcentaje tendremos prostatitis crónicas bacterianas que pueden ser un factor de recurrencia de los episodios inflamatorios anexiales en el hombre.
El tratamiento en éste caso será fluorquinolonas por perÍodos de tiempo más largos, para hacer frente a la inflamación prostática.
Por último otra de las causas de epididimitis a cualquier edad son las malformaciones o patologias congénitas que involucren el arbol urinario inferior (hipospadias, epispadias, diverticulos, valvas de uretra posterior, doble uretra, ureterocele uretral, quistes uretrales, entre otros).
OTRAS CAUSAS DE EPIDIDIMITIS
1. Producida por microorganismos patogenos que provienen de la glandula prostática y del conducto deferente (infección retrógada).
2. De acuerdo a la edad del paciente tendremos una causa especifica que tendrá que ser descubierta por el médico.
I) En varones prepuberales los microorganismos mas frecuentes son los colibacilos (Escherichia coli), y deberemos descartar siempre en ésta edad la posibilidad de presentar anomalias estructurales de las vias urinarias (cuya incidencia alcanza entre el 50-60%).
II) En varones en edad sexual activa y por debajo de 40 años, serán las infecciones de transmision sexual (I.T.S) las principales causantes de epididimitis. Entre éstas la mas importante es la uretritis no gonococcica por Chlamydia trachomatis (50-70%), seguida por la Uretritis gonoccica producida por la Neisseria gonorrhoeae.
III) Al superar los 35-40 años tendremos a los colibacilos como bacterias predominantes y responsables de la inflamación epididimaria, usualmente por coitos anales sin la protección de preservativo, sin excluir totalmente la infeccion por microorganismos de transmision sexual (I.T.S).
IV) Al superar los 45-50 años las causas de las epididimitis se deberá a reflujo urinario desde la uretra prostatica por los conductos eyaculadores, conducto deferente y cabeza epididimaria, causando en la mayoria de los casos epididimo-orquitis bacteriana. Esto usualmente tiene 5 origenes clinicos:
a. Por inflamación-infeccion de la glandula prostatica (sindrome de prostatitis).
b. Por coitos anales sin proteccion de preservativo, lo cual origina prostatitis aguda y/o cronica reagudizada y esto llevará a un incremento de la incidencia de epididimitis.
c. Por crecimiento prostatico sintomatico benigno o maligno concomitante con cuadros de prostatitis.
d. Por antecedentes de cirugia prostática o de manipulación instrumental en pacientes con prostatitis cronica bacteriana.
e. En pacientes con diabetes mellitus que o espontanea-mente o provocados por cirugia o instrumentacion urologica pueden tener una incidencia elevada de epididimitis. Debemos aclarar que la posibilidad que tiene la diabetes de convertirse en factor propiciador de una epididimitis la presentará en edades juveniles, en edades adultas jovenes y en edades seniles.
3. Producida por traumatismos usualmente deportivos (sobre todo en pacientes jóvenes)
4. Producida en raras ocasiones por exceso de actividad sexual, que se compartará como una prostatitis con reflujo retrogado de orina esteril o infectada (epididimitis denominada quimica).
5. En pacientes con SIDA podremos ver epididimitis ocasionadas por especies de candida.
6. En casos de orquitis urliana (parotiditis con afectación secundaria en los testiculos)
INFESTACIONES POR SARCOPTES SCABIEI ESCABIOSIS (sarna)
Enfermedad altamente contagiosa e infecciosa (infestación parasitaria) de la piel, ocasionada por el ácaro Sarcoptes scabiei var. Hominis el cual pertenece a la clase arácnida. Este se reproduce, reside y hace su madriguera en la piel humana.
La escabiosis o sarna es de distribución mundial y ocurre en todas las razas y en todos los estratos sociales.
Factores como hacinamiento, pobreza, guerras, malnutrición, promiscuidad sexual y mala higiene predispondrán a la infección.
Aunque el Sarcoptes scabiei puede causar significativa enfermedad cutánea, no actúa como vector de enfermedades infecciosas. Hoy en día las autoridades sanitarias no se explican como paises desarrollados han comenzado a mostrar cifras de incidencia ascendente sin tener (supuestamente) ninguna de las condiciones previamente mencionadas para su aparición, sin embargo se sabe que las inmigraciones no permitidas que están a la orden del día sobre todo de paises del tercer mundo hacia Europa y hacia Estados Unidos de Norteamerica, han mostrado hacinamiento, pésimas condiciones de higiene, en ocasiones malnutrición, pobreza y promiscuidad sexual que han hecho aflorar de nuevo enfermedades que estaban ‘resueltas’ dentro de las cuales cabe mencionar la escabiosis.
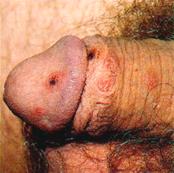
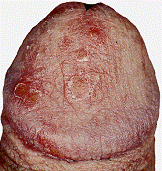
Lesiones peneanas caracteristicas de infestación por sarcoptes scabiei
Se transmite por contacto personal íntimo de la piel de individuos infectados, frecuentemente de naturaleza sexual, en relaciones íntimas-personales, pero contacto casual, incluyendo de personal de enfermería puede ser adecuado para la transmisión, pudiedo ocurrir epidemias institucionales, especialmente en sitios de alta concentración humana (orfelinatos, ancianatos, hospedajes estudiantiles, entre otros). Ácaros vivos pueden encontrarse en muestras de polvo de casas de personas infestadas, sugiriendo que los fómites pueden ser un factor importante en la trasmisión de scabies. El hombre es el reservorio.
Tiene un período de incubación de dos a seis semanas. La transmisibilidad se mantiene mientras los ácaros estén vivos.
El cuadro clínico de escabiosis es usualmente característico pero es extremadamente variable, dependiendo del grado y de la duración de la infestación. Los parásitos se introducen en la piel y a través de una reacción immune desencadenada por los ácaros, sus huevos, o heces forman surcos lineales con presencia de vesiculas o pápulas.
Se caracteriza por prurito el cual es más intenso de noche. La erupción con prurito es una respuesta alérgica al ácaro. Pápulas eritematosas con excoriaciones y ocasionalmente vesiculas predominarán en los pliegues interdigitales de manos y pies, en la superficie anterior de muñecas y codos, en los pliegues axilares, piel periumbilical, pubis, pene y tobillos. En niños pequeños palmas, plantas, cara, cuello y cuero cabelludo están frecuentemente involucrados. Debe mirarse cuidadosamente para identificar las clásicas madrigueras lineares, particularmente en los espacios interdigitales y en las muñecas y tobillos.
El hombre puede presentar nódulos y pápulas eritematosas, pruriginosas en el escroto y pene. En la mujer puede afectar además los pezones.
En pacientes ancianos, personas institucionalizadas particularmente aquellas con síndrome de Down y en individuos que se encuentran debilitados o inmunodeprimidos, incluyendo pacientes con el síndrome de Inmunodeficiencia Adquirida, la infestación se presenta como una dermatitis generalizada, con descamación exhuberante, hiperqueratósica, con vesículas, nódulos y costras que se denomina “Sarna Noruega”. Las uñas están frecuentemente involucradas, encontrandose engrosadas con detritus subungueales. Infección bacteriana secundaria, sepsis y muerte ha sido reportada. Estos pacientes están fuertemente infestados, presentando cientos de ácaros, comparados con los 5 a 10 presentes en los pacientes inmunocompetentes, por lo cual son altamente contagiosos y requieren especiales medidas de control.
En caso de reinfestación el prurito podría ocurrir dentro de las 24 horas de producida.
DIAGNOSTICO
El diagnóstico se hace reconociendo al microscopio el ácaro hembra, los huevos o las heces por raspado de la piel. Las muestras de piel se pueden obtener por raspado o afeitado de las capas superficiales de la piel sobre una madriguera (surco). Para la recolección de la muestra se debe seleccionar un sitio que no haya sufrido lesiones por rascado. En un huésped normal usualmente no hay más de 5 a 10 ácaros adultos presentes, la mayoría de los cuales reside en las manos y muñecas.
Impetiginización secundaria, usualmente causada por Staphylococcus aureus, puede desarrollarse y obscurece las condiciones de base. Una erupción eczematosa puede estar presente y está probablemente relacionada al desarrollo de hipersensibilidad del huésped al scabies. Tratamiento con esteroides tópicos o sistémicos, puede alterar el cuadro clínico haciendo que la enfermedad no pueda ser reconocida y diagnósticada, una entidad conocida como “Scabie Incógnito”. Infestaciones crónicas, especialmente en niños, pueden llevar al desarrollo de nódulos pruríticos rojizo-marrón, especialmente en el pene, escroto y región axilar. Estas lesiones se piensan sean una manifestación de una fuerte hipersensibilidad retardada a los productos retenidos del ácaro y puede tomar semanas o meses en desaparecer.
METODOS DE CONTROL
Dentro de los métodos de control o prevención están los Programas de educación de la población y de educación médica continua, siendo los pilares fundamentales.
El aislamiento de las personas infestadas es vital. Igualmente la desinfestación de ropa de cama y de vestir, utilizando ciclos calientes de las lavadoras automaticas e igualmente utilizar secadoras. No se hace cuarentena. No se hace inmunización de los contactos.
En casos de brotes institucionalizados, hay que determinar si se trata de escabiosis típica o noruega. Si el paciente tiene escabiosis típica, por al menos 8 horas después del tratamiento, el personal de enfermería deberá usar guantes para transportar al paciente o para manipular la ropa o camas. Contactos estrechos deberán ser tratados profilácticamente. Pacientes con escabiosis noruega son altamente contagiosos y deben ser aislados. Cuando sea posible la enfermera a cargo de este tipo de paciente no deberá tener a su cargo ningún otro. Personal de enfermería, al igual que las visitas deberán usar guantes, gorros y coberturas para los zapatos cuando esten en contacto con el paciente. La ropa desechable deberá descartarse en una bolsa plástica. Ropas personales y de cama deberán ser colocadas en bolsas de lavandería plásticas y solamente manejadas por personal que utilice guantes.
Es importante dominar muy bien el modo de transmisión, las medidas profilacticas para disminuir dicho modo de transmisión, realizar un diagnostico lo más preciso y rápido posible, e igualmente ordenar un tratamiento de los pacientes infestados y de los contactos.
TRATAMIENTO
1. Baño caliente en la noche, secado y aplicación de Hexacloruro de Benceno gamma al 1% o Benzoato de Bencilo, aplicado a todo el cuerpo, dejar secar, acostarse y a la mañana siguiente bañarse de nuevo y retirarla toda. Repetir éste procedimiento 7 dias después. También se puede hacer seguido por 4 a 8 dias. En aprox. 5% de los casos se necesitará una segunda aplicación.
2. Lavar aparte la ropa personal y de cama de la persona infestada, utilizar el secado en el ciclo caliente o lavado al seco.
3. Cortarse las uñas, para evitar lesiones por rascado.
4. En ciertas ocasiones se recomienda tratar a la familia entera o a la pareja sexual de individuos infectados, aun cuando no haya síntomas presentes. El prurito puede persistir después de que el tratamiento comienza, pero desaparecerá si el tratamiento continúa exactamente como su médico prescribe. El prurito puede ser minimizado por paños frescos y lociones de Calamina
5. Crema de Permetrin® al 5%, es pobremente absorbida por la piel, por lo cual es menos probable que cause efectos colaterales. Una aplicación en toda la superficie corporal (desde el cuello hasta los pies) es usualmente curativa, lavar 8 a 10 horas después. Es bastante costoso. Es el tratamiento mas empleado en los niños, pues es segura en niños de 2 meses o más, puede ser segura para ser usada en el embarazo, pero no existen trabajos controlados. Mujeres embarazadas o niños menores de 2 meses podrán emplear sulfuro precipitado al 6-10 % en vaselina, diariamente por tres días.
6. Lindane® al 1% loción, ó 30 gramos de crema, es altamente efectivo y ha sido el tratamiento de elección por muchos años, aplicada en una fina capa en toda la superficie corporal (del cuello hasta los pies) y lavada 8 a 12 horas después. Debe repetirse el tratamiento en una semana. No se debe usar en niños menores de 2 años o en mujeres embarazadas o lactantes y en pacientes con dermatitis, debido a que se absorbe a través de la piel y puede producir efectos colaterales como: irritabilidad, convulsiones y aun muerte. En estas poblaciones se puede dar sulfuro al 3-6% en tres noches consecutivas. Es importante aclarar que el Lindane® no se debe aplicar inmediátamente después del baño debido a que esto aumenta la absorción sistémica y posible toxicidad. Ha habido referencias de resistencia al uso de Lindane®.
7. Ivermectin® La dosis óptima no ha sido totalmente establecida, pero la experiencia publicada sugiere una sóla dosis de 200 a 250 ug/ por Kg peso corporal, por via oral para casos no complicados, para casos más complicados puede requerir repetido a los 15 dias, y aún aveces una tercera dosis. En casos de enfermedad costrosa, puede requerir tratamiento adicional con terapia tópica como permetrina al 5%. No se debe utilizar en ancianos (por encima de 65 años).
8. Emulsión de Benzoato de bencilo aplicado en todo el cuerpo menos en
cabeza y cuello.
En escabiosis noruega o encostrada, es mucho más difícil de tratar debido a la alta población de ácaros y a la disminuida respuesta inmune por parte del huésped.
En tales casos la tasa de curación puede mejorar por hidratación de la piel empapando al paciente con agua tibia por 10 minutos antes de la terapia. Permetrina o Lindane es aplicado inmediatamente después del baño, otra vez en 12 horas, y luego dejarlo por otras 12 horas.
Este régimen deberá ser repetido en una semana. Una semana después de la terapia, deberá realizarse raspado de la piel, y el paciente deberá ser re-tratado si los ácaros aún están presentes. Infección bacteriana secundaria, de estar presente debe tratarse con un antibiótico efectivo contra gérmenes gram positivos. Pueden realizarse esquemas combinados con escabicidas tópicos e Ivermectin® oral.
Medidas Preventivas
- Información exhaustiva a la comunidad a través de prensa, radio, televisión, jornadas informativas, monografías sencillas de difusión masiva, entre otras.
- Recomendación de aseo personal, aseo de la ropa de cama (sabanas edredones, cubrecamas, almohadones, entre otros)
- Recomendar a los colegios, mantener a los niños infestados en sus hogares, hasta haber sido tratados.
- Es importante que cuando haya casos en una familia o comunidad, se hagan despistajes sencillos para descubrir otros integrantes infestados.
- Tomar precauciones donde haya concentración de numerosas personas sobre
todo en actividades deportivas, sociales, en lo referente a dormitorios y utensilios de vestir (colegios, institutos educativos, concentraciones de cualquier indole, ancianatos, y hogares u organismos para personas de escasos recursos económicos)
- Los integrantes de la pareja deben ser examinados y tratados y todas las personas que tuvieron contacto doméstico en el mes precedente deberían examinarse y ulteriormente tratarse.
Advertirle al paciente de la duración de los sintomas molestos, los cuales aun con tratamiento durarán usualmente más de 2 semanas. Si los síntomas o signos persisten inalterados por más de 15 a 20 días podriamos pensar que estamos en presencia de resistencia al tratamiento o que hemos adoptado una mala técnica de aplicación de las cremas escabicidas.
Ácaros domésticos usualmente son los causantes de síntomas persistentes debido a una reacción antigénica cruzada. Por tal motivo se recomienda tratar de nuevo a los 7 ó 14 dias.
INFECCION por Gardnerella vaginalis
Es la causa más comun de vaginitis bacteriana en el mundo entero. Los hombres son usualmente asintomáticos por lo cual las cifras reales de incidencia y prevalencia en el hombre no son verdaderamente conocidas, a pesar de que en la consulta urológica no son infrecuentes los casos de balanitis o balanopostitis por Gardnerella.
El habitat natural es la vagina humana, donde ha sido encontrada por encima de 69% en mujeres asintomáticas y en 13.5% de niñas. El organismo se encuentra en 100% de mujeres con vaginosis bacteriana y en la uretra de la mayoria de las parejas masculinas de mujeres con este diagnóstico.
Asociado a ésto tenemos que es de dificil cultivo en laboratorio (medio de dioxido de carbono al 5%) y que usualmente éstos no están preparados para cultivar una serie de patógenos urinarios o genitourinarios que hacen de las vias urinarias su habitat habitual.
DIAGNOSTICO
El diagnóstico se hace por los síntomas o signos clinicos que provoca en el paciente (tanto hombre como mujer), y a la presencia de clue cells (celulas vaginales epiteliales unidas o recubiertas de cocobacilos de gram variable) ayudan al diagnóstico.
EL test de aminas o “Whiff Test”, desencadena un olor característico a pescado cuando se le adiciona hidróxido de potasio a la muestra en estudio y se considera muy característico de G. vaginalis. El medio óptimo para el aislamiento primario de G. vaginalis es la bicapa de sangre humana Tween (HBT) donde se apreciará a las 24–48 horas de incubación las colonias con una zona difusa de hemólisis.
Para diagnóstico más definitivo de identificación de G. vaginalis, la presencia de B-hemólisis en sangre humana, pero no en sangre de cordero, test de catalasa y oxidasa negativos y un test de hippurato negativo en una muestra donde se observa un bacilo pequeño, cuya tinción de Gram esvariable, representan los criterios mínimos para diferenciarla de Haemophilus aphrophilus, Corynebacterium, Bifidobacterium y especies de Lactobacilos.
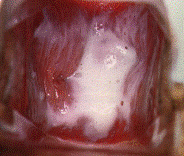
Secreción vaginal (leucorrea) exhuberante de la I.T.S por Gardnerella vaginalis
MANIFESTACIONES CLÍNICAS
VAGINOSIS BACTERIANA: G.vaginalis está casi universalmente presente en la vagina de mujeres con vaginosis bacteriana (V.B), donde se encuentra con una mezcla de flora anaeróbica. Vaginosis bacteriana, la causa más frecuente de vaginitis/vaginosis, se asocia con un aumento del flujo vaginal que puede tener olor a “pescado”, pero no con leucorrea, prurito o ardor vaginal. Este síndrome se diagnóstica mejor por criterios clínicos o tinción de Gram del fluído vaginal, más que con cultivo de G. vaginalis.
INFECCIONES DEL TRACTO URINARIO: G. vaginalis es infrecuentemente aislada del tracto urinario (<0.5%) y puede estar presente con o sin piuria. Debido a que la presencia de G. vaginalis en orina del chorro del medio puede representar contaminación, su significancia clínica puede ser difícil de precisar. Sin embargo, esta ha sido recuperada de aspirados vesicales por punción suprapúbica de mujeres embarazadas y en asociación con enfermedad renal y casos de cistitis intersticial.
BACTERIEMIA: G. vaginalis causa bacteriemia casi exclusivamante en mujeres y está usualmente asociada con eventos obstétricos o ginecológicos, incluyendo endometriris post parto, fiebre post parto, corioamnionitis, aborto séptico e infección después de una cesárea. Infección neonatal, también ha sido reportada. La frecuencia de bacteriemia por G. vaginalis puede ser subestimado debido a que el organismo es susceptible a polyanetholesulfonate de sodio (S.P.S), el anticoagulante contenido en la mayoría de los medios de cultivo sanguíneos. Bacteriemia por G. vaginalis puede tener un curso relativamente benigno y puede resolverse aún en ausencia de terapia antimicrobiana adecuada.
OTRAS FUENTES: Puede recuperarse, G. vaginalis, del endometrio y del corioamnios de pacientes infectados clínicamente en ausencia de bacteriemia.
URETRITIS Y BALANITIS por Gardnerella vaginalis en el hombre
La prevalencia no es conocida. En pacientes asintomáticos se habla de 0.2% a 38%, dependiendo del método utilizado para su detección. En raspado uretral de hombre cuya esposa tiene Gardnerella vaginalis existirá positividad para el hombre en un 50 a 90% de los casos. Por ésta razón se recomienda metronidazol oral 500 mgs dos veces por dia por 7 dias para reducir la reinfección en parejas de mujeres positivas.
En la práctica diaria vemos con bastante frecuencia como los hombres afectados por la Gardnerella vaginalis se presentarán con balanitis y balanopostitis, con lesiones eritematosas, secreción en el glande de olor a pescado, y una caracteristica bastante frecuente es que el paciente se queja de lavarse continuamente el pene y no lograr tener el pene seco, sino que siempre está humedo y con un glande continuamente humedecido. Tambien habrá afectación del trofismo de la piel del glande y del prepucio, cuando han pasado mucho tiempo sin tratamiento, o han tenido episodios repetidos de la misma infección-inflamacion balanoprepucial.
En no pocos casos habrá uretritis por Gardnerella vaginalis. En ocasiones origina cuadros de cistitis tanto en el hombre como en la mujer.
En casos muy excepcionales se prodría producir afectación del parenquima renal. En ocasiones se une al Ureaplasma urealiticum como causa de pielonefritis estériles en enfermedad inflamatoria urinaria del tracto urinario superior.
Es la versión masculina de las vaginitis no específicas de la mujer. Usualmente se presenta en infecciones simultáneas con Ureaplasma urealyticum y con Cándida albicans.
TRATAMIENTO
El tratamiento de elección es Metronidazol 500mg vía oral, cada 12 horas por 7 días
o Gel vaginal de Metronidazol (1 aplicador intravaginal) 1 por día por 5 días (evitar en el primer trimestre del embarazo).
Tratamientos alternativos
Clindamicina 300 mg, via oral, cada 12 horas por 7 días
o Clindamicina crema vaginal al 2%, 5 g intravaginalmente por 7 días
ú óvulos de clindamicina 100 mg al acostarse por 3 días.
INFECCION GONOCOCCICA GENITOURINARIA
Infección bacteriana de transmisión sexual o perinatal, causada por Neisseria gonorrhoeae la cual origina uretritis, proctitis, epididimitis, prostatitis, cervicitis, bartolinitis, enfermedad pelviana inflamatoria, salpingitis, endometritis y faringitis. Además vulvovaginitis en la población infantil y conjuntivitis en el recién nacido.
Es causante además del síndrome de artritis-dermatitis cuando se produce bacteriemia, llegando a producir inclusive endocarditis o meningitis, perihepatitis y síndrome de infección amniotica neonatal (C.E.T).
En los últimos 20 años ha habido una disminución de su incidencia en paises industrializados. La incidencia en Estados Unidos de Norteamérica ha bajado de 468 casos por cada 100.000 personas en el año 1975 a 122.5 por cada 100.000 personas en 1997. La incidencia es sustancialmente más baja en la mayoría de los países Europeos y ha sido virtualmente eliminada en Suecia. La incidencia más alta de gonorrea y de sus complicaciones se ha observado en los países en vías de desarrollo, por ejemplo en kenia en 1987, 10% de todos los nacidos en Kenia (población de 24 millones) estaban afectados con I.T.S, con 50.000 casos de oftalmía gonocócica neonatorum (4% de todos los nacidos vivos). La prevalencia de gonorrea en grupos de mujeres embarazadas no preseleccionadas ha sido estimada en 10% en África, 5% en Latinoamérica y 4% en Asia.
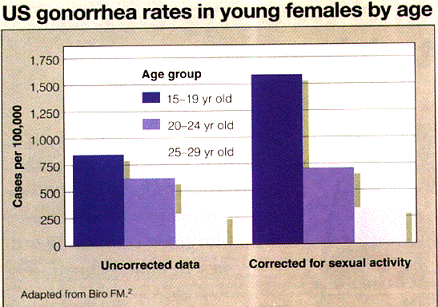
Biro FM, Rosenthal SL, Stanberry LR.
Knowledge of gonorrhea in adolescent females with a history of STD.
Clinical Pediatrics, 33, 601-605,1994
Biro, FM, Rosenthal SL, Kiniyalocts M.
Gonococcal and chlamydial genitourinary infections in symptomatic and asymptomatic adolescent girls.
Clinical Pediatrics, 34, 419-423,1995
Biro FM.
New Developments in Diagnosis and Management of Adolescents with Sexually Transmitted Disease. Curr Opin Obstet Gynecol 11(5):451-455,1999
Cómo vemos en la gráfica vemos a la derecha en las cifras corregidas y rekacionadas a la actividad sexual como el grupo de 15 a 19 años es el que alcanza la mayor incidencia con más de 1.500 casos por 100.000 habitantes, lo cual refuerza lo que hasta ahora se ha venido comentando de los factores de riesgo en éste grupo etario (promiscuidad, inmadurez, falta de proteccion con preservativo, uso de bebidas alcoholicas y drogas, entre otras).
Aunque la gonorrea puede verse en cualquier zona geográfica y en todas las clases sociales, no presenta una distribución uniforme en la población ya que tiene una mayor incidencia en: zonas urbanas importantes, poblaciones con niveles inferiores de educación, personas de nivel socioeconómico bajo, con edad comprendida entre 15 y 29 años, solteros y con parejas sexuales múltiples.
El 90% de las infecciones por gonorrea se presentan entre los 15 y los 34 años, pero el riesgo más elevado ocurre en mujeres sexualmente activas con edades entre 15 y 19 años. Más casos son reportados en hombres que en mujeres, lo cual refleja la facilidad del diagnóstico en hombres. Los varones tienen 20% de riesgo de contagio por episodio de relación sexual y se eleva a 60-80% después de cuatro o más exposiciones si tienen relaciones con mujeres con gonococcia endocervical, en cambio en la mujer es del 50-70% por contacto, con poca evidencia del incremento de riesgo al aumentar el número de exposiciones sexuales. Riesgo de transmisión por relaciones sexuales rectales no ha sido cuantificado, pero parece ser relativamente eficiente. Transmisión aparentemente ocurre menos fácilmente por fellatio, especialmente desde la orofarínge a la uretra. Por cunilingus es muy rara.
Cuando tengamos uretritis persistentes o recaídas sintomáticas en pacientes tratados adecuadamente deberemos descartar infecciones coexistentes con Chlamydia trachomatis, Trichomonas vaginalis, Gardnerella vaginalis y Mycoplasma hominis.
En el varón la uretritis es usualmente sintomática lo que se traducirá en búsqueda de atención médica inmediata. En la mujer en cambio, usualmente es asintomática como lo sucedido con la Chlamidia trachomatis y por lo general se manifiesta tardíamente y a través de una enfermedad inflamatoria pélvica (E.I.P) con todas sus consecuencias.
No olvidemos que las I.T.S que producen uretritis en el hombre y en la mujer son Neisseria gonorrhoeae, Chlamydia trachomatis, Ureaplasma urealyticum, Mycoplasma hominis, Trichomonas vaginalis y en ocasiones por Candidas sp.
Sin embargo hemos tenido pacientes con infección por Gardnerella vaginalis quienes en los estudios de pesquisa microbiologica del aparato genital masculino han tenido presencia de Gardnerella vaginalis en todas las fracciones de la muestra del Test de Meares-Stamey o de la pesquisa microbiologica del aparato genitourinario masculino (Carmona) (VB1-VB2-EPS-VB3), que significan sucesivamente, primera muestra de orina, segunda muestra de orina, liquido prostatico obtenido posterior a masaje prostático y ultima muestra de orina, asociado a síntomas de uretritis por lo cual decimos que la asociación de cualquier gérmen de transmision sexual con sintomas urinarios bajos irritativos pueden originar uretritis y por lo tanto estar dentro de las infecciones de transmision sexual
MANIFESTACIONES CLÍNICAS DE LA INFECCION por Neisseria gonorrhoeae
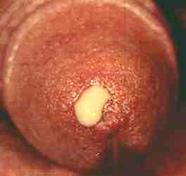
Secreción purulenta usualmente abundante en la uretritis gonococcicas
En hombres: Uretritis aguda es la principal manifestación de gonorrea en el hombre. La infección gonococcica ocasiona disuria, secreción purulenta uretral en cantidades moderadas o intensas (inicialmente puede ser escasa y mucoide pudiendola confundir con uretritis no gonocóccicas, pero en uno o dos días se torna francamente purulenta) sin frecuencia o urgencia miccional. El período de incubación es de 2 a 5 días, pero puede tener un rango de 1 a 10 días o mayor. El hombre podría tener molestias peneanas como edema peneal, linfangitis peneana y absceso periuretral; otras como prostatitis aguda, vesiculitis seminal e infecciones de las glándulas de Cowper y Tyson además de molestias inguinales si tiene tiempo con la evolución del cuadro son complicaciones menos frecuentes hoy en día. Puede ser asintomática en hombres (aun cuando es mucho más comun en mujeres).
Epididimitis aguda es la complicación más común de gonorrea uretral. Más del 35% tendrán infección coincidente con Chlamydia trachomatis. En homosexuales habrá una incidencia de faringitis por gonococos en un 40% de los casos y tendrán proctitis por gonococo en un 25% de los casos. Las complicaciones que pudieran tener los hombres con uretritis gonococccica son epididimitis, orquitis, prostatitis. Hoy en dia ya no se vé con tanta frecuencia la complicacion mas devastadora de la Gonorrea de los siglos XVIII, XIX, y XX como era la estenosis uretral.
En mujeres: el sitio principal de infección es el endocervix, también es frecuentemente recuperada de la uretra o recto, y ocasionalmente de las glándulas periuretrales (de Skene) y de los ductos de las glándulas de bartholino. Cervicitis mucopurulenta es característica muy frecuentemente asintomática (secreción purulenta puede algunas veces ser expresada desde la uretra o de los ductos de las glándulas de Bartholino), con leucorrea, disuria y sangramiento postcoital e intermenstrual usualmente sin frecuencia ni urgencia miccional, también enfermedad inflamatoria pélvica (E.I.P), endometritis, salpingitis, peritonitis, disuria, dolores abdominales, postración y astenia generalizada. Los síntomas pueden desaparecer en pocas semanas.
El curso natural de la gonorrea es menos entendido en mujeres que en hombres, en parte debido a la frecuencia de coinfección con otros patógenos como C. trachomatis y Trichomonas vaginalis.
Dicker y colaboradores publicaron un trabajo de investigación “Gonorrhea prevalence and coinfection with Chlamydia trachomatis in women in the United States, 2000” Sex Transm Dis; 30(5):472-6, May 2003, donde señalan la prevalencia de la gonorrea y la coinfección con Chlamydia trachomatis en mujeres de 15 a 24 años. La positividad a gonorrea fue más alta entre mujeres de 15 a 19 años (46%) y casi la mitad de las mujeres de dicho rango etario tenían también infección por Chlamydia trachomatis.
Gonorrea anorectal
Por encima del 40% de las mujeres con gonorrea no complicada y una proporción similar de hombres infectados que tienen sexo con hombres tienen cultivos rectales positivos para N. gonorrhoeae. El recto es el único sitio infectado en cerca del 40% de los hombres que tienen sexo con hombres y en 5% o menos de mujeres con gonorrea.
La mayoría de las personas con cultivos rectales positivos son asintomáticas, pero algunos pacientes tienen proctitis aguda manifestada por prurito anal, tenesmo, secreción purulenta o sangrado rectal. Anoscopia algunas veces revela exudado mucopurulento y cambios inflamatorios en la mucosa rectal, pero infección por C. trachomatis, virus del herpes simplex u otros patógenos transmitidos sexualmente pueden también producir estos cambios.
Gonorrea Faríngea
El principal factor de riesgo para el desarrollo de infección gonoccócica faríngea es la exposición sexual orogenital. Adquirida más eficientemente por fellatio que por cunilingus. Infección faríngea se puede encontrar en 10 a 20% de mujeres heterosexuales con gonorrea y en 10 a 25% de hombres infectados que tienen sexo con hombres, pero está sólo presente en 3 a 7% de hombres heterosexuales con gonorrea. Gonorrea infrecuentemente causa faringitis o linfadenitis cervical; la mayoría de las infecciones faríngeas son asintomáticas.
Otras manifestaciones locales de gonorrea
Infección ocular en adultos usualmente resulta de autoinoculación de la conjuntiva en una persona con gonorrea genital. Conjuntivitis gonocóccica es usualmente severa, con patente exudado purulento, ulceración corneal puede aparecer rápidamente en ausencia de terapia antibiótica inmediáta. Sin embargo, algunas infecciones son leves, quizás en relación a cepas específicas de N. gonorrhoeae. Ha sido aislada en casos de gingivitis aguda, ulceraciones orales inexplicables, infección cutánea (inoculación) primaria y abscesos intraorales.
DIAGNÓSTICO
El diagnóstico requiere de la identificación de N. gonorrhoeae en el sitio infectado. Es el aislamiento a través del cultivo la técnica diagnóstica estandar y siempre deberá realizarse. Examen médico, análisis de laboratorio de las secreciones uretrales, vaginales, orofaringeas y/o secreciones anales deben ser desarrollados.
Un diagnóstico preliminar inmediato de gonorrea puede hacerse durante el examen físico. Se toma una muestra del exudado uretral y se examina bajo el microscopio, con ayuda de una tinción de Gram. Neisseria gonorrhoeae aparece en rojo (Gram negativos) y en esferas agrupadas de dos en dos (diplococos), dentro de las células de la muestra.
La visualización de diplococos Gram negativos en asociación con neutrófilos, será suficiente para una presunción diagnóstica de gonorrea. Para hombres con uretritis sintomática, la tinción de Gram es suficientemente sensible y específica, por lo cual el cultivo podría ser opcional, sobre todo si no se requiere aislamiento del organismo para evaluación de la susceptibilidad .
Cultivo de secreción uretral con un medio selectivo como el Thayer-Martin, tiene una sensibilidad de 95% o más para muestras uretrales de hombres con uretritis sintomática y de 80 a 90% para infección endocervical en la mujer. Las colonias gonocóccicas características aparecen en el medio agar después de 24 a 48 horas de incubación
Detección de ácidos nucleicos por métodos de hibridación o amplificación son tanto sensibles como específicos y son actualmente ampliamente usados. Amplificación del D.N.A por reacción de cadena de la polimerasa (P.C.R) o reacción de la cadena ligasa (L.C.R) ofrecen sensibilidad y especificidad comparables o aun superiores a los cultivos, la especificidad de los test de hibridación y amplificación (LCR) se ha estimado en un 99 y 99.8% respectivamente, aunque experiencia clínica con ellos no es muy grande. La gran ventaja de los test basados en amplificación o hibridación para N. gonorrhoeae es su sensibilidad, la cual es al menos igual a la sensibilidad del cultivo, la especificidad es de al menos 99%, y en el caso de L.C.R, su utilidad con orina fresca recién emitida o hisopos auto administrados en el introito vaginal, son iguales a muestras cervicales y uretrales para detectar N. gonorrhoeae en personas asintomaticas. El mayor problema de éstas pruebas es el costo elevado que poseen, que no las hace de utilidad rutinaria y masiva.
La Prueba de Inmunofluorescencia directa tiene una sensibilidad del 84% y especificidad del 100%.
PREVENCION
Los comportamientos de sexo seguro pueden reducir el riesgo. La relación sexual con una única persona libre de cualquier I.T.S es, actualmente, la medida preventiva más aceptable.
El uso de preservativo en ambos sexos disminuye notablemente la probabilidad de contagiarse una I.T.S siempre que se emplee adecuadamente, sobre todo gonorrea, infecciones por clamidias, virus de inmunodeficiencia humana y otras infecciones trasmitidas de y hacia las superficies mucosas. Menos protección es provista contra infecciones trasmitidas de piel a piel, como sífilis y herpes genital. Debe usarse siempre que se practique actividad sexual.
El tratamiento de los dos componentes de la pareja es esencial para prevenir la reinfección, y es una de las razones por las que esta enfermedad es de declaración obligatoria. La gonorrea es una enfermedad relativamente fácil de curar y erradicar, pues el germen causante sólo se encuentra sobre las mucosas de los humanos. Cuando la gonorrea se trata inmediatamente desde el inicio, el resultado es bueno: no hay cicatrices permanentes en la uretra ni diseminación de la infección a otras partes del cuerpo.
La gonorrea no tratada puede diseminarse a otras partes del cuerpo, ocasionando varias complicaciones: absceso periuretral, faringitis gonocócica, artritis gonocócica, conjuntivitis gonocócica, infección o inflamación del sistema reproductivo del hombre: epididimitis, epididimo-orquitis, prostatitis, vesiculitis seminal, cowperitis. Puede causar enfermedad inflamatoria pélvica en las mujeres, la que puede causar embarazos ectópicos e infertilidad.
Complicaciones DE LA INFECCION GONOCOCCICA
El alcance de la infección puede ser en el hombre hacia próstata y hacia vías seminales como los anexos epididimarios, ocasionando epididimitis, deferento-epididimitis, epididimo-orquitis y prostatitis crónicas;
En la mujer podriamos tener:
Enfermedad Inflamatoria Pélvica (E.I.P), infección genital ascendente se estima ocurre en un 10 a 20% de las mujeres con gonorrea y se manifiesta por varias combinaciones de endometritis, salpingitis, absceso tubo ovárico, peritonitis pélvica, y otras complicaiones locales. Las manifestaciones agudas y las secuelas a largo plazo de una E.I.P son unas de las principales razones para prevenir I.T.S en general y gonorrea e infección por clamidia en particular.
Perihepatitis: Perihepatitis aguda (Síndrome de Fitz-Hugh-Curtis) ocurre primariamente por extensión directa de N. Gonorrhoeae o C. tracomatis desde las trompas de falopio a la cápsula hepática y el peritoneo que lo recubre. Algunos casos pueden resultar de extensión linfángitica o diseminación bacteriemica, lo cual quizás explique casos raros de aparente perihepatitis en hombres. Perihepatitis resulta en dolor abdominal, hígado doloroso, y signos de irritación peritoneal en el cuadrante superior derecho. La mayoría de los casos se presentan con signos patentes de E.I.P, pero muchas mujeres presentan muy pocos síntomas y signos. Si se realiza laparoscopia, adherencias en “cuerda de violin” pueden verse entre la cápsula hepática y el peritoneo parietal.
Durante el embarazo, puede causar aborto espontáneo, parto prematuro, ruptura prematura de membranas o mortinato; pero se desconoce si la infección gonocóccica es responsable directamente de estas consecuencias o es meramente un marcador de alto riesgo para otros mecanismos patogénicos. Las manifestaciones clínicas de gonorrea son iguales en la mujer embaraza, excepto que la EIP y Perihepatitis son infrecuentes después del primer trimestre, cuando el producto de la concepción obstruye completamente la cavidad abdominal.
Infección gonocóccica diseminada (I.G.D): Es resultado de bacteriemia gonocóccica y se dice que ocurre en 0.5 a 3% de los pacientes infectados. Artritis séptica y un síndrome característico de poliartritis migratoria (primariamente involucra tobillos, codos y articulaciones más distales, con signos objetivos de artritis y tenosinovitis de dos o más articulaciones) y dermatitis (discretas pápulas y pústulas, frecuentemente con contenido hemorrágico, usualmente en número de 5 a 40 predominantemente en extremidades) son las manifestaciones prominentes de infección gonocóccica diseminada. I.G.D es una causa frecuente de artritis infecciosa en adultos jóvenes.
Otras complicaciones infrecuentes de I.G.D incluyen meningitis, osteomielitis, sépsis acompañada por el síndrome de Waterhouse-Friderichsen y síndrome de distres respiratorio del adulto. Endocarditis Infecciosa, la cual usualmente afecta la válvula aórtica, es una infrecuente, pero seria manifestación que ocurre en un estimado de 1 a 2% de pacientes con I.G.D.
Madres infectadas pueden transmitir N. gonorrhoeae al recién nacido in útero, durante el parto o en el período posparto. En el recién nacido podríamos ver la oftalmía neonatorum como la manifestación más común clínicamente reconocida, la cual fue en una época la más frecuente causa de ceguera en U.S.A y sigue siendo vista en países en vías de desarrollo. La profilaxis en estos casos es solución acuosa al 1% de nitrato de plata en la conjuntiva inmediátamente después del nacimiento. Aplicación tópica de unguentos de eritromicina o tetraciclinas es probablemente menos efectiva.
En ambos sexos podriamos ver conjuntivitis por inoculación a través de manos contaminadas.
TRATAMIENTO DE LA GONORREA
Para evitar secundarismos inflamatorios en las vias seminales con las complicaciones por todos conocidas (infertilidad, prostatovesiculitis, anexitis cronica, dolor cronico pelviano), se deberá comenzar el tratamiento tan pronto como se pueda.
TRATAMIENTO DE ELECCION
Ceftriaxona 1g Intramuscular o endovenoso en dosis única + lavado con solución salina por una vez.
TRATAMIENTO ALTERNATIVO
CEFIXIME 400 mg VO, ó
CIPROXINA 500 mg VO ó
OFLOXACINA 400 mg VO, ò
AZITROMICINA 1 gr VO dosis única,ò
DOXICICLINA 100 mg VO BID por 7 días
INFECCIÓN GONOCÓCCICA DISEMINADA
Tratamientro de elección
Ceftriaxona 1gr IV cada 24 horas
ó
Cefotaxime 1g cada 8 horas
ó
ceftizoxima 1g cada 8 horas IV.
Tratamiento alternativo
Espectinomicina 2g IM cada 12 horas
ó
Ciprofloxacina 400mg IV cada 12 horas,
ó
Ofloxacina 400mg IV cada 12 horas,
ó
Levofloxacina 250mg IV cada 24 horas
Continuar esquema IV o IM hasta 24 horas después que desaparezcan los síntomas, se pueden dar de alta a pacientes confiables posterior a la resolución de síntomas y continuar hasta completar 7 días con:
Cefixima 400 mg VO cada 12 horas
ó
Ciproxina 500 mg VO cada 12 horas
ó
Ofloxacina 400 mg VO cada 12 horas
ó
Levofloxacina 500 mg VO cada 24 horas.
Se debe dar tratamiento presuntivo para C. Trachomatis concomitantemente.
ENDOCARDITIS
Ceftriaxona 1-2 g IV cada 12 horas por 4 semanas.
FARINGITIS
Tratamiento de elección: Ceftriaxone 125mg IM dosis única.
Tratamiento alternativo: Ciprofloxacina 500mg VO dosis única.
URETRITIS, CERVICITIS Y PROCTITIS (sin complicaciones)
Ceftriaxone 125 mg IM dosis única
ó
Cefixima 400 mg VO dosis única
ó
Ciprofloxacina 500 mg VO dosis única
ó
Ofloxacina 400 mg VO dosis única
ó
Levofloxacina 250mg VO dosis única
más
Azitromicina 1 gr VO dosis única
ó
Doxiciclina 100 mg VO cada 12 horas por 7 días
Cuando el paciente con uretritis ha sido tratado deberemos advertirle que ante cualquier persistencia o recrudescencia de los sintomas deberá volver a la consulta para optar por tratamientos alternativos. Si el paciente recurre en su sintomatologia uretral, no ha cumplido el tratamiento establecido, o ha tenido relaciones íntimas con una pareja enferma y no tratada, será menester en primer lugar repetir el esquema inicial. Otra posibilidad es que los síntomas urinarios bajos estén presentes por secundarismos inflamatorios prostáticos, producto de una infección uretral gonococcica inicial mal tratada o resistente al tratamiento inicial, con lo cual se deberán hacer las pruebas de los cuatro vasos (Test de Meares-Stamey: VB1,VB2,EPS,VB3) o la prueba de los dos vasos (VB1 y VB3 ó VB3 y EPS) para diagnosticar prostatitis por Neisseria gonorrhoeae.
Entre las recomendaciones está el evitar la congestión uretral que ocasiona la relación sexual por lo cual debemos recomendar abstenerse de tener sexo por 7 a 14 dias y posteriormente hacerlo con la protección del preservativo.
Deberemos recomendar evitar irritantes alimentarios como picantes, bebidas alcoholicas y comidas muy sazonadas y encurtidos. Es importante disminuir alimentos o bebidas que alcalinicen la orina y se convierta en un efecto “mantenedor” de las condiciones del pH que favorezcan la infección.
Todos los contactos del paciente enfermo durante los ultimos 60 días antes de la aparición de los síntomas deberán ser evaluadas(os), ya que estaríamos favoreciendo un diagnóstico precoz que evite ulteriomente las complicaciones.
Debido a que la Chlamydia trachomatis coexiste usualmente con la infección gonococcica deberemos considerar ambos objetivos en nuestra terapeutica.
Es importante hacer una consulta de seguimiento a los 7 días después del tratamiento y hacer nuevos cultivos para confirmar la cura de la infección. Es imprescindible saber que los test de P.C.R y L.C.R permanecerán positivos despues del tratamiento y no deberán hacerse en las siguientes 3 a 4 semanas del comienzo del tratamiento.
Si no se negativizan las pruebas luego del tratamiento, pensar en fracaso del tratamiento o reinfección. Todas las parejas (contactos) dentro de los ultimos 2 meses deberán ser evaluadas, y de tener examenes positivos deberán también ser tratados. Inclusive la última pareja deberá ser tratada aun cuando no tenga positividad en los examenes de laboratorio o no tenga sintomatología o signología de la enfermedad
GRANULOMA INGUINAL (DONOVANOSIS)
Es una enfermedad ulcerativa, progresiva, crónica, uaualmente de la región genital, causada por una bacteria gram negativa encapsulada Calymmatobacterium granulomatis. La infección ha sido conocida por otros nombres: granuloma inguinal tropicum, granuloma pudenda, granuloma venéreo y más recientemente granuloma inguinal.
Infección de transmisión sexual, que podría coexistir con otros tipos de I.T.S, que comienza despúes de 1 semana a 4 meses del momento del contagio, presentandose en paises de clima tropical y subtropical y en paises en vias de desarrollo, siendo dificil encontrarla en paises desarrollados con menos de 100 casos por año.
Se conoce como principal causa de ulceración genital en el sudeste de la India, Papua Nueva Guinea, El Caribe y partes de Sur América (particularmente Brazil) y ha sido certificada en Zambia, Zimbabwe en la región Kwa-Zulu-Natal del sur de África, en el Sudeste de Asia y entre los aborígenes en Australia. Casos de donovanosis pueden encontrarse en centros remotos de las regiones endémicas como resultado de inmigración. Aunque generalmente se asume que es trasmitida sexualmente, la posibilidad que la enfermedad sea trasmitida no sexualmente permanece controversial.
Goldberg postuló que el organismo causante de esta enfermedad es un comensal del tracto gastrointestinal y que la vagina puede infectarse por autoinoculación. Lesiones extragenitales y lesiones en niños jóvenes indican modos alternativos de trasmisión, sin embargo, la edad de distribución de la enfermedad en áreas endémicas, la frecuente coexistencia con otras enfermedades de trasmisión sexual, y el hallazgo que el área genital es el más frecuente sitio anatómico de Donovanosis indican que es primariamente una infección trasmitida sexualmente, aunque de baja infectividad.
Más frecuente en el hombre, que en mujeres; afecta usualmente a personas de extracción socieconomica baja, a niños de 1 a 4 años, pero predominando en adultos entre 20 a 40 años. La enfermedad no confiere inmunidad a los pacientes afectados.
Enfermedad bacteriana crónica y progresivamente destructiva de la piel y las membranas mucosas de los genitales externos y la región inguinal, anal, pero de muy baja transmisibilidad (C.E.T-Control enfermedades transmisibles 17a edición 2000)
CLINICA
Comienza por un pequeño nódulo indurado o por una papula no dolorosa que ocurre después de un período de incubación que abarca entre 8 a 80 días. La lesión pronto se ulcera para formar una úlcera granulomatosa, exhuberante, como “carne fresca”, con bordes enrollados y con una característica superficie como satinada que sangra fácilmente al contacto. Múltiples lesiones pueden coalescer y forman grandes úlceras, y nuevas lesiones pueden también formarse como resultado de autoinoculación. Característicamente aún grandes úlceras son indoloras a menos que esten secundariamente infectadas. La enfermedad se disemina subcutáneamente muy lentamente y puede tornarse progresivamente más destructiva. Curación espontánea se acompaña por formación de cicatriz, la cual puede producir una gruesa deformación. Linfedema con consecuente elefantiasis de los genitales externos puede ocurrir en los casos severos como resultado del bloqueo de los linfáticos por cicatrices tipo queloides.
En el hombre, los sitios más comunes de infección son el prepucio, el surco coronal y el cuerpo del pene.
En la mujer, los labios y el introito son los lugares más comunmente involucredos, pero lesiones de la pared vaginal y del cérvix pueden ser una causa frecuente de sangrado vaginal. Donovanosis es comunmente diagnósticado durante el embarazo por lo cual se ha postulado que este causa exacerbación de la enfermedad, sin embargo esto puede ser un reflejo de la naturaleza asintomática de la infección cervical y su detección durante la evaluación rutinaria durante el embarazo. Diseminación subcutánea de granulomas hacia la región inguinal puede resultar en la formación de tumefacciones inguinales (pseudo bubones), los cuales no son una verdadera adenitis.
Lesiones rectales han sido encontradas estar asociadas con relaciones sexuales anales entre hombres que tienen sexo con hombres, mientras que lesiones peneanas son frecuentemente detectadas entre sus parejas sexuales. Enfermedad sistémica es rara pero es más frecuente en mujeres con lesiones primarias del cérvix.
Diseminación hematógena de la infección para formar granulomas pélvicos e involucrar huesos y articulaciones ha sido documentado, junto con casos raros de linfadenitis posiblemente asociados con diseminación linfática. Sintomas constitucionales están conspicuamente ausentes, excepto en aquellos casos donde exista coinfección con otras enfermedades trasmitidas sexualmente, donde es evidente una infección bacteriana secundaria, o donde extensa diseminación ha ocurrido.
El modo de transmisión es por contacto directo con las lesiones durante las relaciones íntimas-sexuales o por autoinoculación.
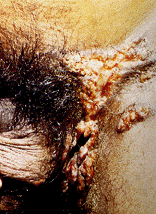
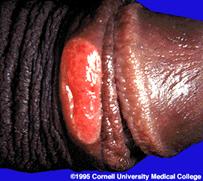
Fotos de Donovanosis extraidas de internet
Las lesiones se sitúan usualmente en zonas cálidas y húmedas, como el área de pliegues de los muslos, zona perianal, escroto y zona de labios y vulva. Las zonas genitales se afectan en más del 85% de las veces seguido por la región inguinal en un 5 a 10% de las veces, la región anal en 5 a 10% de los casos, y otras zonas en 1 a 5 %.
DIAGNOSTICO
La mayoría de las veces los casos de Donovanosis son diagnósticados, por las características clínicas de las manifestaciones, sin embargo la confirmación del diagnóstico lo tendremos con la examinación histológica de muestras tomadas por biópsia de los bordes de las lesiones activas, raspados de los bordes de las lesiones o de un triturado hecho de tejido granulomatoso obtenido con un escalpelo delgado. Tinción de Giemsa o tinciones de plata pueden proveer un diagnóstico inmediáto y definitivo.
La demostración de los cuerpos de Donovan intracelulares típicos en muestras teñidas tomadas de las lesiones ha permanecido como el “gold standard” para el diagnóstico de Donovanosis. Cuerpos de Donovan también han sido detectados muestras de papanicolao obtenidas de mujeres con lesiones cervicales. El cultivo de la bacteria Calymatobacterium granulomatis (Donovania granulomatis) en monocitos y células Hep-2 podría proveer un test diagnóstico de rutina para donovanosis basado en el cultivo.
TRATAMIENTO
El enfoque terapeutico debe ser de por lo menos 3 semanas, ya que las úlceras son lentas en su mejoría (granulación y reepitelización).
Doxicilina 100 mgs via oral dos veces al día por 3 ó 4 semanas
o
Trimetroprim/Sulfametoxazol 160/800 mgs dos veces al dia por 21 días (3 semanas).
Tratamientos alternativos
Ciprofloxacina 750 mgs vía oral cada 12 horas por 3 semanas,
o
Eritromicina base 500 mgs 4 veces al dia por 3 semanas
o
Azitromicina 1 gramo via oral una vez por semana por 3 semanas.
Si la paciente está embarazada no podrá recibir sulfas, doxicilina ni tampoco fluorquinolonas y deberán administrarsele eritromicina con aminoglucósidos parenterales (amikacina, netromicina, gentamicina).
La respuesta clínica habitualmente se observa en 1 semana, debe tomar tratamiento hasta que curen todas las lesiones, esto puede tomar hasta 4 semanas. Recaídas tardías (luego de 6 a 18 meses) son frecuentes. Las medidas de prevención son las usuales para todo tipo de infección de transmision sexual.
HEPATITIS B
La transmisión sexual del virus Hepatitis B en los últimos 10 años, es responsable del 30 a 60% de los 250 mil nuevos casos de V.H.B cada año. Ocasiona 6.000 muertes cada año por cirrosis hepática y carcinoma hepatocelular.
Un 10% de los adolescentes que tienen infección por el V.H.B, agudo lo han adquirido en una relacion sexual con un portador crónico o como resultado de multiples parejas sexuales.
Cada año unos 200.000 norteamericanos se contagian con el V.H.B por no vacunarse. En los Estados Unidos de Norteamerica existen en la actualidad aprox. 750.000 personas que se han infectado con V.H.B por transmisión sexual.
Aunque el 95 % de los adultos con V.H.B se recuperan completamente, el virus puede ocasionar daños hepáticos importantes, transformarse en una infección crónica y causar la muerte. El 90 % de los niños nacidos de mujeres con V.H.B tendrán el virus si no reciben tratamiento inmediáto. Las mujeres embarazadas expuestas al V.H.B se deben hacer pruebas de laboratorio para tomar las precauciones debidas con sus niños.
La clinica que acompaña a éstos pacientes la constituye astenia generalizada, cefalea, fiebre, procesos pruriginosos, anorexia, nauseas, vómitos, molestias abdominales sobre todo del cuadrante superior derecho, orinas colúricas, heces pálidas, piel y conjuntivas amarillentas. En ocasiones la hepatitis podría cursar asintomática o solamente presentar un cuadro tipo Influenza.
El modo de trasmisión del V.H.B es por juegos y contacto sexual, coito vaginal, sexo anal y/u oral, a través del semen, saliva, sangre, secreciones cervicales y vaginales, también por vía percutánea a través de una punción accidental por una jeringa contaminada durante procedimientos médicos o quirúrgicos, o en pacientes con drogadiccion endovenosa. Otras formas descritas son trasmisión vertical, pacientes en hemodiálisis y transplantados de órgano sólido.
Las hepatitis A y B son muy contagiosas. Sin embargo, el V.H.A es contagioso por muy poco tiempo. En la mayoría de los casos, la infección se cura dentro de cuatro a ocho semanas.
La protección más importante es a través de la inmunización contra hepatitis B, la cual debe recibir todo niño en su esquema básico de vacunación. Debe vacunarse a todo adolescente, o adulto jóven, sexualmente activo que no esté inmunizado. Sexo seguro con preservativos ofrecen alguna protección contra el V.H.B durante el coito vaginal, anal u oral.
HERPES SIMPLE GENITAL
El virus de herpes Simple ha sido aislado de casi todos los sitios mucocutáneos o viscerales. Las manifestaciones clínicas y el curso de la infección por virus de Herpes Simple (V.H.S) dependerán del sitio anatómico involucrado, la edad y el status inmune del huésped, y el tipo antigénico del virus.
Los episodios primarios de enfermedad por el V.H.S, especialmente infecciones primarias, se acompañan frecuentemente de signos y síntomas sistémicos, involucrando tanto mucosas como sitios fuera de las mucosas, y teniendo una mayor duración de síntomas, una mayor duración de aislamiento del virus de las lesiones y una tasa más alta de complicaciones, que los episodios recurrentes de la enfermedad.
Es una infección viral de transmisión sexual, recurrente (65%) y crónica con parejas usualmente asintomáticas o de mínima sintomatología, quienes se convierten en diseminadores intermitentes de partículas virales infectantes en la mucosa genital. Producida por los serotipos virales H.S.V-1 y H.S.V-2, caracterizada por una lesión ulcerosa primaria que puede tener episodios frecuentes de recurrencia clínico-sintomática, siendo los sitios más frecuentes en los hombres el glande, prepucio, ano y recto, ésta última entre la población homosexual y en las mujeres cuello uterino, vulva, periné, miembros inferiores y glúteos.
Sabemos hoy en día que la mayoría de los casos herpéticos recurrentes son producidos por el H.S.V-2. Lo que resulta impactante es que un porcentaje altísimo de pacientes infectados con H.S.V-2 no han sido diagnósticados por ningún medio y al no estar concientes que tienen la infección, y al estar asintomáticos diseminan y transmiten el virus de manera intermitente sobre el area genital.
El herpes genital es ocasionado por dos virus que pertenecen al grupo herpes virus hominus, conocidos, respectivamente, como herpes simple tipo 1 y como herpes simple tipo 2. El H.V.S-1 es responsable, aproximadamente, del 5 al 10% de los herpes genitales.
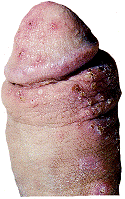
Lesiones iniciales en pene de infección aguda por herpes virus
Ambos virus son transmitidos por contacto sexual. Es normal que ocurra un cruce de infecciones de tipo 1 y 2 durante el contacto sexual orogenital. La infección inicial de herpes oral ocurre normalmente en la niñez y no está clasificada como una enfermedad de transmisión sexual. El 80% de la población adulta es candidata a portar el HVS-1 y puede haberlo adquirido de una forma no sexual.
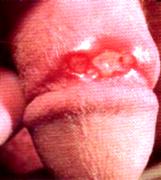
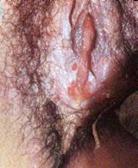
Lesiones ulcerosas herpeticas en surco balanoprepucial y en vagina
La incidencia total de herpes genital está estimada en 1 de cada 1000 personas. La infección inicial de HVS-1 o HVS-2 está caracterizada por signos y síntomas sistémicos-generalizados así como por signos y síntomas locales, en el sitio de la infección.
EPIDEMIOLOGIA
En Norteamérica aproximadamente 56 millones, es decir mas de 1 por cada cinco americanos están infectados con I.T.S virales no S.I.D.A, y 31 millones tienen Herpes simple genital. Cada año 12 millones de nuevas infecciones de I.. se presentan en Norteamérica, 500.000 de ellas son casos nuevos de V.H.S.
Sabemos que del 50 al 90% de adultos tienen anticuerpos circulantes contra el H.S.V-1. En Norteamérica el anticuerpo contra el V.H.S-2 se consigue en un 20 a 30% de los adultos. La prevalencia es mayor en grupos socioeconómicos pobres y en personas con promiscuidad sexual.
Los estudios de la National Health and Nutrition de Norteamérica (NHANES-III) demuestran que una cuarta parte de la población norteamericana está infectada por HVS-2 y en determinados grupos étnicos la prevalencia es mayor. La prevalencia por edad-específica se ha incrementado un 30% en los últimos 20 años.
En Venezuela fueron diagnósticados 60.000 habitantes con infección genital por Virus de Herpes simple tipo 2. Debe investigarse a fondo cuantos paciente s podrían quedar sin diagnostico y por ende ser un peligro de propagación de la enfermedad.
La prevalencia en poblaciones de alto riesgo es más del 60%. El período de incubación es de 1 a 30 días, pero lo típico es de 3 a 5 días. Más del 30% de las primoinfecciones herpéticas serán causadas por el serotipo HSV-1 y las recurrencias por el HSV-2.
La prevalencia de I.T.S por Herpes simple genital en el continente americano se encuentra en un porcentaje cercano al 45%. La población venezolana en edad sexualmente activa se estima en 15.1 millones de habitantes. El modo de transmision en el H.S.V-2 es por contacto intimo-sexual. Por contacto oro-genital, oro-anal, anal-genital. El período de transmisibilidad es de 2 a 7 semanas. Despues de infecciones primarias o recurrentes el paciente puede diseminar V.H.S durante años con o sin manifestaciones clínicas.
Hay dos factores que aumentan considerablemente la incidencia de infección herpética por el H.V.S-1, ser de raza blanca y tener sexo oral. Sin embargo, la mayoría de casos de recurrencia en herpes genital son de H.S.V-2. La infección con H.V.S-1 o HVS-2 no da inmunidad a través de anticuerpos. Si tenemos infección con H.V.S-1 no tendremos inmunidad al H.V.S-2 y viceversa.
Los factores de riesgo aumentado para adquirir infección por H.S.V-2 son haber sido sexualmente activo por muchos años o inicio precoz de las relaciones sexuales (antes de los 17 años), múltiples parejas sexuales, haber tenido alguna I.T.S con anterioridad, infección por el virus de la inmunodeficiencia humana o historia de lesiones genitales no diagnósticadas y no definidas. Dentro de los factores de riesgo socioeconómicos tenemos: bajos ingresos y bajo nivel educacional.
Personas entre los 20 y los 30 años están más propensas a tener infección por H.V.S-2, siendo más común en mujeres que en hombres.
Más de 500.000 visitas de consultorio anuales asi como más de 2 millones de récipes farmacéuticos que se producen en Estados Unidos de Norteamérica estuvieron relacionados con infecciones de H.V.S-2 en los años 1990.
Los anticuerpos del H.S.V-2 humano (causante de más del 90% de los casos de infección del herpes genital) se consiguen un alto porcentaje de la población.
MANIFESTACIONES CLINICAS
El primer episodio clinico de un paciente infectado con virus del herpes simple genital está caracterizado por fiebre, cefalea, malestar y mialgias. Dolor, picazón, disuria, secreción vaginal y uretral y linfadenopatía inguinal dolorosa son los síntomas locales predominantes. El hombre tendrá lesiones ulcerativas únicas o múltiples, dolorosas localizadas en prepucio, glande, tronco peneano y zona pubica. Lesiones bilaterales ampliamentes espaciadas de los genitales externos es la característica. Las lesiones pueden estar presentes en variados estados, incluyendo vesículas, pústulas o úlceras eritematosas dolorosas. El cuello uterino y la uretra están involucrados en más del 80% de mujeres con el primer episodio de infección. Podría ser asintomático, pero en la práctica clinica diaria es raro, sobre todo si el paciente no ha tenido contacto antes con el virus. Los primeros episodios de herpes genital en pacientes quienes han tenido infección previa por V.H.S-1 (oral), están asociados con una frecuencia menor de sintomas sistémicos y curación más rápida que en los casos de herpes genital primario.
En las mujeres, la primoinfección herpética puede ser devastadora tanto orgánica como animicamente, ya que todos los signos descritos serán mas acentuados, la paciente podría tener necesidad de permanecer en cama con síndrome febril y afectación de raices nerviosas del área genital, que en ocasiones afecta hasta el caminar, con neuropatías autonómicas sacras que podrían desembocar en episodios de retención aguda de orina. Presentarán localización vaginal y cervical, en introito y labios con intensa signología. En hombres genitales externos, zona periuretral, prepucio y surco balanoprepucial y en zonas perianales.
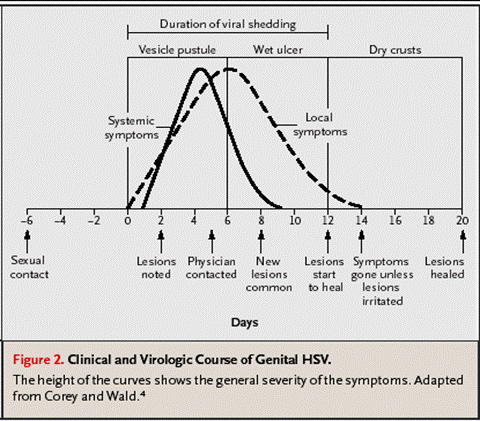
Evolución clínica-virológica del H.S.V. Corey L, Wald A. Genital herpes. In: Holmes KK, Mardh P-A, Sparling PF, et al. Sexually transmitted diseases. 3rd ed. New York: McGraw-Hill eds.
285-312,1999
Antes de la aparición de las vesiculas, el paciente tendrá aumento de sensibilidad en el area genital, sensación urente y dolor en la piel donde aparecerán las lesiones vesiculares-ulcerosas. Habrá eritema con múltiples vesículas, ocasionando úlceras dolorosas con posterior formación de costras que se curan en 7 a 14 días (fase aguda de 3 a 5 días) El riesgo de contagio lo tendrá el hombre por 1 mes aproximadamente. Posteriormente el paciente puede presentar dolor, con sensación pruriginosa en el área genital y perigenital, hasta tres semanas después de la lesión, que puede durar por dos a tres semanas más.
El curso clínico de un primer episodio agudo de herpes genital entre pacientes con infección por V.H.S-1 y V.H.S-2 es muy similar, sin embargo, la tasa de recurrencia de enfermedad genital difiere con el subtipo viral: la tasa de recurrencia anual entre pacientes con el primer episodio de infección por el V.H.S-2 y V.H.S-1 son de 90% y 50% respectivamente. Podría haber un “periodo de latencia" durante un tiempo variable pero por los factores de recurrencia, la infección se podría “reactivar” con todo su cortejo sintomático.
Los episodios recurrentes se precipitan a causa de irritación mecánica (coitos repetidos e irritativos), menstruación, fatiga, exposición al sol, stress, e ingesta alcohólica.
Las infecciones recurrentes en hombres son generalmente más leves y de duración más corta que en las mujeres. La investigación sugiere que el virus puede transmitirse a la pareja incluso cuando la enfermedad parece clínicamente ausente, de modo que una pareja sexual sin lesiones aparentes puede transmitir la enfermedad. V.H.S ha sido aislado de la uretra y de la orina de hombres y mujeres sin lesiones genitales externas. Una secreción mucoide clara y disuria son características de uretritis por V.H.S sintomática. El virus del herpes Simple ha sido aislado de la uretra de 5% de mujeres con el síndrome de disuria-frecuencia. Ocasionalmente, enfermedad del tracto genital por V.H.S se manifiesta por salpingitis y endometritis en mujeres y por prostatitis en hombres.
Ambos V.H.S-1 y V.H.S-2 pueden causar infecciones rectales y perianales sintomáticas o asintomáticas. Proctitis por V.H.S está usualmente asociada con relaciones sexuales rectales, sin embargo, portadores anales subclinicos de V.H.S han sido detectados tanto en hombres heterosexuales como en mujeres quienes no reportan relaciones sexuales rectales. Este fenómeno es debido al establecimiento de latencia en el dermatoma sacral desde una infección genital previa, con subsecuente reactivación en las células epiteliales de la región perianal. Tales reactivaciones son frecuentemente subclinicas. Síntomas de proctitis por V.H.S incluyen dolor anorectal, secreción anorectal, tenesmo y estreñimiento. Sigmoidoscopia revela lesiones ulcerativas de 10 cm de la mucosa rectal. Biopsia rectal muestra ulceración de la mucosa, necrosis, infiltración de la lámina propia por polimorfonucleares y linfocitos y ocasionalmente, células de inclusión intranucleares multinucleadas.
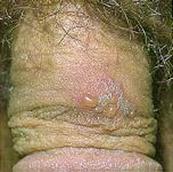
Vesiculas herpeticas en piel de pene
Fomentar las realidades de la infección por Herpes Simple genital a través de Exposiciones, Conferencias, Clases, Foros, Asesorías de grupo e individuales en los colegios son la clave para la prevención y control (Clarke 1994)
La presencia de infección de herpes simple genital ocasionó en un 80% transtornos emocionales de depresiòn, en un 75% hubo temor al rechazo de su pareja, en un 69% se presentaron sentimientos de aislamiento, en un 55% tuvieron temor de ser descubiertos y en un 28% tuvieron sentimientos autodestructivos.
Por la falta de sintomas el paciente podria estar ignorando su enfermedad y de esa manera transmitir la infección herpética, a través de una relación sin protección del preservativo.
Las lesiones cutáneas (vesiculas y úlceras) incrementarán el riesgo de contraer y diseminar el Virus de la Inmunodeficiencia Humana.
Infección con virus del V.H.S-2 puede ser grave en pacientes inmunocomprometidos y en pacientes pediátricos. Cuando se adquiere la enfermedad durante el embarazo habrá riesgo de trasmisión perinatal de infección por V.H.S-2, lo cual tiene una alta morbi-mortalidad, además las recurrencias parecen aumentar en frecuencia en el curso del embarazo, por lo cual este grupo de pacientes debe ser seguida y monitorizada estrechamente. Primoinfección durante el embarazo tiene consecuencias más severas con potencial trasmisión transplacentaria del virus al neonato, lo cual puede resultar en abortos espontáneos, aunque relativamente infrecuente. Sólo si presentan infección herpética con lesiones activas, en las que se demuestre el virus al momento del parto estará indicada cesárea profiláctica, ya que la alta tasa de prevalencia de infección por el V.H.S-2 en embarazadas (prevalencia de anticuerpos 30 a 60%) y la baja incidencia de enfermedad neonatal (1/6000 a 1/20000 nacidos vivos) indica que sólo unos pocos infantes están a riesgo de adquirir la enfermedad.
En general la mayoría de individuos infectados serán o bien asintomáticos o tendrán úlceras recurrentes herpéticas ocasionales.
PATOGÉNESIS
La vía de entrada del virus herpético es a través de abraciones de la piel o superficies mucosas, lo cual causará una infección mucocutánea con iniciación de su replicación en células de la dermis y epidermis. Su diseminación es por contacto directo sexual con las secreciones de las superficies mucosas de una persona enferma. Infección inicial por el V.H.S es frecuentemente subclinica, esto es sin lesiones aparentes. Tanto la adquisición clínica como subclinica están asociadas con suficiente replicación viral para permitir infección de las terminaciones nerviosas sensoriales o autonómicas. Una vez que entra a la célula neuronal, el virus, o, más probablemente, la nucleocápside, es transportada intra axonalmente a los cuerpos nerviosos axonales en el ganglio. Para la infección por el V.H.S-1, los ganglios trigeminales son los más frecuentemente afectados, aunque extensión a otras áreas, por ejemplo, ganglios cervicales superior e inferior, también ocurre. Con infección genital los ganglios de las raices sensitivas sacrales (S2-S5) son los más comúnmente afectados. La infección permanecerá de manera latente por el resto de la vida del paciente.
La clínica de la infección por V.H.S-2 a partir de la primoinfección mucocutánea puede ser aguda o subclínica, basado en la condición de latencia neurológica y en la condición de reactivación viral intermitente con o sin sintomas asociados, asi como en las condiciones de base del huésped.
Los pacientes infectados con V.H.S-2 tendrán recurrencia sin conocerse con exactitud los mecanismos detrás de la latencia y de la reactivación. Lamentablemente la mayoría de estas infecciones son subclinicas (asintomaticas) y la diseminación viral se sucederá en más del 80% de los pacientes positivos serológicamente que no presentan lesiones evidentes.
La infección con V.H.S-1 se vé despues de una contaminación oral con úlceras activas con H.S.V-1. Las infecciones por V.H.S-1 son mas frecuentes entre hombres que han tenido sexo con otros hombres (46.9%) que los que han tenido sexo con mujeres (21.4%) y mucho menos entre hombres heterosexuales (14.6%) (Lafferty 2000)
COMPLICACIONES
Las complicaciones del herpes simple genital están relacionadas tanto con la extensión local como con la diseminación del virus a las áreas extra genitales. Complicaciones de herpes genital primario ocurren más frecuentemente en mujeres que en hombres.
DIAGNOSTICO
Tanto los criterios clínicos como de laboratorio son útiles para establecer el diagnóstico de infección por el VHS. Un diagnóstico clínico puede ser hecho acuciosamente cuando características lesiones vesiculares múltiples en una base eritematosa están presentes. Sin embargo, está siendo cada vez más reconocido que las lesiones herpéticas pueden asdemejar úlceras de piel de otra causa. Infección mucosal por V.H.S puede también estar presente como uretritis o faringitis sin lesiones cutáneas. Así, se recomiendan estudios de laboratorio para confirmar el diagnóstico y guiar la terapia.
Tinción del raspado de la base de las lesiones con Wright, Giemsa (preparación de Tzanck) o tinción de Papanicolau demostrará las características células gigantes o inclusiones intranucleares del V.H.S. Estas técnicas citológicas son frecuentemente útiles como procedimientos de consultorio para confirmar el diagnóstico. Limitaciones es que no diferencia entre V.H.S e infecciones por el virus de varicela Zoster, que es relativamente poco sensible y que la correcta identificación de las células gigantes requiere experiencia.
La infección es confirmada en laboratorio por el aislamiento del virus en cultivos o por demostración del D.N.A o los antígenos del V.H.S en los raspados de las lesiones. El V.H.S causa un discernible efecto citopático en una variedad de sistemas de cultivo celular, y la mayoría de los especimenes pueden ser identificados en 48 a 96 horas después de la inoculación. La sensibilidad del aislamiento viral dependerá del estadío de las lesiones (con sensibilidad más alta en lesiones vesiculares que en ulcerativas), o si el paciente tiene un primer episodio o una recurrencia (con más alta sensibilidad en el primer episodio que en la recurrencia) o si la muestra es de un paciente inmunocompetente o inmunosuprimido (con más antígeno en el paciente inmunosuprimido)
Los Test que detectan antigenos del virus herpético han acercado la posibilidad del aislamiento del virus en términos de sensibilidad al detectar V.H.S en lesiones oro-labiales y genitales, sin embargo, la detección de antígeno parece ser sólo cerca de 50% tan sensible como el aislamiento viral para la identificación de V.H.S en secreciones salivares o cervicales de pacientes asintomáticos.
La prueba de P.C.R (reacción en cadena de la polimerasa) para detectar el D.N.A del virus parece ser más sensible para V.H.S que el aislamiento viral, especialmente para infecciones del sistema nervioso central y la detección de VHS como causa de lesiones ulcerativas de larga data.
Suero en fase aguda y en fase convaleciente puede ser útil en demostrar seroconversión durante infección primaria por V.H.S-1 y V.H.S-2, sin embargo solo 5% de los pacientes con lesiones mucocutáneas recurrentes tendrán elevaciones por encima de cuatro veces o más en los titulos de los anticuerpos contra V.H.S en el intervalo entre la recolección de la primera y segunda muestra.
Muestras serológicas, especialmente ensayos tipo específicos, deberán ser usadas para identificar los portadores asintomáticos de infeccuión por el V.H.S-1 y V.H.S-2.
Individuos seropositivos para V.H.S-2, deberán conocer de la alta frecuencia de reactivación subclinica en las superficies mucosas no visibles a simple vista (Ej. cérvix, uretra, piel perianal) o en ulceraciones microscópicas que pueden no ser clínicamente sintomáticas. Trasmisión de la infección durante estos episodios está bien establecida.
En Norteamérica han aprobado los Test IgG tipo especificos denominados POCkit V.H.S-2, HerpeSelect-1 ELISA IgG o HerpeSelect-2 ELISA IgG. Tenemos tambien el HerpeSelect 1 y 2 Inmunoblot IgG. La sensibilidad de éstas pruebas para el V.H.S-2 van del 80 al 98% y los resultados falsos negativos ocurrirán en las fases iniciales de la infección. La especificidad de éstos Test se calcula en 95%. Pueden ocurrir falsos positivos por lo cual se aconseja repetirlos.
TRATAMIENTO
Las recomendaciones terapeuticas del C.D.C para infecciones primarias y recurrentes de V.H.S-2 están representadas por tratamientos tópicos y tratamientos orales.
El tratamiento tópico con aciclovir en crema no ha sido aprobada por la F.D.A para casos de recurrencia herpética por V.H.S-2 en pacientes inmunocompetentes, es decir, normales, pero en la práctica diaria se utiliza con frecuencia.
Sabemos que el Aciclovir no cura la enfermedad pero alivia la sintomatologia ocasionada por las lesiones. La crema de Penciclovir aprobada por la F.D.A deberá ser aplicada en la primera hora del comienzo de los sintomas y repetir la dosis cada 2 horas mientras esté despierto hasta lograr por lo menos un 50% de mejoría.
El tratamiento del Herpes simple genital no cura la enfermedad pero mejora los síntomas. El tratamiento mejorará el dolor, el malestar, la erupción y acortará la duración de los síntomas.
El aciclovir oral no logrará la curación de la infección herpetica, pero reducirá la duración y severidad de los síntomas en la infección primaria y también reducirá la extensión de ataques secundarios. Reducirá el riesgo de contagio. Puede usarse en el primer episodio y posteriormente en los ataques recurrentes. Para un máximo beneficio durante los brotes, la terapia deberá comenzar tan pronto como aparecen los primeros síntomas, anteriores inclusive a la aparición de la úlcera o cuando aparecen las vesiculas.
El aciclovir tópico es también efectivo, pero debe ser aplicado más de 5 veces al día. Durante las primeras 24 horas es conveniente aplicar la pomada cada hora, lo que reducirá mucho el tiempo de curación. Los baños calientes pueden aliviar el dolor asociado a las lesiones genitales. También se recomienda una limpieza muy suave con agua y jabón. Si aparecen lesiones de infección secundaria en la piel, puede ser necesario un antibiótico tópico como Neomicina, Polimixina B y Bacitracina en pomada. A veces también pueden necesitarse antibióticos orales.
La resistencia al aciclovir en el herpes simple genital se podría inferir al no remitir rapidamente los síntomas. Las infecciones tienden a aparecer después de la relación sexual, exposición solar, y después de situaciones de stress o en grandes ingestas alcoholicas. En individuos con un sistema inmune normal, el herpes genital permanecerá latente.
TRATAMIENTO
PRIMOINFECCION HERPETICA GENITAL
Aciclovir 400 mgs cada 8 horas por 7 a 10 días o 200 mgs 5 veces por dia por 10 días.
Valaciclovir 1 gramo via oral cada 12 horas por 7 a 10 dias
Famciclovir 250 mgs cada 8 horas por 7-10 días.
Deberemos extender el tratamiento si no se han logrado la curación de las lesiones herpéticas.
RECURRENCIA HERPETICA GENITAL
Aciclovir 400 mgs cada 8 horas por 5 días u 800 mgs cada 8 horas por 2 dias
Valaciclovir 500 mgs via oral cada 12 horas por 3-5 días
Famciclovir 125 mgs dos veces por dia por 5 días.
TERAPIA SUPRESIVA PARA RECURRENCIA HERPETICA GENITAL
Aciclovir 400 mgs cada 12 horas por tiempo indefinido
Valaciclovir 500 mgs via oral 1 vez al dia (para pacientes con < de 9 recurrencias/año) por tiempo indefinido o 1 gramo via oral 1 vez al día por tiempo indefinido
Famciclovir 250 mgs dos veces por tiempo indefinido
La terapia supresiva reduce pero no elimina la diseminación y contagio intermitente del virus en portadores asintomáticos y ésto deberemos decirselo a la pareja cuando comencemos el tratamiento. La terapia supresiva reducirá la frecuencia de recurrencia de herpes genital un 70-80% en los pacientes que presentan más de 6 episodios al año (pacientes con recurrencias frecuentes). Mejorando sustancialmente la calidad de vida de éstos pacientes.
Valaciclovir ha reemplazado al Aciclovir, al ser una prodroga (intestinalmente se transforma a aciclovir) permite que el número de tomas disminuya con una farmacocinética mas apropiada. Tiene una biodisponibilidad del 75% y unos niveles intracelulares mas prolongados.
La terapía con Famciclovir reducirá la duración del dolor, la diseminación viral y la duración de los sintomas sistémicos (Bergin 1999).
El tratamiento se debera prolongar si la cicatrizacion no es completa a los 10 días. Todos los pacientes con herpes deberan recibir informacion de la historia natural del V.H.S, el riesgo de recurrencias con eliminacion períodica de partículas virales en la fase asintomática con riesgo aumentado de transmisión. Deberán abstenerse de coito con lesiones activas y posteriormente el uso del condon será obligatorio.
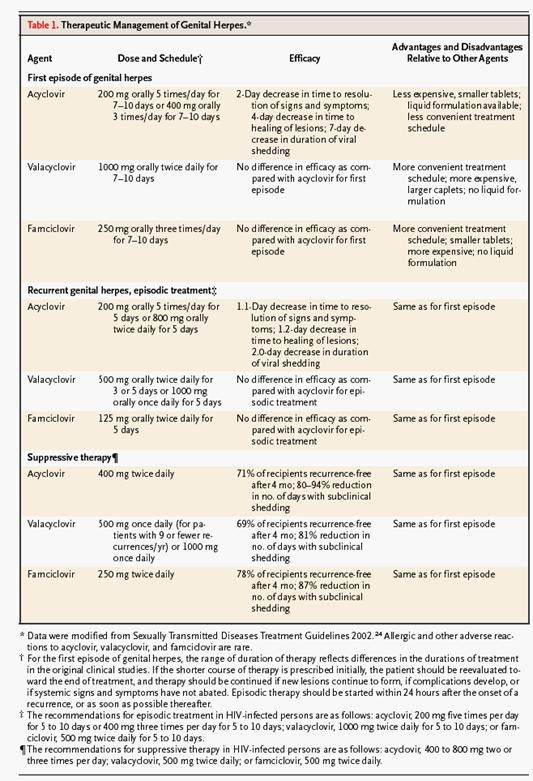
En enfermedad severa o en aquellos pacientes que sus complicaciones ameritaran hospitalizarlos (infección diseminada, neumonitis, hepatitis, o afectación del SNC), la terapia con aciclovir endovenoso es muy útil. La dosificación es 5-10 mg/Kg de peso por via endovenosa cada 8 horas por 2 a 7 días o hasta que la mejoría clinica sea observada. Esto se debera continuar con terapia antiviral oral hasta completar por lo menos 10 dias de terapia en total.
TIPS PARA PACIENTES CON INFECCION POR HERPES VIRUS GENITAL
1. ADVERTIR A LA POBLACION JUVENIL DE LAS CARACTERISTICAS DE LA ENFERMEDAD (HISTORIA NATURAL, RECURRENCIAS CLINICAS, GRAVEDAD DE LA TRASMISIÓN A LAS PAREJAS FEMENINAS SOBRE TODO EN LAS PRIMOINFECCIONES HERPÉTICAS, POSIBILIDAD DE TRASMISIBILIDAD DEL HOMBRE HACIA SU PAREJA AUN SIENDO ASINTOMATICOS E INCLUSIVE SUBCLINICOS (QUE EL PACIENTE NO LOGRE VERSE NADA EN SU PIEL), SOBRE TODO EN LA INFECCION DE HERPES GENITAL TIPO 2, Y SOBRE TODO EN SU PRIMER AÑO.
2. A TODOS LOS PACIENTES QUE SE INICIAN EN LAS INFECCIONES HERPETICAS ACLARARLES QUE LOS TRATAMIENTOS EN SUS EPISODIOS HERPETICOS DISMINUIRAN LOS DIAS DE AFECTACION CLINICA Y REDUCIRAN TAMBIEN EL NUMERO Y DURACIÓN DE LAS RECURRENCIAS Y CON ELLO PODRIA REDUCIRSE SU TRASMISIBILIDAD.
3. ADVERTIRLES A LOS PACIENTES AFECTADOS DE INFECCIÓN HERPETICA QUE DEBEN OBLIGATORIAMENTE INFORMAR DE LA MISMA A LA(S) PAREJA(S). ES UNA CUESTION DE RESPONSABILIDAD Y HONESTIDAD.
4. ACLARARLE A LOS PACIENTES QUE DEBERÁN SUSPENDER SU ACTIVIDAD SEXUAL CUANDO TIENE LA ENFERMEDAD O TIENE LOS SINTOMAS PREVIOS AL DESARROLLO CLINICO DE LA MISMA. Y POSTERIORMENTE DEBERÁN SEGUIR RELACIONES CON PROTECCION DE PRESERVATIVO.
MYCOPLASMA: HOMINIS y GENITALIUM
Después de la pubertad, colonización con M. hominis ocurre primariamente como resultado de un contacto sexual. Esto puede deducirse del hecho que personas maduras sexualmente quienes no tienen historia de contacto sexual están infrecuentemente colonizadas, mientras que colonización entre aquellos quienes son experimentados sexualmente se incrementa en relación al número de parejas sexuales.
Estos micoplasmas genitales han sido aislados más frecuentemente de hombres y mujeres negras que de blancos, pero si la causa de esta diferencia es marcada por el tipo de actividad sexual, no está clara. Se ha aislado en un tercio a dos tercios más frecuentemente entre personas menores de 50 años que entre personas mayores, y en mayor número de mujeres que hombres.
La historia de M. genitalium es menos clara, fue descubierta originalmente en el tracto genital de hombres con uretritis, y luego en el tracto respiratorio de adultos. Los resultados de estudios serológicos indican que se trasmite principalmente por vía sexual.
MANIFESTACIONES CLÍNICAS
Uretritis no gonocóccica
M. genitalium se ha asociado fuertemente con U.N.G aguda. En varios estudios ha sido detectado más frecuentemente por el uso de técnicas de P.C.R, frecuentemente en forma significativa, en la uretra de hombres con esta enfermedad que en hombres sanos.
Posteriormente, anticuerpos contra M. genitalium fueron más frecuentemente detectados por E.L.I.S.A en el suero de hombres P.. positivos para M. genitalium, que en quienes fueron negativos; y M. genitalium ha producido uretritis aguda en primates machos no humanos a quienes les fue inoculado intrauretralmente. En adición, este micoplasma fue detectado por una prueba de D.N.A y por P.C.R en cerca de un cuarto de hombres con UNG recurrente o persistente.
Aunque M. hominis puede aislarse por encima de un 30% de pacientes con U.N.G aguda, resultados de numerosos estudios han fallado en demostrar éste como causa de la enfermedad. Sin embargo, el hecho que algunos casos de U.N.G aguda este asociado con vaginosis bacteriana en parejas sexuales en quienes M. hominis florece, significa que este no debe ser ignorado enteramente.
VAGINITIS Y CERVICITIS
M. hominis existe en la vagina de dos tercios o más de mujeres con vaginosis bacteriana, comparada con cerca de 10% de mujeres sanas.
Mayores números de organismos de M. hominis y más altos títulos de anticuerpo tipo IgG sérica contra M. hominis son también encontrados en mujeres con vaginosis bacteriana. Sin embargo, aunque no hay dudas que M. hominis está fuertemente asociado con vaginosis bacteriana, es incierto si el organismo contribuye significativamente al proceso patológico en el cual muchas y diferentes bacterias están involucradas.
M. genitalium a diferencia de M. hominis, no está asociado con vaginosis bacteriana, sin embargo, éste ha sido detectado en el tracto genital inferior de 7 a 20% de mujeres atendidas en clínicas que manejan enfermedades de trasmisión sexual y se ha asociado a cervicitis.
ENFERMEDAD INFLAMATORIA PÉLVICA
Como las U.N.G, enfermedad inflamatoria pélvica (E.I.P) no gonocóccica no tiene una sóla causa. Múltiples trabajos han sido llevados a cabo para determinar el papel de M. hominis en esta enfermedad. M. hominis ha sido prominente en muchos reportes donde éste se ha aislado de las tompas de Falopio inflamadas, abscesos tubo-ováricos y abscesos o fluídos pélvicos.
Entre los más relevantes estudios de E.I.P, tenemos la de las trabajadores suecas en quienes usaron laparoscopia para confirmar el diagnóstico y recolectar muestras. Se aislaron M. hominis directamente desde las trompas de Falopio de alrededor de 10% de mujeres con salpingitis aguda, pero no de aquellas mujeres sin signos de enfermedad. Similares observaciones han sido hechas en el Reino Unido y en otras partes.
Las mujeres que presentan éste tipo de I.T.S presentarán un riesgo aumentado de ruptura prematura de membranas, amenaza de parto prematuro, niños de bajo peso al nacer e infección puerperal.
El diagnóstico se hace con el aislamiento e identificación del microorganismo a través del hisopado uretral y cervical. El cultivo dará el diagnostico además de las pruebas de inmunofluorescencia y hemaglutinación. Siempre recordando que este tipo de procedimientos no se encuentran fácilmente disponibles para el médico, y es el reconocimiento de los síndromes clínicos los que nos va a guiar inicialmente en la conducta a tomar.
TRATAMIENTO
Eritromicina 500 mg via oral cada 6 horas por 7 días
o
Doxicilina 100 mg via oral cada 12 horas por 7 a 10 dias
o
Clindamicina 600 mg cada 6 horas via oral por 10 días con azitromicina 1 a 2 gramos via oral en una sola toma o dividido en dos tomas con una semana de diferencia.
MOLUSCO CONTAGIOSO GENITAL
Infección viral (poxvirus-de la familia poxviridae, género molluscipoxvirus), de distribución mundial la cual se disemina por contacto humano estrecho, incluyendo relaciones sexuales.
Esta enfermedad se caracteriza por pápulas de superficie lisa, pequeñas, firmes, esféricas con una zona umbilicada en el centro, rosadas, perladas o transparentes, de 2 a 5 mm de diámetro, de contenido caseoso, que están presentes en áreas expuestas de superficie epitelial en niños o áreas genitales en adultos (en la zona hipogástrica, púbis, genitales o región interna de los muslos), aparecen 2 a 12 semanas después del contagio. Se cree que el periodo de incubación es de 1-2 semanas a 2-6 meses.
La posibilidad de transmisión se presenta mientras el paciente tenga las lesiones clínicas. Estas pueden resolverse espontáneamente sin asociación significativa con síntomas sistémicos; sin embargo, pueden persistir por meses o años en pacientes con inmunosupresión y generalizarse en pacientes con atopia. Usualmente no hay afectación ganglionar regional.
En pacientes con el Síndrome de Inmunodeficiencia Adquirida ocurre frecuentemente como una infección oportunista, la cual puede ser generalizada, apareciendo más comúnmente en cara y tercio superior del cuerpo que en el área genital. Afectación oftálmico es usualmente del párpado y raramente de la conjuntiva y la córnea. Las lesiones pueden volverse grandes y atípicas. La enfermedad puede no remitir. En algunos casos, puede desarrollarse molusco hiperqueratósico gigante. Las lesiones pueden verse como un carcinoma de células basales o un Queratoacantoma. La enfermedad representa frecuentemente una manifestación de infección avanzada por el virus de Inmunodeficiencia Humana y se ha encontrado una asociación entre la extensión y la severidad de las lesiones por molusco contagioso y el bajo contaje de linfocitos TCD4.
El diagnóstico se realiza a través de la inspección clinica y del examen microscópico del raspado de la lesión con el extendido del material caseoso extraido de la papula. Es confirmado por examinación histológica y microscopía electrónica, por la demostración de las células de inclusión de Henderson-Paterson (inclusiones intracitoplasmáticas basófilas Feulgen-positivas) “cuerpos del molusco”.
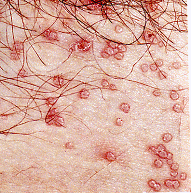
Lesiones caracteristicas de molusco contagioso
TRATAMIENTO
Terapia local con láser de dióxido de carbono
Crioterapia con nitrógeno líquido
Electrodisecación
Incisión y curetaje con curetas adecuadas para tal fin o con aplicadores de madera, teniendo la premisa de que se extraiga la lesión desde la base colocando en la misma fenol líquido.
Algunos pacientes responden a Tratamiento con Cidofovir.
INFECCION POR PHTHIRUS PUBIS (pediculosis pubis)
Infestación por P. pubis (piojo o ladilla púbico) es trasmitido por contacto sexual o corporal estrecho. El piojo (ladilla) púbico reside primariamente en el vello púbico pero también pude ser visto en cejas, pestañas, vello axilar y vello rudo de la espalda y muslos de los hombres. El piojo (ladilla) púbico puede también ocasionalmente infectar el cuero cabelludo. Tanto como un tercio de los sujetos infestados con piojos (ladillas) púbicos pueden albergar alguna otra enfermedad de transmisión sexual.
La queja primaria de las personas infectadas con P. pubis es un prurito intenso de todas las áreas afectadas, las cuales pueden incluir vello axilar, troncal y cejas así como vello púbico. Máculas y pápulas eritematosas con excoriaciones e infección secundaria puede verse, pero los hallazgos cutáneos son menos severos que los vistos en pediculosis capitis o corporis. La liendre y ocasionalmente el piojo (ladilla) púbico adulto puede verse adheridos a la base de los cabellos.
Máculas pequeñas, azulosas-grises midiendo menos de 1 cm de diámetro puede verse en el tronco, muslos, y partes superiores de los brazos. Estas lesiones, conocidas como máculas cerúleas (manchas azúles), se piensan que son causadas por un anticoagulante que es inyectado hacia la piel por la mordedura de la ladilla. Infestaciones de los párpados por el piojo (ladilla) púbico pueden causar costras en los márgenes de los párpados. En esos casos, las liendres son rápidamente
Generalmente la picazón comienza cinco días después de infectarse. El periodo de transmisibilidad dura mientras haya piojos vivos en la persona infestada o en los fómites.
TRATAMIENTO
Crema al 1% de Permethrin sobre las áreas afectadas, la cual debe ser lavada después de 10 minutos de aplicada y tiene menos peligrosidad que el Lindane.
Lindane en shampoo al 1% aplicado por 4 a 5 minutos en el área afectada y posteriormente lavado. No se recomienda el Lindane para mujeres embarazadas o lactando o para niños menores de 2 años. La toxicidad del Lindane se caracteriza por convulsiones y anemia aplásica sobre todo cuando se alarga su periodo de permenencia en contacto con la piel. Requiere prescripción y no tiene ventajas sobre otros productos.
Piretrinas son extractos de las plantas de crisantemos. Es un piretroide sintético con aún mayor actividad insecticida.
Butoxide piperonil aplicado a las zonas afectadas y retirado a través de lavado 10 minutos despúes, es bastante efectivo.
Loción de Malatión, la cual no está disponible en U.S.A, ha mostrado ser más efectivo que el Lindane y la Piretrinas, de los tres es el único producto con excelente actividad ovicida. Objeciones al tratamiento incluyen el mal olor y el tiempo de aplicación de 8 a 10 horas comparado con 10 minutos de los otros agentes. El tratamiento se repite en una semana.
Ninguno de los productos recomendados debe colocarse en los ojos. Si tenemos pediculosis en las pestañas se deberá tratar con aceites oftalmicos oclusivos o una capa gruesa de petrolatum en las márgenes de las pestañas 2 veces al dia por 8 días o con óxido amarillo de mercurio al 1% cuatro veces al día por dos semanas. Los contactos sexuales deben ser tratados cuando sea posible.
Tratamiento sintomático del prurito consiste de adecuadas dosis de antihistaminicos tales como Hydroxizina 25 a 50 mg tres a cuatros veces al día. Esteroides tópicos de mediana y alta potencia tales como triamcinolona o fluocinolona en crema deberán ser aplicados en las áreas afectadas dos a tres veces al día. Cuando está presente una infección bacteriana secundaria, una causa frecuente es Staphylococcus aureus, y los pacientes deberán ser tratados con antibióticos sistémicos con cobertura ante este gérmen.
Deberemos lavar la ropa de cama y la ropa (a través de lavados individuales con agua caliente y secado con calor). Si después de una semana, al examinar al paciente vemos liandres o huevos deberá re-tratarse el paciente por 2 semanas más.
El diagnóstico se hace con simple observación, donde trataremos de ver los piojos púbicos, las liendres o los huevos.
No hay duda que la educación sanitaria es básica en aprender la utilidad de la higiene diaria, del lavado de ropas de cama y personales adecuadamente con agua caliente y períodos de secado.
La prevención se basa en evitar el contacto sexual o corporal estrecho con personas infestadas.
SIFILIS
Compleja infección sistémica, de transmision sexual causada por una espiroqueta, el Treponema pallidum. Con un lugar especial en la medicina occidental como la “gran imitadora” o la “gran impostora”. Es más frecuentemente trasmitida por contacto sexual, y a diferencia de otras enfermedades infecciosas, ésta es raramente diagnósticada por aislamiento y caracterización del organismo causante.
Su curso clínico es dividido en las siguientes fases:
1.- Un período de incubación de cerca de tres semanas;
2.- Un estadío primario usualmente asociado con linfoadenopatía regional y bacteriemia temprana;
3.- Un estadío secundario florido, bacteriémico o diseminado acompañado por lesiones mucocutáneas diseminadas, linfadenopatías y hallazgos clínicos protean;
4.- Un período de infección subclínica (sífilis latente) detectada solamente por test serológicos reactivos; y
5.- Una enfermedad progresiva afectando principalmente la aorta ascendente y/o el sistema nervioso central y/o el desarrollo de unas lesiones como granulomatosas conocidas como Gomas que pueden virtualmente afectar todos los órganos.
Puede acquirirse por contacto sexual, por pasaje a través de la placenta (sífilis congénita), por besos u otros contactos estrechos con una lesión activa en labios, cavidad oral, mamas o genitales; por transfusión de sangre humana fresca (cada día más infrecuente debido al requirimiento que todos los donantes tengas un test reagínico negativo antes de usar su sangre, y debido a que el T. pallidum no puede sobrevivir más de 24 a 48 horas bajo las condiciones de los depósitos de los bancos de sangre) o por inoculación directa accidental a través de agujas o durante el manejo de material clínico infectado. Aunque la mayoría de los casos son transmitidos por contacto sexual.
Un paciente es más infeccioso temprano en la enfermedad (especialmente cuando un chancro, un parche en la mucosa o un condiloma latum están presentes) y gradualmente pierden infectividad a lo largo del tiempo. Para aspectos prácticos, un paciente no puede trasmitir sífilis por contacto sexual 4 años después de adquirida la enfermedad.
La mayoría de los casos ocurre en población jóven sexualmente activa (15 a 30 años).
La infección generará inmunidad no sólo contra el Treponema pallidum, sino también contra treponemas heterólogos.
Período de Incubación
El período mínimo de incubación antes de las manifestaciones clínicas es de 21 días (rango, 3 a 90 días). Una espiroquetemia temprana se desarrolla durante esta fase, lo cual provee el estadío para invasión secundaria de virtualmente todos los órganos corporales.
Sífilis primaria
Caracterizada por una lesión ulcerosa en el sitio de inoculación, como una pápula no dolorosa única llamada chancro sifilítico. Esta aparece después del período de incubación, rápidamente erosiona y se torna indurada. Es una úlcera indolora con bordes duros y nítidos, cuya base es usualmente lisa, de bordes elevados y firmes y con una caractística consistencia cartilaginosa; a menos que la úlcera se infecte secundariamente la apariencia de ésta es clara y sin exudado. Única (frecuente) o múltiple (raro), que aparece 2 a 4 semanas después del contagio. La lesión es indolora pero levemente sensible a la palpación, y hay poco dolor o sangrado cuando esta es raspada para examinación en campo oscuro.
Pueden ocurrir múltiples chancros, especialmente en personas infectadas con el V.I.H. Lesiones atípicas ocurren en cerca del 60% de los casos y con ausencia de una lesión primaria. Las variaciones en la presentación dependen del número de treponemas inoculados, el estatus inmune del paciente, terapia antibiótica intercurrente y si la lesión se torna secundariamente infectada. En voluntarios humanos, sin evidencia de infección previa, un inóculo pequeño produce sólo una lesión papular y un gran inóculo produce una lesión ulcerativa (chancro) en el cual los treponemas son fácilmente identificables. Personas con una historia previa de infección sifílitica fallan en desarrollar cualquier lesión o desarrollan sólo una pápula pequeña, negativa al campo oscuro, dependiendo por cuanto tiempo no fue tratada su infección natural. Por tanto, cualquier lesión deberá elevar la sospecha de sífilis, y estudios apropiados para establecer el diagnóstico deberán ser tomados.
El chancro se localiza en cualquier sitio donde ocurra la inoculación. Los genitales externos son los más frecuentemente afectados. Otros sitios comunes incluyen la cérvix, boca, área perianal y canal anal en la mujer; y área perianal, canal anal y boca en hombres que tienen sexo con hombres. Una infección secundaria de la lesión primaria es más común con lesiones anales y orales. Linfadenopatías regionales consistiendo de nódulos linfáticos no dolorosos, moderadamente aumentados de tamaño, no supurativos, firmes o de bubones satélites acompañan la lesión primaria.
El chancro sanará espontáneamente en 3 a 6 semanas (rango de 1 a 12 semanas) sin dejar cicatriz o una muy fina. Las adenopatías inguinales persisten por un período más largo.
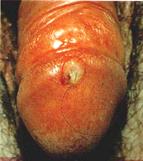
Chancro sifilitico
Sífilis primaria debe ser diferenciada de infección por herpesvirus, chancroide y lesiones genitales traumáticas suprainfectadas.
Sifilis secundaria
Sífilis (diseminada) secundaria es el término empleado para describir el estadío clinicamente más florido de la infección; este resulta de multiplicación y diseminación de las espiroquetas y dura hasta que se desarrolla una respuesta inmune del huésped para ejercer algún control sobre la espiroqueta. Este estadío comienza de 2 a 8 semanas después de la aparición del chancro, aunque este período es bastante variable, incluso en algunos casos el chancro primario puede aun estar presente (en un 15% de los casos).
Las manifestaciones clínicas son extendidas. Las lesiones clásicas y más comunmentes reconocidas involucran la piel. Rash macular, papular, maculopapular o lesiones pustulares y combinaciones o variaciones de todas ellas pueden ocurrir, lesiones vesiculares siempre están ausentes, usualmente comienzan en el tronco y extremidades proximales, simetrico, bilateralde rosado a rojo, como lesiones maculares discretas de 3 a 10 mm de diámetro.
Cualquier superficie del cuerpo puede estar involucrada. Todos los rashes diferentes pueden estar presentes al mismo tiempo y distribuirse de tal forma que afecte la totalidad de la superficie corporal, especialmente palmas y plantas (en un 80% de las veces) localización que sugiere fuertemente el diagnóstico. Las lesiones usualmente persisten desde unos pocos días hasta 8 semanas y frecuentemente evolucionan de máculas a pápulas rojas (o maculopapular); en muy pocos pacientes evoluciona a pústulas, conocido como sífilis pústular. Cuando los folículos pilosos están involucrados (sífilis folicular) puede desarrollarse alopecia temporal en parches y/o engrosamiento y pérdida de las cejas y de la barba. Algunas veces unas escamas o costras superficiales aparecen (sífilis papuloescamosa).
En las áreas intertriginosas húmedas y calientes (ej. área perianal, vulva, escroto, cara interna de muslos, piel bajo mamas péndulas, surcos nasolabiales, hendidura de las mejillas, pliegue antecubital y axilar, espacios interdigitales de manos y pies) las pápulas aumentan de tamaño, coalescen y erosionan causando placas altamente infecciosas, no dolorosas, amplias, húmedas, de color eritematoso a blanco-gris llamadas condiloma lata. Estas lesiones altamente infecciosas rebosantes de espiroquetas pueden también desarrollar membranas mucosas (por ej. en labios, boca, farínge, amígdalas, vulva, vagina, pene, cérvix y canal anal). Estas lesiones llamadas parches mucosos, típicamente se manifiestan como una erosión superficial, de color gris plata con una periferia roja. Ninguna de estas lesiones es dolorosa a menos que esté secundariamente infectada.
Durante recaídas de sífilis secundaria, las lesiones de piel tienden a ser menos floridas, distribuidas asimétricamente, y más infiltradas, sugiriendo una respuesta inmune del huésped más efectiva. Sin embargo, lesiones de Condiloma Lata, son frecuentes.
Síntomas constitucionales están también frecuentemente presentes en Sífilis secundaria. Estas manifestaciones incluyen fiebre de bajo grado, malestar, faringitis, laringitis, anorexia, pérdida de peso, artralgias y linfadenopatías generalizadas no dolorosas. Aumento de tamaño de los nódulos linfáticos epitrocleares es un hallazgo único que debería sugerir siempre el diagnóstico de sífilis.
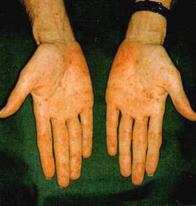
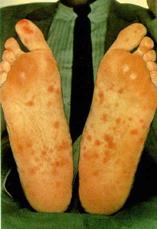
Lesiones de secundarismo en piel de sifilis. Fotos extraidas de internet
El Sistema Nervioso Central (S.N.C) se encuentra involucrado por encima de un 40% de los pacientes como resultado de la siembra durante la inevitable espiroquetemia. Cefalea y meningismo son frecuentes, aumento del contaje de proteinas y de linfocitos en el líquido cefalo-raquídeo (L.C.R) se encuentra en 8 a 40% de los pacientes y meningitis aséptica ocurre en 1 a 2% de los mismos. También han sido aisladas espiroquetas del L.C.R de pacientes sin anormalidades en éste.
Nervios craneales individuales, especialemente II hasta el VII, pueden estar involucrados. Alteraciones visuales, pérdida de la audición, tinitus y paresia facial son las manifestaciones más comunes.
Virtualmente cualquier órgano del cuerpo puede estar afectado. Alteración renal puede manifestarse en la forma de una glomerulonefritis de complejos inmunes. Proteinuria es frecuente pudiendo desarrollarse un síndrome nefrótico, y raramente, glomerulonefritis hemorrágica.
Hepatitis sifilítica se caracteriza por un nivel de fosfatasa alcalina desproporcionadamente elevado, un nivel normal o levemente elevado de bilirrubina y un cuadro histológico que incluye inflamación moderada con células polimorfonucleares y linfocitos, con algún daño hepático, sin colestasis. Esto ocurre más frecuentemente en conjunción con proctitis sifilítica y es más vista en personas con relaciones sexuales anales.
El tracto gastrointestinal puede ser también extensamente infiltrado, ulcerado o ambos, y en este caso ser erróneamente confundido con linfoma o cáncer.
Uveitis anterior, generalemente leve o asintomática, ocurre en 5 a 10% de los pacientes con sífilis secundaria, especialmente en pacientes infectados con H.I.V, y el diagnóstico es sugerido si la uveitis empeora con tratamiento esteroideo.
Sinovitis, osteitis y periosteitis pueden también aparecer. Estos casos se caracterizan por dolor nocturno que se incrementa con el calor.
El diagnóstico diferencial de sífilis secundaria es extenso, de allí que se lo apropiado que se le llame la “gran simuladora”.
Sífilis Latente
Es por definición el estadío de la enfermedad durante el cual un test de anticuerpo treponémico específico-Absorción de anticuerpo específico treponémico fluorescente (FTA), Hemaglutinación T. palidum (TPHA), microhemaglutinación para T. palidum (MHATP), ELISA o inmobilización del T. palidum (TPI)- es positivo pero durante el cual no hay manifestaciones clínicas de sífilis, hallazgos cerebroespinales normales y una radiología de tórax normal.
Esto no implica que la enfermedad no progrese. Una historia compatible con sífilis primaria o secundaria, exposición a una persona sifilítica o parto de un recién nacido con sífilis congénita deberá hacernos pensar en ella. Sífilis latente temprana distingue el período de tiempo (primeros cuatros años) durante el cual puede ocurrir una recaída y por tanto el paciente es “infeccioso”.
El 90% de las recaídas ocurren en el primer año, y cada episodio recurrente es menos florido. Recaídas mucocutáneas son las más frecuentes. La sífilis latente está asociada con resistencia del huésped a reinfección y a recaída de la infección. Sin embargo, una mujer embarazada con sífilis latente puede infectar a su feto en útero, y una infección latente también puede ser transmitida por una transfusión de sangre contaminada.
Sifilis terciaria o tardía
Es una enfermedad inflamatoria, lentamente progresiva que puede afectar cualquier òrgano del cuerpo y producir enfermedad clínica años después de la infección inicial. Generalmente se divide en neurosífilis, sífilis cardiovascular y sífilis gomatosa.
Neurosífilis: Debido a que el S.N.C puede ser invadido durante la fase septicémica, manifestaciones neurológicas pueden ocurrir durante cualquier fase. Por tanto, neurosífilis debe ser dividida en neurosífilis aguda y neurosífilis tardía (crónica). Neurosífilis tardía se divide a su vez en fase asintomática y sintomática, esta última es luego distinguida como neurosífilis meningovascular o parenquimatosa, aunque en la mayoría de los casos ambos se superponen. A excepción de la pupila de Argyll Robertson o la tabes dorsal, los signos y sintomas de la neurosífilis son inespecíficos. El diagnóstico de asintomática se da en aquellos pacientes sin manifestaciones clínicas, pero con alterciones en el L.C.R: pleocitosis, concentraciones elevadas de proteínas, concentración disminuida de glucosa o un test reagínico no treponémico positivo (ej: Venereal Disease Research Laboratory: V.D.R.L, Reagina plasmática rápida: R.P.R). Producción local en el S.N.C, de anticuerpos contra el T. pallidum es altamente sugestivo de un caso activo de neurosífilis.
Sífilis Cardiovascular: La lesión patológica de base es la omnipresente endarteritis obliterans, en este caso involucrando la vasa vasorum de la aorta. El resultado es una necrosis medial con destrucción del tejido elástico y subsecuente aortitis con un aneurisma sacular (u ocasionalmente fusiforme).
Sífilis Latente Benigna (Goma): Es una lesión inespecífica, semejando a las lesiones granulomatosas, muy raramente vistas hoy en día. Estas lesiones indolentes, son más comúnmente encontradas en el sistema esquelético, piel, y tejidos mucocutáneos, pero puede involucrar cualquier órgano. Esta puede ser simple o múltiple y variar en tamaño desde defectos microscópicos hasta gandes masas como tumores. Su importancia en principalmente como causa de destrucción local.
Sifilis Congénita Tardía
Infección del feto en útero puede ocurrir en cualquier estadío de infección madres no tratadas o tratadas inadecuadamente, pero es más probabale que ocurra en los estadíos tempranos. El riesgo de infección fetal disminuye progresivamente después. Infección del feto antes del cuarto mes de gestación es rara; por tanto abortos tempranos son muy poco probable consecuencia de sífilis. El tratamiento de la madre durante los cuatro primeros meses del embarazo usualmente asegura que el feto no se infecte.
Dependiendo de la severidad de la infección, abortos tardíos, mortinatos, muerte neonatal, enfermedad neonatal o infección latente puede verse, estas manifestaciones parecen ser causadas por una disfunción del eje materno fetal endocrino, el cual resulta en niveles disminuidos de dehidroepiandrosterona produicida por las glándulas adrenales de los fetos.
El patrón clínico es muy variable, pero lo más frecuente es que mno hayan hallazgos físicos anormales. En el período perinatal (forma infantil) las lesiones afectan los tejidos mucocutáneos, hígado y huesos. El signo más temprano de sífilis cong´ñenita es usualmente una rinitis, la cual es prontamente seguida por un rash descamativo, maculopapular, difuso con extensivo desprendimiento del epitelio, particularmente de las palmas y de las plantas y alrededor de la boca y el ano. A diferencia de la sífilis adquirida en el adulto, un rash vesicular o buloso puede desarrollarse.
El hígado es freecuentemente fuertemente afectado, con espelenomegalia, anemia e ictericia asociada. Muerte neonatal es usualmente causada por falla hepática, neumon´ñia severa o hemorragias pulmonares. Una osteocondritis y pericondritis generalizada puede afectar la arquitectura de todos los huesos del sistema esquelético, más predominantemente de la nariz (nariz en silla de montar) y la metáfisis de las extremidades inferiores (tibias en sable). Otros estigmas tardíos incluyen artropatía recurrente y derramaes de rodilla bilaterales (articulación de Clutton); incisivos centrales superiores con una muesca central, separados, en forma de clavija (dientes de Hutchinson), dominio frontal y maxilares pobremente desarrollados.
Entre 1986-1990, la incidencia de Sífilis primaria y secundaria estaba en el más alto nivel de los últimos 40-50 años. En 1994 los casos reportados cayeron significativamente a excepción entre la población de mujeres afroamericanas que ascendieron en un 192% y entre los hombres negros 129%. La sífilis primaria ocurrió en el estrato socioeconómico más bajo de la población heterosexual.
El Treponema pallidum es una espiroqueta de 5-15 micras. Se observa bajo microscopio usando examen en campo oscuro o tinciones de plata.
Examenes de Laboratorio
En sífilis primaria, secundaria y sífilis congénita temprana, la examinación en campo oscuro o la tinción de inmunofluorescencia de las lesiones mucocutáneas en el método de laboratorio más rápido y directo de establecer el diagnóstico. Examinación de un transudado seroso de lesiones húmedas tales como el chancro primario, condiloma lata o parches mucosos es lo más productivo, debido a que estas lesiones tienen el mayor número de espiroquetas. Sin embargo, T. pallidum puede demostrarse de lesiones de piel secas y de nódulos linfáticos a través de aspiración con solución salina.
Las espiroquetas pueden algunas veces demostrarse por biópsia. Tinción de plata es comunmente empleada, pero pueden ocurrir confusiones con los tejidos elásticos. Tinciones específicas con inmunofluorescencia o inmunoperóxidasa de muestras patológicas no congeladas es preferible.
Los estudios serológicos son los métodos más comunmente usados para el diagnóstico de sífilis. El proceso requiere dos pasos: un test de screening para detectar anticuerpos séricos a antígenos no treponémicos, (como por ejemplo, test reagínico plasmático rápido (R.P.R), o el Test Venereal Disease Research Laboratory (V.D.R.L), o test reagínico no caliente (U.S.R) y un test confirmatorio que detecte anticuerpos contra el verdadero antigeno treponémico (Absorción de anticuerpos treponémicos fluorescentes: F.T.A-abs, aglutinación de partículas contra el T. pallidum: TP-PA).
Temprano, después de la aparición del chancro sifilítico, sólo los test específicos contra el treponema serán reactivos. Deberá ser considerado repetir el test no treponémico un tiempo después que la úlcera se ha formado. En situaciones muy raras, el test no treponémico puede ser falsamente no reactivo como en sífilis secundaria debido al efecto bloqueante del exceso de anticuerpos; esto se denomina fenómeno prozone (ocurre en cerca del 2% de los pacientes) por lo cual repetición del test deberá realizarse en muestras séricas más diluidas, si la sospecha diagnóstica es muy elevada.
Ordinariamente, los test no treponémicos alcanzan sus titulos más altos en enfermedad secundaria y en los estadíos latentes tempranos y disminuyen en el estadío de latencia tardía o con terapia efectiva a <1:4. Una de las situaciones más dificiles es interpretar un paciente con un V.D.R.L persistentemente positivo después de un aparentemente adecuado tratamiento (“persistente crónico”). Esto puede ser una reacción biológica falsa, o puede indicar infección activa persistente o reinfección, especialmente cuando el título es mayor de 1:4.
Un test persistentemente alto de R.P.R o V.D.R.L es más común en pacientes con infección por el V.I.H debido a una estimulación de anticuerpos policlonal, una manifestación de disfunsión inmune, frecuentemente observada en los pacientes con VIH. Estos test no terponémicos son por tanto los sugeridos para monitorizar la eficacia del tratamiento.
El V.D.R.L o el R.P.R deberán volverse no reactivos dentro del primer año de haber recibido el tratamiento exitoso en sífilis primaria y 2 años después de una terapia exitosa en sífilis secundaria. Un paciente con sífilis tardía deberá tener un título negativo en el 5 año después del tratamiento.
Los test específicos, como el F.T.A-abs, una vez positivos se mantendrán positivos para toda la vida, sin embargo, reversión a negativo puede ocurrir en un 10% de los pacientes, especialmente en los que son tratados tempranamente.
TRATAMIENTO
Sifilis temprana (primaria, secundaria, o latente < de 1 año)
Tratamiento de elección: Penicilina G Benzatinica 2.4 mill. unids IM una sola vez,
Tratamiento alternativo: Doxiciclina 100 mg via oral dos veces al día por 14 días, tetraciclina 500 mg via oral cuatro veces al día por 14 días, o ceftriaxone 1g IM/IV una vez al día por 8 a 10 días. Seguimiento obligatorio.
Sifilis tardía (latente de duración indeterminada > de 1 año, cardiovascular, tardía benigna-gomas).
Tratamiento de elección: Penicilina G Benzatinica 2.4 mill unidades IM semanal x 3 dosis (7.2 mill uds en total)
Tratamiento alternativo: Doxiciclina 100 mg via oral dos veces al día por 28 días. Tetraciclina 500 mg via oral cuatro veces al día por 28 días.
Sífilis del S.N.C (Neurosífilis) Muy difícil de tratar
Tratamiento de elección: Penicilina G acuosa cristalina 3 a 4 mill uds IV cada 4 horas (12 mill de uds/día) por 10 a 14 días.
Tratamiento alternativo: Penicilina G procaínica 24 mill uds cada 24 horas IM + probenecid 0.5 g VO cada 6 horas, ambos por 10 a 14 días. Ceftriaxone 2 g cada 24 horas IM/IV por 14 días se ha reportado una tasa de fracaso de 23%.
Sífilis e infección por VIH
El agregado de amoxacilina + probenecid a Penicilina G no cambió la eficacia en sífilis primaria y secundaria.
Para Neurosífilis las recomendaciones varían, algunos administran Penicilina G 24 mill uds cada 24 horas IV durante 14 a 21 días.
Las presentaciones clínicas, serologías y respuestas al tratamiento pueden ser atípicas. Pueden requerir dosis más altas y períodos más prolongados de tratamiento. Repetir VDRL (RPR) a los 3,6, 12 y 24 meses. No debe administrarse eritromicina como tratamiento alternativo. Si fuese necesario volver a tratar.
Sífilis y Embarazo
El tratamiento es igual que para mujeres no embarazadas, algunos recomiendan una segunda dosis (2.4 mill uds) de Penicilina G Benzatínica 1 semana después de la dosis inicial, especialmente en el tercer trimestre o con sífilis secundaria. Debe realizarse VDRL cuantitativo mensual, si aumenta 4 veces volver a tratar. Doxiciclina y Tetraciclinas están contraindicados. No se recomineda eritromicina debido al alto riesgo de fracaso en la cura del feto.
Sífilis Congénita
Tratamiento de elección: Penicilina G acuosa cristalina 50.000 uds/kg/dosis IV cada 8-12 horas por 10 a 14 días.
Tratamiento alternativo: Penicilina G procaínica 50.000 uds/kg cada 24 horas IM por 10 días. Ceftriaxona < 30 días de edad, 75 mg/kg IV/IM cada 24 horas o > 30 días de edad 100 mg/kg IV/IM cada 24 horas. Tratar por 10 a 14 días. Si fuera sintomática se indica examen oftalmológico. Si se pierde más de un día de tratamiento debe iniciar todo el tratamiento desde el principio. Requiere seguimiento serológico obligatorio.
TRICOMONIASIS (Trichomona vaginalis)
Infección de transmision sexual causada por el protozoario Trichomona vaginalis.
Cada año hasta cinco millones de mujeres en Norteamérica tienen Trichomoniasis, la tasa de infección en hombres se desconoce. La incidencia pareciera estar disminuyendo en U.S.A y en el oeste de europa, probablemente debido al uso extendido de metronidazol para tratar vaginosis bacteriana.
Es una enfermedad que sólo se transmite por vía sexual y su naturaleza venérea ha sido muy bien establecida, su incidencia es más alta en mujeres con múltiples parejas sexuales y en grupos con altas tasas de otras enfermedades transmitidas sexualmente. El protozoario es recuperado de 66 a 100% de las parejas femeninas de hombres infectados y de 22 a 80% de las parejas sexuales masculinas de las mujeres infectadas.
La Tricomoniasis es ocasionalmente transmitida sin mediar una relación sexual. El organismo sobrevive por varias horas en ambientes húmedos, incluyendo ropas húmedas. Así el potencial para transmisión no venérea existe claramente, siendo encontrada con una alta prevalencia en poblaciones institucionalizadas. Transmisión a través de los dedos, juguetes sexuales y equipos de duchas vaginales es una posibilidad no descartable. Hay afinidades de especie, asi vemos que la Trichomona vaginalis afecta vagina, la Trichomona tecnax afecta la cavidad oral, y la Trichomona hominis afecta el intestino.
El período de incubación en las mujeres se encuentra entre 5 a 28 días. Los síntomas frecuentemente comienzan o se exacerban durante el período menstrual. Las mujeres pueden ser asintomáticas, aproximadamente de un 10 a un 50% de los casos.
Los síntomas comunes son leucorrea de olor desagradable de color amarillento verdoso, con o sin la presencia de muestras de sangre, enrojecimiento vulvar con irritación, disuria que puede ser percibida tanto interna como externa y dispareunia es común. Un 5 a 12% de las mujeres se quejan de disconfort abdominal por lo cual debe descartarse Enfermedad Inflamatoria Pélvica (E.I.P).
Examinación usulamente revela una secreción copiosa en el fondo del fornix posterior de la vagina. Solamante 5 a 40% de la amujeres tendrán secreción que sea distintivamente amarillenta verdosa, por lo cual la presencia de secreción amarillenta debrá llevar a una pronta evaluación para descartar tricomoniasis, aunque no hay que olvidar que esta misma secreción puede acompañar otros procesos como la cervicitis mucipurulenta. Aunque puede recuperarse por cultivo la tricomona del endocervix en 90% de las mujeres infectadas, la enfermedad endocervival no es causada por tricomonas. Hemorragias puntiformes (colpitis macularis), incluyendo la llamada ‘cervix en frambuesa’ son observadas colposcópicamente en 45% de mujeres infectadas, pero en sólo 2% por inspección visual únicamente.
La vaginitis por tricomonas es una infección superficial e invasión de las paredes vaginales por el parásito no se ha observado. 66 a 91% de las mujeres con tricomoniasis tienen un Ph vaginal elevado por encima de 4.5, lo que permite diferenciarla de leucorrea por cándida, no así de vaginosis bacteriana. También puede aislarse de la uretra y de las glándiulas parauretrales en más del 90% de las mujeres lo que puede explicar la disuria interna y la frecuencia miccional.
En los hombres los síntomas son escasos y muchas veces nublados por la presencia simultánea de C. trachomatis y Ureaplasma urealyticum. Se caracteriza por signos de balanitis o balanopostitis con glande enrojecido con moteado eritematoso, con superficie húmeda y exudado fétido. En la mayoría de los pacientes no habrá síntomas, excepto en algunos una uretritis no gonococcica no clamidiana, con mínima secreción uretral y disuria, se presenta a los 5-28 días del contagio inicial. Ocasionalmente puede causar epididimitis y ulceraciones peneanas superficiales, frecuentemente por debajo del prepucio, e involucrar la próstata.
DIAGNOSTICO
Trichomona puede ser identificada en secreciones vaginales usando la técnica de soporte húmedo, la cual la detecta en cerca de un 60% de las mujeres infectadas. T. vaginalis es más fácilmente reconocible por sus movimientos característicos. La técnica de soporte húmedo también revela generalmente gran cantidad de glóbulos blancos, aunque mujeres asintomáticas pueden tener muy pocos.
Cultivo de raspado uretral en un medio de cultivo líquido/semilíquido (medio de Diamon modificado o medio de thioglicolato, este último mejor) tiene una sensibilidad de >95%. Cultivo del sedimento urinario de la primera orina emitida revela el organismo en un 70%. Masaje prostático antes de recoger la orina aumenta la sensibilidad a cerca de un 95%.
Tinción de Gram, Pappenheim y naranja de acridina son menos útiles que el soporte húmedo.
Tinción con anticuerpos directos fluorescentes, aglutinación de látex, técnicas de ELISA, pruebas de D.N.A y P.C.R son más sensibles que la ténica de soporte húmedo (80-90%) pero menos sensibles que el cultivo.
Serodiagnóstico está plagado de falta de especificidad, particularmente en poblaciones de alto riesgo en los cuales el anticuerpo puede persistir desde infecciones previas. Sensibilidad también es baja.
TRATAMIENTO
Metronidazol 2 gramos por via oral en una dosis única o metronidazol 500 mgs dos veces al dia por 7 dias.
Si no hay mejoría, repetir el esquema de Metronidazol 500 mg cada 12 horas por 7 días más; si hubiese un segundo fracaso dosis únicas de 2 gramos de Metronidazol una vez al dia por 3 a 5 días.
Si hay historia de resistencia a Metronidazol se puede emplear Tinidazol 500 mg cada 6 horas + intravaginal 500 mg cada 12 horas por 14 días.
En mujeres embarazadas se sugiere postergar el tratamiento hasta después del primer trimestre.
Debe tratarse a la pareja.
Virus de la Inmunodeficiencia Humana (V.I.H)
El 5.6.1981 salió en el M.M.W.R la descripción de cinco varones homosexuales de Los Angeles con Neumonía por Pneumocystis carinii. Tres de tres estudiados tenían déficit importante de la inmunidad celular.
En Mayo de 1983 se diagnóstico un varón homosexual de 56 años con Sarcoma de Kaposi en el Centro Médico de Caracas y el Instituto Nacional de Inmunología. Su inmunidad celular estaba muy alterada. En Agosto de ese año, una joven madre llego de Houston con diarrea intratable y enfermedad respiratoria. Se demostró Cryptosporidium, tanto en heces como en secrecion bronquial. Murió a los cuatro meses. Tuvo cesarea por gemelos en 1980 y, por sangramiento post intervención, recibió transfusiones. Sus hijos están sanos. Su marido murió unos 4 años después, de S.I.D.A.
En los primeros años, la mayoría de los pacientes había tenido contacto sexual en el exterior. Predominaban varones homosexuales, aunque aparecieron infecciones en pacientes hemofílicos y se vieron las primeras mujeres y los primeros niños infectados.
La mortalidad era muy elevada, prácticamente todos los pacientes diagnósticados fallecían en los meses subsiguientes. El primer avance fue el tratamiento adecuado de las infecciones oportunistas. Luego reconocer que la profilaxis secundaria tenía un efecto favorable en sobrevida.
No obstante el mayor problema seguía siendo el control de la replicación viral. Los primeros resultados con AZT después de 1986 fueron espectaculares, pero difícilmente duraban más de tres o cuatro meses y la mortalidad seguía siendo muy elevada. El concepto de terapia combinada vino a Venezuela de manos del Dr. Jorge Villa (argentino, residenciado en Lyon/Francia) quien, usando una combinación peculiar (DDI + Hydroxiurea) tenía resultados favorables, empiezan a surgir conceptos donde biterapia era superior a monoterapia. La reunión en Vancouver de 1995 fue el lanzamiento de la terapia de alta eficacia, aceptada hoy en dia como tratamiento de elección, donde deben amplearse no menos de tres drogas antiretrovirales.
Número estimado de adultos y niños viviendo con el V.I.H (a fines del año 2004)
América del Norte 1,0 millón (540.000 – 1,6 millones)
Europa occidental y central 610.000 (480.000 – 760.000)
Europa oriental y Asia central 1,4 millones (920.000 – 2,1 millones)
Caribe 440.000 (270.000 – 780.000)
Africa del Norte y Oriente Medio 540.000 (230.000 – 1,5 millones)
Asia oriental 1,1 millones (560.000 – 1,8 millones)
Asia meridional y sudoriental 7,1 millones (4,4 – 10,6 millones)
América Latina 1,7 millones (1,3 – 2,2 millones)
Africa subsahariana 25,4 millones
Oceanía 35.000 (25.000 – 48.000)
Número estimado de nuevos casos de infección por el V.I.H en adultos y niños en el año 2004
América del Norte 44.000 (16.000 – 120.000)
Europa occidental y central 21.000 (14.000 – 38.000)
Europa oriental y Asia central 210.000 (110.000 – 480.000)
Caribe 53.000 (27.000 – 140.000)
Africa del Norte y Oriente Medio 92.000 (34.000 – 350.000)
Asia oriental 290.000 (84.000 – 830.000)
Asia meridional y sudoriental 890.000 (480.000 – 2,0 millones)
América Latina 240.000 (170.000 – 430.000)
Africa subsahariana 3,1 millones (2,7 – 3,8 millones)
Oceanía 5.000 (2.100 – 13.000)
Total: 4,9 (4,3 – 6,4) millones
PREVALENCIA DE VIH EN EL MUNDO (Wainberg MA Engl J Med 2005;352:747-750)
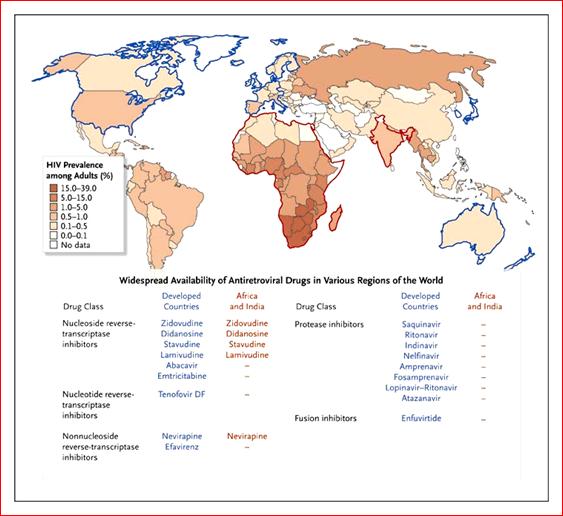
PREVALENCIA DE VIH EN EL MUNDO (Wainberg MA Engl J Med 2005;352:747-750)
Situación del VIH/SIDA en Las Américas y el Caribe
La prevalencia nacional de V.I.H en mujeres embarazadas es de aproximadamente del 2% o superior en seis países del Caribe: Bahamas, Belice, Guyana, Haití, República Dominicana, y Trinidad y Tabago.
La mayoría del resto de los países muestran una epidemia concentrada, a excepción de Honduras y Brasil, este último tiene el mayor número de personas que viven con V.I.H/S.I.D.A (sobre todo al sudeste)
En la región hay diferentes patrones epidemiológicos
(patrones usuales)
Iniciación sexual temprana
Sexo sin protección con múltiples parejas
Uso de drogas inyectables empleando material contaminado
En los países de América del Sur se transmitió principalmente por el Uso de Drogas Intravenosas (U.D.I), Hombres que tienen Sexo con Hombres (HSH) y actualmente diseminación Heterosexual.
En América Central la mayor parte de las infecciones se transmitió por HSH y actualmente Heterosexual.
En el Caribe predomina la transmisión Heterosexual, la excepción es Puerto Rico donde U.D.I aparece como principal factor.
La epidemia más grave afecta en la Isla Española, dividida entre Haití y República Dominicana.
Características de la población
La población de 10 a 24 años representa el 30%
El 80% de la población joven vive en ciudades y 47% son pobres.
Los jóvenes integran del 44 al 71% de la población económicamente activa.
Del 12 al 40% de la población joven ni estudia, ni trabaja.
El 50% de los adolescentes menores de 17 años son sexualmente activos; solo el 10% usa algún método anticonceptivo.
La epidemia en U.S.A
En el 2004 se comprobó que más de 1 millón de americanos viven con el V.I.H. El 70% de las nuevas infecciones en el 2000 fueron en varones (42% HSH, 33% heterosexuales y 25% IVDs)
El 75% de las mujeres que adquirieron infección en el 2000 fue por vía heterosexual 25% IVDs. De las infecciones nuevas 64% fueron en mujeres negras, 18% hispánicas y 18% blancas. Asociado a niveles socioeconómicos muy bajos.
Situación Nacional venezolana
El número estimado de personas viviendo en Venezuela con V.I.H/S.I.D.A hacia finales de 2003 era de 107.280 personas (con un rango de 79.960 y 150.420 personas). En el 2004 se estiman 114.350 infectados con V.I.H y un total de 33.080 mujeres infectadas. Para el año 2015 si se mantienen los supuestos se proyectaría un total de 172.420 infectados (escenario promedio) Situación Epidemiológica del V.I.H/S.I.D.A en Venezuela-Informe-Hans Salas Maronsky, José Miguel Campos Marrero
|
Pacientes atendidos por MSDS & IVSS |
|||||
|
Edades |
Niños |
Hombres |
Ninas |
Mujeres |
Total |
|
30 a 34 |
|
1.650 |
|
503 |
2.153 |
|
25 a 29 |
|
1.367 |
|
698 |
2.065 |
|
35 a 39 |
|
1.339 |
|
411 |
1.750 |
|
20 a 24 |
|
1.138 |
|
502 |
1.640 |
|
40 a 44 |
|
1.103 |
|
269 |
1.372 |
|
45 a 49 |
|
538 |
|
120 |
658 |
|
50 a 54 |
|
435 |
|
75 |
510 |
|
15 a 19 |
|
236 |
|
131 |
367 |
|
55 a 59 |
|
222 |
|
49 |
271 |
|
5 a 9 |
77 |
|
92 |
|
169 |
|
0 a 4 |
59 |
|
107 |
|
166 |
|
60 a 64 |
|
76 |
|
51 |
127 |
|
10 a 14 |
30 |
|
44 |
|
74 |
|
65 a 69 |
|
36 |
|
6 |
42 |
|
70 y mas |
|
18 |
|
9 |
27 |
|
|
166 |
8.158 |
243 |
2.824 |
11.391 |
|
|
|
1.913 |
|
526 |
2.439 |
|
|
166 |
10.071 |
243 |
3.350 |
13.830 |
|
|
1% |
73% |
2% |
24% |
|
|
Fuente |
PNSIDA / ITS MSDS Fecha 30 de Agosto de 2004 |
|
|
|
|
Alta proporción de Mujeres afectadas
1990 Relación Hombre: Mujer 17 : 1. (Situación Actual de la Epidemia en Venezuela Informe de Avance para las Metas del Milenio Consultor: Hans Salas Grupo Técnico)
2004 Relación Hombre: Mujer 4 :1. (Fuente: Vigilancia Epidemiológica, MSDS/Pacientes recibiendo tratamiento. ARV)
SITUACIONES CRÍTICAS
Incremento de la Prevalencia en Embarazadas.
Maternidad Concepción Palacios 1997 – 2001: 0,06 a 0,28 % (x 5)
 |
Datos proporcionados por la Dra. Marlene Carneiro Unidad VIH/SIDA Maternidad Concepción Palacios
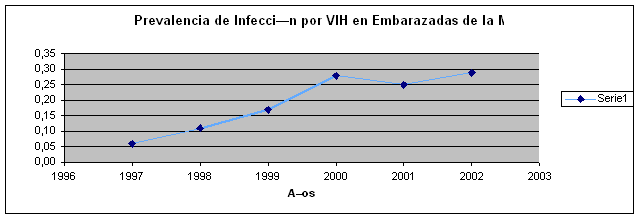 |
Prevalencias Estimadas: HSH > 5% (10-30%), Trabajadoras Sexuales 1- 3.6%, Embarazadas < 0.5 % (Informe de Avance para las Metas del Milenio
Febrero 2004 Asesor: Dr. Hans Salas Grupo Técnico ONUSIDA)
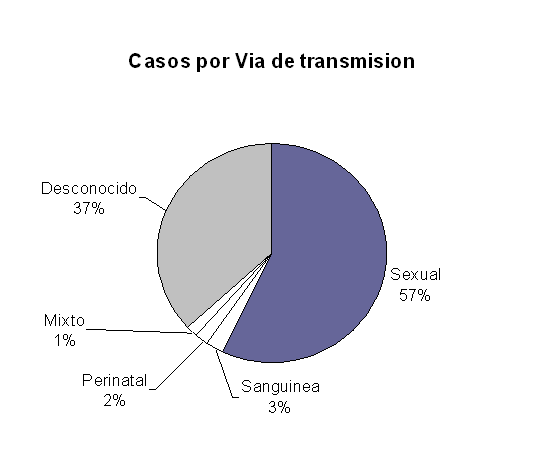
Estimaciones Venezuela MSDS y ONG´s
n Para Junio de 2005: 13.728 venezolanos recibían medicación antirretroviral a través del sistema público. De ellos, 419 son niños.
n 10.664 son varones y 3.064 son mujeres
n Entre 1998 y 2005 se han atendido 690 mujeres embarazadas
n Por cada caso de SIDA puede haber entre 10 y 20 casos de portadores del VIH: eso implica entre 150 mil y 300 mil personas infectadas. Probablemente el número es bastante mayor.
n Sólo un 5% de los portadores conoce su condición.
Infección por VIH involucra un complejo juego de replicación viral y defensas inmunes. La expresión clínica en estadios tempranos de la enfermedad (Sindrome Retroviral Agudo) es similar a otras infecciones virales agudas, elementos característicos de los estadíos tardíos reflejan la destrucción inmune, principalmente causada por la pérdida de linfocitos T CD4, los cuales son factores críticos para modular la respuesta inmune del huésped.
La secuencia de eventos es del siguiente modo: El V.I.H se trasmite a través de las barreras mucocutáneas con extensión al tejido linfático regional (días)
viremia masiva con máximos niveles de ARN del virus de V.I.H (carga viral)plasmáticos 2 a 4 semanas después de la transmisión, expresada como Síndrome Antiretroviral Agudo, esto se acompaña por un alto riesgo de transmisión del V.I.H a otros, amplia diseminación y extenso involucramiento de los ganglios linfáticos (semanas): respuesta inmune con control parcial adscrito a respuesta de las células T citotóxicas (primariamente Linfocitos TCD8) que es regulado por la respuestas de citoquinas específicas CD4 para el V.I.H y luego con seroconversión (semanas-meses) replicación del V.I.H persistente con niveles relativamente constantes de viremia de ARN de V.I.H después que el “set point” es establecido aproximadamente a los 4 meses después de la transmisión de V.I.H. Una vez que el Set point es alcanzado el contaje de células CD4 disminuye progresivamente, y la carga viral se eleva sólo levemente. El contaje de CD4 disminuye en un promedio de 50/mm3/año hasta una media de 8 a 10 años masiva destrucción del sistema inmune con susceptibilidad a infecciones oportunistas y tumores oportunistas cuando los linfocitos TCD4 alcanzan niveles <200/mm3.
La tasa de replicación del virus de Inmunodeficiencia Adquirida en pacientes crónicamente infectados se encuentra en un rango de 18 a 460 células/mm3 y en un promedio de 1010 viriones/ día. El blanco principal son los linfocitos TCD4 y la destrucción celular representa el efecto del clearence viral por los linfocitos T citotóxicos o “células Killer”. Estimados actuales son que los adultos sanos abrigan un rango de células CD4 de 1012; aproximadamente del 10 a 25% de la población de CD4 se infectan durante el estadío temprano de la infección por el V.I.H, y la infección por el VIH resulta en destrucción de cerca de unas 109 células CD4/día. La implicación es que el 30% del total corporal de carga de V.I.H y el 6 a 7 % de los linfocitos TCD4 se entrega diariamente. Estos datos son aproximaciones, ya que la kinética del V.I.H y de los linfocitos TCD4 en pacientes individuales es ampliamente variable.
El curso de la infección sin terapia tiene un promedio de aproximadamente 10 años desde el momento de la infección inicial al diagnóstico de alguna enfermedad definitoria de S.I.D.A. En algunos pacientes, la tasa de pérdida de CD4 es rampante con contajes de <200 células en 2 años (“progresadores rápidos”), en el otro extremo son los “no progresadores crónicos” definidos como pacientes con infección por V.I.H por más de 8 años y contajes de CD4 por encima de 500 células/mm3, sin tratamiento antirretroviral. Estas variaciones en el curso de la infección se cree que sean dependientes de la respuesta de los linfocitos T citotóxicos (células TCD8). El problema es el rápido consumo de de linfocitos TCD4 por un V.I.H rápidamente replicante. La caída de CD4 o la tasa de descenso dependen consecuentemente de la carga viral, en un estudio se demostró una disminución de 4% de CD4/año por cada logaritmo de carga viral. La implicación de estas observaciones es que el control de la replicación del V.I.H en estadios tempranos de la enfermedad (Síndrome Retroviral Agudo) ya sea por las defensas naturales o por Terapia Antiretroviral de Alta Eficiencia (TARAE) puede llevar a ser un “no progresador por largo tiempo”.
Vía de transmisión
El contacto sexual es la forma predominante de transmisión del V.I.H alrededor del mundo. La probabilidad de adquirir o transmitir el V.I.H se relaciona con el número de parejas y la prevalencia de infección por V.I.H en la población. La transmisión sexual es relativamente ineficiente, pero factores conductuales y biológicos influencian la probabilidad de transmisión en un encuentro sexual. La eficiencia de transmisión del V.I.H en parejas serodiscordantes (uno V.I.H + y otro miembro de la pareja V.I.H-) sin terapia antirretroviral o sin el uso del condon se ha estimado en un 0.2%. Esta estimación se ha basado es una encuesta longitudinal de parejas serodiscordantes en Uganda; la frecuencia de transmisión fue de 1/558 actos de relación sexual. Por otro lado sexo anal ha sido encontrado, consistentemente, ser de mayor riesgo que el sexo vaginal, y este último a su vez es de mayor riesgo que el oral, y la coexistencia de una infección de transmisión sexual (más notablemente la presencia de enfermedad ulcerativa genital) aumenta en forma importante la infectividad y la susceptibilidad de los individuos.
Entre usadores de drogas endovenosas, el V.I.H se transmite por exposición parenteral de sangre infectada con V.I.H a través del uso de agujas contaminadas u otros equipos para inyectarse. Factores específicos que se han asociado con V.I.H entre usadores de drogas endovenosas incluyen usar drogas endovenosas desde 1977, la frecuencia con la que comparten agujas, números de personas que comparten agujas, número de inyecciones al día, número medio de inyecciones en las “galerias de inyección” y prevalencia de V.I.H en las áreas de residencia.
La mayoría de los estudios han encontrado tasas más altas de infección por V.I.H en pacientes que se inyectan cocaína y heroína, que en los que se inyectan sólo heroína, probablemente debido a la mayor frecuencia de las inyecciones de cocaína.
En los pacientes usadores de drogas endovenosas infectados se ha encontrado una tasa más elevada de enfermedades de transmisión sexual que en individuos usadores de drogas pero no infectados, sugiriendo que algunas de estas infecciones pueden haber sido transmitidas a través de contactos sexuales sin protección.
Tratamiento del problema de adicción, programas para sacarlos de las calles y de intercambio de agujas y jeringas, esfuerzos educacionales acerca de lo que significa el S.I.D.A y programas de consejería sobre V.I.H y pruebas de despistaje, han mostrado todos ser efectivos en reducir, pero no en eliminar el riesgo de transmisión de V.I.H en estas poblaciones. El riesgo con una aguja hueca de una fuente infectada con V.I.H es de aproximadamente 0.3% o de 1/300.
Receptores de sangre o productos sanguíneos no examinados de pacientes infectados con V.I.H son de alto riesgo para infección por el VIH.
El V.I.H ha sido transmitido a través de sangre total, componentes celulares sanguíneos, plasma y factores de coagulación. La probabilidad que una persona se infecte con V.I.H después de recibir un único derivado sanguíneo documentado ser V.I.H positivo es de prácticamente un 100%.
El riesgo de transmisión de V.I.H a través de sangre examinada para descartar V.I.H ha sido estimado de 1 en 200.000 a 1 en 2.000.000 por unidad transfundida en Estados Unidos de Norteamerica. El riesgo de infección por V.I.H en pacientes con hemofilia quienes recibian factores de coagulación derivados de componentes sanguíneos de cientos de donantes fue sustancialmente elevado antes de 1984-1985, pero actualmente es bastante bajo. Transmisión de V.I.H por transplante de hígado, corazón, riñón pancreas, hueso, y posiblemente piel ha sido reportada. Tejidos relativamente avasculares como la córnea y los tejidos procesados no se han asociado con transmisión.
Otros productos sanguíneos o plasmáticos, tales como globulina inmune para hepatitis B, globulina sérica inmune, globulina inmune Rh (D) y vacuna de hepatitis B, son preparados usando uno de varios procesos fraccionados que inactivan el V.I.H, por lo cual el uso de estos productos no se ha asociado con transmisión.
Transmisión vertical de V.I.H desde una madre infectada a su hijo puede ocurrir durante la gestación (in útero), al momento del parto (en el intraparto), o en el posparto por amamantar al recién nacido. La ocurrencia de infección intrauteriana se ha soportado por la detección de V.I.H tanto en los tejidos fetales (tan temprano como a las 8 semanas de gestación) como en el tejido placentario infectado in vivo e in vitro.
En adición, el 30 a 50% de los recién nacidos infectados tenían test positivos por P.C.R o por cultivo, de V.I.H al nacer, lo cual también sugiere transmisión intrauterina. Información acumulada sugiere que una proporción importante de las transmisiones verticales pueden ocurrir durante el período intraparto. Tanto el parto vaginal, como por cesárea, presentan frecuentes y variadas oportunidades para que el recién nacido esté expuesto a la sangre materna y a los fluídos cervicovaginales.
Aunque estadísticamente se han encontrado tasas similares de transmisión de V.I.H en ambas rutas, un metaanálisis demostró que el uso de cesárea electiva disminuye el riesgo de transmisión perinatal, además del uso de tratamiento antirretroviral. No obstante trabajos más recientes parecieran indicar que si las madres se encuentran indetectables o con cargas virales por debajo de 1000 copias/ml el riesgo de transmisión es igual en ambos procedimientos. La tasa de transmisión perinatal es cerca de un 23% con parto vaginal en pacientes no tratadas, estos números disminuyen a menos de un 2% en aquellas pacientes en TARAE. El aislamiento del V.I.H en la leche materna ha sido bien reportado en aquellas madres que infectaron a sus hijos en el período posparto, a través de la leche materna, cuando fueron contagiadas por transfusiones posparto. El riesgo atribuible de transmisión a través de la leche materna se encuentra entre 14 a un 29%, fue determinado por la data proviniente de países sin acceso al tratamiento antirretroviral.
Exposición cutánea, de membranas muscosas, y percutánea a sangre o fluídos corporales contaminados puede ocurrir frecuentemente en los sitios de trabajo de los trabajadores de la salud. Esta exposición ha resultado en transmisión ocupacional de la infección por el V.I.H. Datos provinientes de múltiples proyectos de vigilancia intrahospitalaria entre trabajadores de salud indican que el riesgo de transmisión después de una exposición percutánea es de aproximadamente un 0.3%.
Otros modos de transmisión: Aunque el V.I.H ha sido aislado de una gran variedad de fluídos corporales, solamente el contacto con sangre, semen u otras secreciones genitales y leche materna, han sido implicados como fuente de infección. Estudios epidemiológicos y de laboratorio indican que la infectibvidad de la saliva de pacientes con V.I.H a través de mordeduras humanas o contacto ocupacional es extremadamente baja, esto probablemente se deba a las muy bajas concentraciones del V.I.H en la saliva. Del mismo modo estudios epidemiológicos y de laboratorio no han encontrado evidencia de replicación del V.I.H en inséctos, transmisión mecánica in vitro del V.I.H o transmisión a través de succión o mordedura de inséctos.
Todas estas tasas se correlacionan altamente con la carga viral de la fuente. Análisis de un estudio de parejas serodiscordantes indica que el riesgo de transmisión se incrementa en aproximadamente 2.5 veces por cada 10 log de incremento de la carga viral. Estos hallazgos enfatizan la relativa eficiencia de transmisión de V.I.H con el sindrome retroviral agudo donde las cargas virales son especialmente elevadas, un riesgo que es “breve pero eficiente”.
Factores de Riesgo (se recomienda realizar serología)
a. Hombres que tienen sexo con hombres
b. Drogadictos endovenosos.
c. Parejas sexuales de pacientes conocidos con infección por V.I.H
d. Prostitutas.
e. Promiscuidad sexual (más de tres parejas diferentes por año)
f. Pacientes politransfundidos entre 1.978 y 1.985
g. Pacientes con otras infecciones de transmisión sexual
h. Facilidad en la ingesta de farmacos erectógenos en hombres entre los 50-70 años, que facilitaría las relaciones sexuales, por su alta eficacia, y con ello aumentaría el riesgo de presentar contagio con cualquier I.T.S entre ellas con el V.I.H, ya que se repetirian patrones de conducta sexual que se tenían en la juventud y adultez temprana (promiscuidad, sexo sin protección, etc). Esto ha sido demostrado en estudios que reflejan el aumento de incidencia de I.T.S en grupos etarios que no eran usuales para ello (como el grupo de 50-70 años)
i. Pacientes con condiciones clínicas asociadas a infección por el V.I.H (linfadenopatías generalizadas, pérdida de peso inexplicable, fiebre, diarrea, demencia, enfermedades como: T.B.C, herpes simplex generalizado, candidiasis crónica, etc).
j. Mujeres en edad reproductiva (evitar transmisión perinatal).
k. Niños nacidos de madres V.I.H positivas o con alto riesgo para este.
l. Personas con exposición ocupacional sostenida que pueda ponerlos en riesgo de infección por V.I.H (exposición a lesiones percutáneas o mucocutáneas con sangre u otros fluídos potencialmente contaminantes).
m. Trabajadores de la salud que desarrollan procedimientos invasivos que los exponen a riesgo de infección por V.I.H, como procedimientos en cavidades cerradas con la mano, o uso de los dedos en el mismo campo donde hay agujas u otro objeto cortante pobremente visualizado, entre otros.
Diagnóstico
Examen físico.
Analizar conductas de riesgo.
Test de laboratorio: Serología para V.I.H: Deberá realizarse a todas aquellas personas sexualmente activas.
La prueba diagnóstica característica es la determinacion de anticuerpos por ensayo, imnunoenzimatica tipo Elisa, que tiene una sensibilidad en general del 93 al 100%. Para test licenciados bajo condiciones experimientales óptimas la sensibilidad es mayor de un 99%. Elisas falsamente negativos pueden ocurrir durante infección primaria por V.I.H, en pacientes inmunosuprimidos (incluyendo ocasionalmente pacientes con S.I.D.A en estadíos avanzados) y con errores en el marcaje y manipulación de la muestra.
Además, H.I.V-1 Elisa es relativamente insensible a infección por H.I.V-2, la tasa de reactividad en suero de pacientes conocidos con infección por V.I.H-2 se encuentra entre un 60 y un 90%. Adición de un antígeno recombinante de V.I.H-2 ha resultadado en Elisas que son sensibles para la detección de ambos retrovirus.
La especificidad de V.I.H-Elisa repetidamente reactivo es de aproximadamente un 99%. Causas de Elisas falsos positivos incluyen: errores humanos, hemodiálisis, un test de reagina plasmática rápida (R.P.R) positivo, problemeas médicos concomitantes como: desórdenes autoimunes, mieloma múltiple, hemofilia y hepatitis alcohólica. Debido a las implicaciones de un Elisa positivo, la recomendación antes de reportarlo es confirmar la prueba con un Western Blot o si no es posible, al menos repetir el Elisa de nuevo con una prueba que contenga diferentes antígenos, esta última aproximación fue aprobada por la Organización Mundial de la Salud, sobre todo para países en vías de desarrollo.
La prueba confirmatoria es a través de Western Blot, donde anticuerpos humanos son dirigidos contra proteínas específicas del V.I.H. Un WB se considera positivo cuando presenta 2 de las siguientes bandas: p24, gp41, y gp120/160. La ausencia de cualquier banda se considera negativa, y la presencia de bandas que no llenan el criterio se denomina indeterminado. Es menos sensible que el ELISA en los períodos iniciales de la infección. WB falsos positivos se han reportado en hiperbilirrubinemia, desórdenes del tejido conectivo y gamampatias policlonales.
Existen algunos métodos no aprobados por la F.D.A para la detección directa del V.I.H. Sin embargo hay situaciones en las cuales las pruebas serológicas para infección por V.I.H no son ni específicas ni sensibles para diagnosticarlo de forma segura. En estos casos, muchos médicos utilizan uno o más ensayos para la detección directa de proteínas virales o ácidos nucleicos. Debido a que estos test no son aprobados por la F.D.A y debido a que no todos se encuentran estandarizados, la infección por el V.I.H deberá confirmarse utilizando más de uno de estos ensayos.
Incluyen la Detección de Antígeno p24. Este es desarrollado usando ELISA. Ensayos disponibles pueden en forma segura detectar más de 10pg/ml de antígeno p24. Modificaciones que pueden detectar inmuno complejos de antígeno p24 también se encuentran disponibles. Estas últimas son aproximadamente dos veces más sensibles para la detección de V.I.H que los ensayos para antígeno p24 convencionales. Este puede ser encontrado en suero o plasma durante la fase aguda de infección primaria por V.I.H y durante estadíos tardíos y siintomáticos de la infección.
Solamente 4% de los adultos infectados por VIH asintomáticos tienen antígeno p24 detectable. Esta proporción se eleva a 70% en pacientes con enfermedad avanzada o S.I.DA. Antígeno p24 también puede ser usado para diagnósticar infección por V.I.H en niños, con una sensibilidad de un 50 a 75% y una especificidad mayor de 95%. Esta sensibilidad disminuye en niños asintomáticos y en niños menores de 6 meses de edad con un rango de 0 a 20% en el primer mes de vida. Niños que son antígeno p24 positivo son más probables que progresen clinicamente. Aunque el antígeno p24 es muy específico de infección por V.I.H, es relativamente insensible cuando se compara con las pruebas de PCR para los ácidos nucléicos, y un resultado de antígeno p24 negativo no descarta la presencia de infección por V.I.H.
Detección y Cuantificación de ácidos Nucléicos. Detección de ADN proviral: Detección de A.D.N proviral altemente sensible puede ser llevado a cabo usando P.C.R, el cual involucra la amplificación anzimática de un segmento del A.D.N utilizando específicos primers oligonucleótidos. Un kit que amplifica un corto segmento de la región gag del H.I.V-1 está disponible comercialmente (Amplicor assay, Roche Molecular Systems). La sensibilidad de esta prueba para detectar infección por V.I.H-1 establecida es mayor del 95% y la especificidad es mayor de 98%. La sensibilidad de esta prueba para la detección de V.I.H-1 en niños menores de 2 años va de 75 a 97% en diferentes estudios. La sensibilidad del P.C.R en niños de 1 a 6 meses de edad es más baja que en niños mayores. Causas de resultados falsos negativos incluyen errores en el etiquetado, manejo y procesamiento de la muestra, variación de la secuencia en el primer sitio de unión y bajo número de copias del A.D.N proviral.
Detección y Cuantificación y Detección del ARN viral tipo 1 del Virus de Inmunodeficiencia Humana: Un número de diferentes ensayos están comercialmente disponibles. Tres pruebas son ampliamente usadas, dos basadas en el uso de amplificación enzimática de ácidos nucléicos blanco y la tercera utiliza amplicación de la señal por hibridización de la cadena ramificada del A.D.N. Debido a su disponibilidad, detección de A.R.N de V.I.H ha sido utilizado por algunos médicos para detectar la presencia de infección por V.I.H en pacientes con infección aguda o en aquellos que presentan H.I.V-Elisa reactivo y WB indeterminado, aunque este test no está aprobado por la F.D.A para esta indicación.
Este método parece ser bastante sensible para la detección de infección por VIH en estas circunstancias, aunque resultados falsos positivos, usualmente con números muy bajos de copias, han sido reportados.
Cultivo del Virus de Inmunodeficiencia Humana: Puede realizarse utilizando plasma o globulos blancos. Cultivos plasmaticos raramente son positivos en pacientes asintomaticos y los cultivos de celulas blancas son mas frecuentemente utilizados para diagnosticar infeccion por V.I.H. Un cultivo positivo es definido como aquél donde hay una producción sostenida de antígeno p24. La mayoría de los cultivos de pacientes positivos no tratados se tornan positivos en las primeras tres semanas de incubacion.
EVALUACION BASICA DE LOS PACIENTES CON V.I.H
Todos los pacientes deben tener una historia médica completa, examinación física y evaluación de laboratorio. El propósito de ésto es confirmar la presencia de infección por V.I.H, determinar si la infección por V.I.H es aguda, determinar la presencia de coinfecciones y evaluar sus condiciones generales de salud.
Los siguientes Test de laboratorio deberán desarrollarse en cada paciente nuevo durante su evaluación inicial
1. Test de anticuerpos contra V.I.H (si no esta disponible el test
confirmatorio).
2. Contaje de células CD4.
3. Carga Viral de V.I.H (A.R.N).
4. Hematología completa, transaminasas, BUN y creatinina, uroanálisis,
V.D.R.L o R.P.R, P.P.D (a menos que tenga historia de tuberculosis o un
P.P.D previo positivo), IgG para Toxoplasma gondii, Serología para
hepatitis A, B y C y citología en las mujeres.
5. Glicemia en ayunas y perfil lipídico.
Adicionalmente se deberán practicar
1. Test de resistencia antiretroviral si el paciente esta crónicamente infectado
previo al inicio de TARAE (opcional).
2. Un test para Chlamydia trachomatis y Neisseria gonorrhoeae (es opcional),
para tratar de identificar las conductas de riesgo y la necesidad de tratar
I.T.S.
3. Radiología de tórax si está clínicamente indicado.
4. Los pacientes que viven con V.I.H frecuentemente llevan consigo múltiples
problemas médicos, psiquiátricos y sociales, por tanto la evaluación deberá
descartar uso de sustancias de abuso, factores económicos, apoyo social,
enfermedad mental, co morbilidades y otros factores conocidos que puedan
alterar la capacidad de adherirse a un tratamiento antirretroviral y por
tanto alterar toda la evolución de la enfermedad. Una vez detectados estos
factores deben ser manejados de acuerdo a los hallazgos y de un modo
multidisciplinario.
TRATAMIENTO PARA ADOLESCENTES Y ADULTOS JOVENES CON INFECCIÓN POR V.I.H
La decisión de iniciar tratamiento para pacientes asintomáticos es compleja y deberá ser hecha con cuidadosa atención al paciente, consejería y educación. Es una enfermedad compleja que debe ser manejada por médicos especialistas en esta área.
Consideraciones para iniciar tratamiento deberán primariamente basarse en el pronóstico de sobrevida libre de enfermedad determinado por el contaje de celulas TCD4 de base. También es importante la carga Viral inicial, y el conocimiento de los potenciales beneficios y riesgos de iniciar TARAE en personas asintomáticas, incluyendo efectos adversos a corto o largo plazo de muchos de los medicamentos y de la probabilidad después de una adecuada consejería que el paciente se apegue al régimen prescrito.
Las recomendaciones varian de acuerdo a los valores de células TCD4 y Carga Viral. Trabajos clínicos randomizados proveen fuerte evidencia de la mejoría de la sobrevida y la reducción de la progresión de la enfermedad cuando se tratan pacientes sintomáticos y pacientes con contaje de linfocitos TCD4 por debajo de 200 celulas/mm3. Cohortes observacionales indican una fuerte relacion entre contajes de CD4 bajos y niveles de Carga Viral altos en términos de progresión de enfermedad a SIDA en pacientes experimentados sin tratamiento y en aquellos pacientes que nunca han recibido tratamiento.
Ahora el momento óptimo para iniciar TARAE entre pacientes asintomaticos con contajes de linfocitos TCD4 mayores de 200 celulas/mm3 se desconoce. Para estos pacientes, la sugerencia de terapia deberá sopesar otras consideraciones, tales como que el paciente este preparado para iniciar tratamiento y el potencial de toxicidad de las drogas. Después de considerar los datos disponibles en términos de riesgo relativo de progresión a SIDA en niveles determinados de contaje de linfocitos TCD4 y de Carga Viral, y el potencial riesgo y beneficio de iniciar la TARAE, la mayoría de los especialistas en el área creen que la evidencia soporta iniciar tratamiento en personas infectados por el V.I.H asintomáticos con un contaje de células TCD4 de 200-350 células/mm3. Hay poca evidencia del beneficio de iniciar TARAE en pacientes asintomáticos con contaje de linfocitos TCD4 mayores de 350 células/mm3. La mayoría de los especialistas prefieren diferir el inicio de la terapia.
Mucho progreso ha sido hecho desde que monoterapia con Zidovudina demostró mejoría en la sobrevida de pacientes con enfermedad avanzada por el V.I.H a finales de los 80. Para octubre del 2003 habían 20 agentes antirretrovirales aprobados, pertenecientes a cuatro clases, con lo cual se diseña un régimen de combinación con al menos tres drogas. Estas cuatro clases de drogas incluyen Inhibidores de la Transcriptasa Reversa Nucleósidos (I.T.R.N), Inhibidores de la Transcriptasa Reversa No Nucleósidos (I.T.R.N.N), Inhibidores de Proteasa (IP) e Inhibidores de Fusión (IF). A la fecha la mayoría de los médicos experimentados en el área usan la terapia combinada en pacientes que nunca han recibido terapia antriretroviral basada en la combinación de tres regímenes de tratamiento diferentes, el regímen basado en I.T.R.N.N (1 ITRNN más 2 ITRN), regímenes basados en IP (1-2 IP más 2 ITRN), y un regímen triple basado en ITRN.
Sintomas clinicos
Los pacientes pueden estar asintomáticos, o presentar enfermedades definitorias de estadíos avanzados o S.I.D.A como son: linfoadenoaptías generalizadas, síndrome febril prolongado, pérdida de peso, síndrome diarreico crónico, candidiasis orofaríngea y esofagica, neumonía por P. carinii, toxoplasmosis cerebral, criptococosis meníngea, sarcoma de Kaposi, entre otros. Los sintomas no son evidentes hasta que la enfermedad se encuentra muy avanzada.
MANIFESTACIONES GENITOURINARIAS DEL SINDROME DE INMUNODEFICIENCIA ADQUIRIDA (V.I.H)
De una manera general los pacientes con S.I.D.A podrían presentar en el sistema urinario patologias tumorales oportunistas como Sarcoma de Kaposi ubicada en pene, uretra o testículo asi como también infecciones en próstata, epidídimo, testículos e infecciones urinarias en general.
Los pacientes con H.I.V presentan un 13 a 68% de retención de sustancias nitrogenadas, hematuria, proteinuria o piuria. Hay una mayor incidencia de infecciones polimicrobianas en el sistema urinario.
Además trastornos neurológicos que afectarán uroneurologicamente, el area tanto de llenado vesical, como el área de vaciamiento urinario, siendo vejigas con transtornos neurogénicos de etiología desconocida para el clínico que ve el caso. La incidencia de complicaciones neurológicas se estima en 30 a 40% de los casos. La complicación más frecuente es la retención aguda de orina en un 55% de los casos, debido posiblemente a arreflexia (en un 30 a 40% de los casos), con pacientes presentando hiperactividad vesical en un 25-30% de los casos y obstrucción de la salida vesical en 18% de los casos. El V.I.H produce afectación medular a nivel torácico y a nivel lumbosacro originando pérdida de los reflejos sacros. Todos los eventos urodinámicos podrían ser progresivos y cambiantes.
Las manifestaciones urológicas en el área de las nefropatías revelan que 1.4 a 2% de pacientes con S.I.D.A tienen compromiso renal, afectándose glomérulos, túbulos e intersticio. El hallazgo anatomopatológico más frecuente es una glomeruloesclerosis focal segmentaria. Cuando se hacen ecosonografías asintomaticos y los cultivos de celulas blancas son mas frecuentemente utilizados para diagnosticar infeccion por V.I.H. Un cultivo positivo es definido como aquél donde hay una producción sostenida de antígeno p24. La mayoría de los cultivos de pacientes positivos no tratados se tornan positivos en las primeras tres semanas de incubacion.
EVALUACION BASICA DE LOS PACIENTES CON V.I.H
Todos los pacientes deben tener una historia médica completa, examinación física y evaluación de laboratorio. El propósito de ésto es confirmar la presencia de infección por V.I.H, determinar si la infección por V.I.H es aguda, determinar la presencia de coinfecciones y evaluar sus condiciones generales de salud.
Los siguientes Test de laboratorio deberán desarrollarse en cada paciente nuevo durante su evaluación inicial
1. Test de anticuerpos contra V.I.H (si no esta disponible el test
confirmatorio).
2. Contaje de células CD4.
3. Carga Viral de V.I.H (A.R.N).
4. Hematología completa, transaminasas, BUN y creatinina, uroanálisis,
V.D.R.L o R.P.R, P.P.D (a menos que tenga historia de tuberculosis o un
P.P.D previo positivo), IgG para Toxoplasma gondii, Serología para
hepatitis A, B y C y citología en las mujeres.
5. Glicemia en ayunas y perfil lipídico.
Adicionalmente se deberán practicar
1. Test de resistencia antiretroviral si el paciente esta crónicamente infectado
previo al inicio de TARAE (opcional).
2. Un test para Chlamydia trachomatis y Neisseria gonorrhoeae (es opcional),
para tratar de identificar las conductas de riesgo y la necesidad de tratar
I.T.S.
3. Radiología de tórax si está clínicamente indicado.
4. Los pacientes que viven con V.I.H frecuentemente llevan consigo múltiples
problemas médicos, psiquiátricos y sociales, por tanto la evaluación deberá
descartar uso de sustancias de abuso, factores económicos, apoyo social,
enfermedad mental, co morbilidades y otros factores conocidos que puedan
alterar la capacidad de adherirse a un tratamiento antirretroviral y por
tanto alterar toda la evolución de la enfermedad. Una vez detectados estos
factores deben ser manejados de acuerdo a los hallazgos y de un modo
multidisciplinario.
TRATAMIENTO PARA ADOLESCENTES Y ADULTOS JOVENES CON INFECCIÓN POR V.I.H
La decisión de iniciar tratamiento para pacientes asintomáticos es compleja y deberá ser hecha con cuidadosa atención al paciente, consejería y educación. Es una enfermedad compleja que debe ser manejada por médicos especialistas en esta área.
Consideraciones para iniciar tratamiento deberán primariamente basarse en el pronóstico de sobrevida libre de enfermedad determinado por el contaje de celulas TCD4 de base. También es importante la carga Viral inicial, y el conocimiento de los potenciales beneficios y riesgos de iniciar TARAE en personas asintomáticas, incluyendo efectos adversos a corto o largo plazo de muchos de los medicamentos y de la probabilidad después de una adecuada consejería que el paciente se apegue al régimen prescrito.
Las recomendaciones varian de acuerdo a los valores de células TCD4 y Carga Viral. Trabajos clínicos randomizados proveen fuerte evidencia de la mejoría de la sobrevida y la reducción de la progresión de la enfermedad cuando se tratan pacientes sintomáticos y pacientes con contaje de linfocitos TCD4 por debajo de 200 celulas/mm3. Cohortes observacionales indican una fuerte relacion entre contajes de CD4 bajos y niveles de Carga Viral altos en términos de progresión de enfermedad a SIDA en pacientes experimentados sin tratamiento y en aquellos pacientes que nunca han recibido tratamiento.
Ahora el momento óptimo para iniciar TARAE entre pacientes asintomaticos con contajes de linfocitos TCD4 mayores de 200 celulas/mm3 se desconoce. Para estos pacientes, la sugerencia de terapia deberá sopesar otras consideraciones, tales como que el paciente este preparado para iniciar tratamiento y el potencial de toxicidad de las drogas. Después de considerar los datos disponibles en términos de riesgo relativo de progresión a SIDA en niveles determinados de contaje de linfocitos TCD4 y de Carga Viral, y el potencial riesgo y beneficio de iniciar la TARAE, la mayoría de los especialistas en el área creen que la evidencia soporta iniciar tratamiento en personas infectados por el V.I.H asintomáticos con un contaje de células TCD4 de 200-350 células/mm3. Hay poca evidencia del beneficio de iniciar TARAE en pacientes asintomáticos con contaje de linfocitos TCD4 mayores de 350 células/mm3. La mayoría de los especialistas prefieren diferir el inicio de la terapia.
Mucho progreso ha sido hecho desde que monoterapia con Zidovudina demostró mejoría en la sobrevida de pacientes con enfermedad avanzada por el V.I.H a finales de los 80. Para octubre del 2003 habían 20 agentes antirretrovirales aprobados, pertenecientes a cuatro clases, con lo cual se diseña un régimen de combinación con al menos tres drogas. Estas cuatro clases de drogas incluyen Inhibidores de la Transcriptasa Reversa Nucleósidos (I.T.R.N), Inhibidores de la Transcriptasa Reversa No Nucleósidos (I.T.R.N.N), Inhibidores de Proteasa (IP) e Inhibidores de Fusión (IF). A la fecha la mayoría de los médicos experimentados en el área usan la terapia combinada en pacientes que nunca han recibido terapia antriretroviral basada en la combinación de tres regímenes de tratamiento diferentes, el regímen basado en I.T.R.N.N (1 ITRNN más 2 ITRN), regímenes basados en IP (1-2 IP más 2 ITRN), y un regímen triple basado en ITRN.
Sintomas clinicos
Los pacientes pueden estar asintomáticos, o presentar enfermedades definitorias de estadíos avanzados o S.I.D.A como son: linfoadenoaptías generalizadas, síndrome febril prolongado, pérdida de peso, síndrome diarreico crónico, candidiasis orofaríngea y esofagica, neumonía por P. carinii, toxoplasmosis cerebral, criptococosis meníngea, sarcoma de Kaposi, entre otros. Los sintomas no son evidentes hasta que la enfermedad se encuentra muy avanzada.
MANIFESTACIONES GENITOURINARIAS DEL SINDROME DE INMUNODEFICIENCIA ADQUIRIDA (V.I.H)
De una manera general los pacientes con S.I.D.A podrían presentar en el sistema urinario patologias tumorales oportunistas como Sarcoma de Kaposi ubicada en pene, uretra o testículo asi como también infecciones en próstata, epidídimo, testículos e infecciones urinarias en general.
Los pacientes con H.I.V presentan un 13 a 68% de retención de sustancias nitrogenadas, hematuria, proteinuria o piuria. Hay una mayor incidencia de infecciones polimicrobianas en el sistema urinario.
Además trastornos neurológicos que afectarán uroneurologicamente, el area tanto de llenado vesical, como el área de vaciamiento urinario, siendo vejigas con transtornos neurogénicos de etiología desconocida para el clínico que ve el caso. La incidencia de complicaciones neurológicas se estima en 30 a 40% de los casos. La complicación más frecuente es la retención aguda de orina en un 55% de los casos, debido posiblemente a arreflexia (en un 30 a 40% de los casos), con pacientes presentando hiperactividad vesical en un 25-30% de los casos y obstrucción de la salida vesical en 18% de los casos. El V.I.H produce afectación medular a nivel torácico y a nivel lumbosacro originando pérdida de los reflejos sacros. Todos los eventos urodinámicos podrían ser progresivos y cambiantes.
Las manifestaciones urológicas en el área de las nefropatías revelan que 1.4 a 2% de pacientes con S.I.D.A tienen compromiso renal, afectándose glomérulos, túbulos e intersticio. El hallazgo anatomopatológico más frecuente es una glomeruloesclerosis focal segmentaria. Cuando se hacen ecosonografía o tomografías a pacientes con S.I.D.A podriamos ver agrandamiento global de ambos riñones sin la presencia de hidronefrosis ni de cicatrices parenquimatosas. La glomeruloesclerosis focal segmentaria produce usualmente agravamiento en 8 a 16 semanas y se estima que una vez diagnosticada el tiempo promedio hasta ocurrir la muerte son 4.5 meses.
Las prostatitis muestran un aumento de su prevalencia en pacientes con S.I.D.A del 14%.
Se puede presentar adenocarcinoma prostático en pacientes masculinos que tienen sexo con hombres, ancianos con V.I.H positivo. La manifestación más frecuente de enfermedad maligna en pacientes con S.I.D.A es el Sarcoma de Kaposi. Un 20% de éste se manifestará en el área genital, específicamente la región peneana. En otras ocasiones involucrará la uretra peneana y la zona meatal uretral, ocasionando dificultades miccionales.
En los pacientes con infección por V.I.H o S.I.D.A podriamos ver también atrofias testiculares debido posiblemente a estados febriles prolongados, infecciones testiculares, efectos gonadotóxicos por los medicamentos recibidos en su tratamiento. El hipogonadismo en los pacientes con S.I.D.A se debe a enfermedad hipofisiaria, hipotalámica, o enfermedad testicular primaria. Cuando se hacen autopsias en pacientes con S.I.D.A con infecciones sistémicas oportunistas tendrán compromiso testicular hasta en un 40% de los casos. Microorganismos como Toxoplasma gondii, Histoplasma capsulatum, Cándida albicans, Mycobacterium avium-intracelular, pueden estar involucrados. Igualmente se observa un aumento de tumores testiculares tanto germinales como no germinales.
A nivel epididimario puede presentarse obstrucción tubular por el proceso inflamatorio, los microorganismos usualmente implicados son Candida, Salmonella, Mycobacterium avium intracelular y Citomegalovirus.
En el área de la función eréctil tenemos que el paciente con S.I.D.A tiene una incidencia elevada de disfunción eréctil por el hipogonadismo, y la disminución de los niveles de testosterona sérica, así como a la presencia de atrofia testicular, síndromes depresivos y demencia relacionada al S.I.D.A.
Se han mencionado casos de cistitis intersticial en pacientes con S.I.D.A. En muchas ocasiones los síntomas urinarios serán la primera manifestación de Sindrome de Inmunodeficiencia Humana en éstos pacientes.
El advenimiento de la terapia antirretroviral de alta eficiencia ha logrado que todos estos eventos anteriormente mencionados, sean cada día más infrecuentes, y que esta enfermedad se trasforme en una enfermedad crónica que requiere minitoreo estrecho.
Virus del Papiloma Humano (V.P.H)
DEFINICION
Infección viral de transmisión sexual, de gran incidencia mundial (la primera en el mundo entero) sobre todo en poblaciones sexualmente activas, preferentemente jóvenes, lo cual no excluye las edades extremas, que infecta el epitelio de la piel y membranas mucosas (produciendo tumores epiteliales de piel y mucosas), con preferencias en ciertas zonas, usualmente son clínicamente asintomáticas y se manifiestan dermatológicamente como verrugas, lesiones planas, lesiones papiliformes o lesiones subclínicas o latentes que no logran verse a simple vista y sólo evidenciadas por test específicos (test del ácido acético y P.C.R) con la ayuda de magnificación como la utilización de colposcopio, y que cuando la infección la producen cepas oncogénicas de V.P.H (18,31,33,35,39,45,51,52,56,58,66) podrán responsabilizarse por la aparición de lesiones premalignas y malignas sobre todo displasias escamosas leves, moderadas o severas y cáncer de cuello uterino, ano, vulva, vagina y pene, por supuesto ayudado por factores predisponentes como virulencia de la cepa involucrada, grado de inmunidad del paciente, presencia o no de promiscuidad sexual y factores condicionantes como el stress-ansiedad o actividades que facilitan su adquisición (piscinas, baños de vapor, jacuzzi), ignorancia personal y en el caso del cáncer peneano, la presencia de fímosis o balanopostitis adhesiva que impida la retracción prepucial y con ello el diagnóstico, unido al aislamiento social sumado a ignorancia, vivir en caseríos alejados de ciudades con atención sanitaria, con falta de programas de educación sexual, promiscuidad, machismo y relaciones con mujeres portadoras del virus del papiloma humano. (Potenziani www.urologiaaldia.com Temas publicados 2000)
Todo esto ocasionará en muchos casos repercusiones psicológicas importantes no solo en el hombre afectado sino en la calidad de vida de la pareja afectada.
De V.P.H se incluyen más de 100 tipos o cepas diferentes y alrededor de 30 serotipos podrían ser transmitidos sexualmente. (Centers for Disease Control and Prevention. Sexually Transmitted Diseases Treatment Guidelines 2002. MMWR 2002;51(no. RR-6) (http://www.cdc.gov/std/spanish/STDFact-HPV-s.htm)
La transmisión es básicamente sexual, aun cuando existen casos donde hay contagios no sexuales. En mujeres con condilomas o N.I.C tendrán sus parejas un 60-70% de posibilidades de presentar V.P.H en la región penoescrotal.
Usualmente la mayoría de las infecciones por V.P.H son asintomáticas, no evidentes o subclínicas. En nuestra práctica diaria la mayoría de las infecciones son subclínicas y viene referidos usualmente por el médico ginecólogo de la pareja como parte del enfoque global, ya que las repercusiones o consecuencias se ven en las mujeres y no en los hombres, por lo cual se hace indispensable revisar al varón de la pareja, ya que aún cuando no es una entidad nosológica que “cura” con el tratamiento, su revisión y eliminación clínica cutánea del V.P.H será imprescindible para un mejor “control” de la enfermedad. Debido a esto, se hace indispensable la utilización de test como la impregnación de ácido acético al 3-5% de los tejidos peneanos y escrotales, así como la realización de la prueba de P.C.R (reacción en cadena de la polimerasa) para alcanzar el diagnóstico del V.P.H ayudado muchas veces por la realización de biopsias.
Por tanto una persona puede estar infectada con el V.P.H y no tener verrugas genitales. El virus puede permanecer en el organismo durante semanas o años sin mostrar síntomas. A veces las verrugas desaparecen espontáneamente. También hay varios tratamientos disponibles. Pero incluso después que han desaparecido las verrugas genitales, el virus aún puede estar presente. Se ha vinculado el V.P.H con algunos tipos de cáncer, incluyendo el de cérvix y la vulva. Las pruebas de Papanicolau frecuentes pueden ayudar a detectar los primeros síntomas del cáncer cervical.
Las verrugas genitales usualmente son causadas por serotipos 6 u 11. El V.P.H anogenital usualmente son de los serotipos 16, 18, 31, 33 y 35 asociados a cáncer cervical.
Como punto de interés sabemos que hombres con lesiones verrugosas en uretra en un 50% presentarán V.P.H en el líquido seminal. Hombres con lesiones hiperplásicas y/o cáncer podrían presentar V.P.H en tejido prostático. En madres parturientas con V.P.H el neonato pudiera presentar virus del papiloma humano en nasofarínge, laringe o cavidad oral. La auto inoculación se presenta en lesiones cutáneas con V.P.H del serotipo V.P.H 16.
La transmisión del V.P.H dependerá de la localización de las lesiones, de la cantidad de virus presente, de la naturaleza del contacto y del estado general inmunológico del paciente afectado. El potencial oncogénico lo tendremos de riesgo intermedio los serotipos 31,33,35,39,51,52,58,61.
De alto riesgo los serotipos 16,18,45 y 56 relacionados con NIC del alto grado y cáncer cervical uterino. De éstos serotipos el 16,18,31 y 45 son los responsables por mas del 80% de los cánceres cervicales en la mujer y en la actualidad se están llevando a cabos estudios de investigación Fase II y Fase III probando vacunas para combatir dichos serotipos.
Se ha demostrado que las vacunas son seguras y desarrollan inmunogenicidad. Se utilizan partículas como virus que tienen una capa externa proteica viral (E7) producida por células de insectos o de hongos. El Instituto Nacional de Salud de los Estados Unidos de Norteamérica (N.I.H) está sacando las conclusiones adecuadas en la medida que avancen los estudios para determinar el rol que podría jugar éstas vacunas en el tratamiento del cáncer cervical recurrente o persistente.
Un 62% de mujeres con V.P.H positivo tendrán en un 44% V.P.H de alto riesgo. Un 38% de pacientes con V.P.H negativos un 17% tendrán V.P.H de bajo riesgo y un 35% tendrán VPH de riesgo mixto (alto y bajo riesgo).
En hombres tenemos que un 40% de hombres con V.P.H positivo un 42% tendrá V.P.H de alto riesgo. En un 60% de pacientes con V.P.H negativo un 35% tendrá V.P.H de bajo riesgo y un 32% tendrá V.P.H de riesgo mixto.
En jóvenes que asisten al servicio médico de la Organización de Bienestar Estudiantil en la Universidad Central de Venezuela (Alfonzo 2003) cito textualmente del articulo extraido de: World Wide Web: http://www.scielo.org.ve/scielo. php? script= sci_ arttext&pid=S0798-04692003000200009 & lng=es&nrm=iso “se hizo detección y tipificación del V.P.H en 102 estudiantes universitarias que tenían citología o biopsia con cambios relacionados con el virus, mediante la técnica de reacción en cadena de la polimerasa (R.C.P) e hibridación. La positividad viral hallada fue del 63,7% con 76,9% de tipos de alto riesgo oncogénico. Un 9,2% de la población presentó infección mixta de alto y bajo riesgo. En el 18,5% de las muestras positivas el tipo de V.P.H fue indeterminado. Los cambios histológicos por V.P.H sin atípias se hallaron en el 45%, NIC I en el 20,6%, NIC II en el 5,9%, NIC III en el 1%. A mayor grado histológico se encontró un aumento de muestras positivas para el virus; en cambios sugestivos por VPH fue de 47,8%, en NIC I 80,9%, en NIC II 83,3% y en NIC III 100%; la misma relación se halló con los porcentajes de genotipos de alto riesgo: cambios sugestivos por V.P.H 34,7%; NIC I 57,1%; NIC II 100%, NIC III 100%. La presencia del virus se observó incrementada en los grupos etareos de mayor edad y también con el mayor número de parejas sexuales. En el estudio se determinó una alta prevalencia de infección por V.P.H (63,7%) en jóvenes de la población femenina estudiantil universitaria sexualmente activa, predominando los tipos de V.P.H de alto riesgo oncogénico con un total de 76,9% con respecto a un total de 13,8% correspondiente a los de bajo riesgo (incluyendo los de alto, bajo riesgo y las infecciones mixtas de ambos), (p<0,001). Debido al carácter oncogénico de los tipos virales involucrados y la edad juvenil de la población estudiada, la infección constituye un factor de riesgo potencial en la progresión posterior de las alteraciones hacia mayores grados de atipicidad y malignidad. En el diagnóstico histopatológico de las lesiones cervicales (74/102) se observó que el 62,1% (46/74) presentaban la lesión de Cambios sugestivos de infección por VPH, cabe destacar que el análisis molecular indicó que solo 22/46 (47,8%) de estos casos presentaron genoma viral, encontrándose según esto un sobre-diagnóstico en la apreciación histológica en esta clase de alteración. El 28,3% (21/74) resultaron NIC I, representando junto con las de Cambios sugestivos de infección por VPH, un total de 90,5% (67/74) de lesiones de bajo grado histológico. Se halló un 8,1% (6/74) de casos NIC II y un caso NIC III o sea el 1,3% (1/74), lo que corresponde a un total de lesiones de alto grado de 9,46%. Se encontraron además casos de lesiones del área vulvar constituidas por un 27,4% (28/102) de las cuales el 92,85% (26/28) resultaron condilomas y un 7,1% NIV I (2/28); siendo ambas lesiones de bajo grado histológico. Al analizar la asociación entre la infección por VPH y las lesiones presentes se observó que el 77,2% (17/22) de las pacientes con lesión de cambios sugestivos de infección por VPH presentaron virus de AR y el 9,09% (2/22) de BR. En las lesiones diagnosticadas como NIC I el 70,5% (12/17) correspondió a tipos de alto riesgo y solo el 5,8% (1/17) fueron de bajo riesgo. Con respecto a las lesiones de alto grado en el 100% (6/6) se detectó virus de alto riesgo oncogénico.La distribución de los diferentes tipos virales en las lesiones intraepiteliales escamosas, es distinta según las lesiones de bajo grado o alto grado que se presenten. Así en las lesiones de alto grado se observó el 100% de pacientes con virus de alto riesgo oncogénico, mientras que en las de bajo grado la distribución fue más heterogénea. Los resultados indican que existe una dependencia significativa entre las lesiones de alto grado histológico (NIC II y NIC III) y la positividad para el VPH (Chi-cuadrado: 8,74; p<0,05). En cuanto a la edad de las pacientes y su relación con la infección por el VPH, se observó que a medida que aumentó la edad de la población estudiada, se detectó un mayor porcentaje de pacientes positivas para el VPH y mayor presencia de tipos de alto riesgo. El análisis estadístico sin embargo, no mostró que los resultados sean significativos, así para la relación entre edad y positividad viral el valor de chi cuadrado fue p>0.250. Hay que observar que la disminución del número de pacientes en los grupos de edades mayores, afecta el análisis estadístico. Con relación al número de parejas sexuales se apreció en los grupos de pacientes que habían tenido más parejas, igualmente una aparente tendencia a presentar mayor número de muestras positivas para el virus . Con el mayor número de parejas se halló un porcentaje mayor de virus de alto riesgo oncogénico, en comparación con los de bajo riesgo
En otro excelente trabajo de las doctoras Scuceces y Paneccasio (2001),cito textualmente: disponible en la World Wide Web: http://www2.bvs.org.ve /scielo. php? script =sci_ arttext&pid=S0048-77322001000200006&lng=es&nrm=iso
El promedio de edad fue 32,86 años. La detección de virus papiloma humano se realizó por citología y biopsia dirigida en 20 casos (51,3%). Dieciocho pacientes (46,2%) eran portadoras de genotipos de virus del papiloma humano diferentes a los clasificados con riesgo epidemiológico. En 12 casos (30,7%) se detectaron lesiones intraepiteliales escamosas de alto grado seguidas por 11 casos (28,2%) de lesionesintraepiteliales escamosas de bajo grado y 1 caso tuvo carcinoma epidermoide. Veintiseis pacientes(53,1%) con lesión por virus papiloma humano a la biopsia dirigida y de las 7 pacientes con serotipos de virus del papiloma humano de alto riesgo el 42,9% (03) presentó lesión por virus del papiloma humano a labiopsia dirigida. El rol carcinogenético desarrollado por las infecciones de virus papiloma humano (V.P.H) está demostrado porla asociación con lesiones displásicas o francamente neoplásicas del cuello uterino. De los 68 tipos de V.H.P identificados, 23 son responsables de infecciones genitales. Los V.P.H 6, 11, 42 serelacionan con el 80%-90% de las lesiones condilomatosas vulvoperineales y conel 40%-60% de las lesiones cervicales de bajo grado histopatológico (NICI). Los VPH 16 , 18 , 31 , 33,38, y 39 han sido evidenciados en las lesiones cervicales preinvasivas (NIC II y III) o fracamente invasivas. De las 39 pacientes estudiadas portadoras de infección por V.P.H, el 58,9% tiene menos de 35 años, con edad promedio de 32,86 años. Es evidente la mayor frecuencia de lesión preinvasiva en mujeres jóvenes. Ello concuerda con lo obtenido por otros autores. Es probable que exista un vínculo con los patrones de conducta sexual, contracepción y procreación como lo reporta la literatura de 16- 25 años mostraron una incidencia de lsion intraepiitelial asociada a V.P.H un 30,8, al igual que el grupo de 36 a 45 años.
En otro estudio venezolano de la doctora Amabili y colaboradores (2005) titulado: “Estudio molecular de la infección por el Virus Papiloma Humano (V.P.H) en niños. Tipificación y correlación clínico-patológica. P de Amabili M, Michelli P, Castellanos A, Arteaga A, De Suárez L. Hospital de Niños "J.M de los Ríos", Venezuela, presentado en el XII Congreso de la Asociación panamericana de Infectología, VI Congreso Venezolano de Infectología, II Simposio Latinoamericano y del Caribe de Infecciones de Transmisión sexual efectuado del 15 al 18 de Mayo del año 23005 en Caracas y disponible en la pagina http://caibco.ucv.ve veremos: cito textualmente: “El objetivo del estudio fue la detección y tipificación del virus de Papiloma Humano (V.P.H) mediante la Reacción en Cadena de la Polimerasa (P.C.R) en niños y adolescentes. Establecer la incidencia de la infección por V.P.H en la población infantil. Conocer los genotipos más comunes prevalentes del virus. Establecer la correlación existente entre la edad , sexo y la suceptibilidad a la infección y evolución de las lesiones. Establecer la correlación de los estudios anatomopatológicos de las lesiones producidas por este virus, con el Método de la Reacción en Cadena de las Polimerasas (P.C.R). Se estudiaron cincuenta (50) pacientes de ambos sexos, distribuidos en edades según la O.M.S, que presentaron lesiones con características de ser causados por el VPH, procedentes de todo el país y atendidos en los servicios del Hospital de Niños "J.M de los Ríos". También fue incluido un grupo de 50 pacientes control "sanos" conformado por niños previamente evaluados de acuerdo a los criterios utilizados en el trabajo. A estos pacientes se les practicó la prueba de P.C.R para la detección viral de la región común L1, así como la tipificación para los tipos de V.P.H: 6, 11, 16, 18 y 33; y se les realizó estudios clínico-patológicos. A pesar de haber recibido muestras de distintas regiones del país, la mayoría se encuentra concentrada en el Dtto Capital y Edo. Miranda, dichos pacientes fueron atendidos mayormente por el servicio de ginecología seguido por ORL, dermatología y urología. En cuanto a la positividad viral determinada por P.C.R se encontraron 41/50 que representa el 82%. La prevalencia según los grupos etarios relacionados a la positividad viral se ubicaron entre los 2 a 6 años y los 12 a 18 años en la misma proporción. La positividad viral relacionada con el sexo refleja un eminente predominio del sexo femenino representado por un 73% comparado con el masculino que fue del 27%. De los tipos virales estudiados el tipo 6 prevalece en un 48% seguido del tipo 11, el 6 y 18, 18 y por último en la misma proporción 6 y 11, 6 y 16, el 6, 11 y 18. En cuanto a la localización por frecuencia de muestras positivas se encontró que la mayoría de estos casos se ubican en vulva, seguido de Laringe, perianal, vaginal, pene, vulva-perianal y en la mismafrecuencia vulva y dedos, periuretral, peribucal - manos y pene-perianal. De los cincuenta (50) casos estudiados 41 resultaron positivos para P.C.R y 9 negativos, esos mismos casos para biopsia resultaron 39 positivos y 11 negativos; siendo el P.C.R un elemento primordial para diagnosticar y tipificar el virus de papiloma humano.
El virus papiloma humano además de poder ubicarse en el pene, corona del glande, surco balanoprepucial, piel libre de prepucio, piel libre de tronco peneano, también se puede ver en vulva, escroto, perine piel peri anal y márgenes anales, y las intranales vistas en pacientes con relaciones sexuales anales (con una mayor frecuencia en hombres que tienen sexo con hombres). Se presenta también en cuello uterino, vagina, uretra y boca.
V.P.H del serotipo 6 y 11 ha sido asociado con verrugas conjuntivales, nasales, orales y laríngeas. Estos serotipos están raramente asociados a carcinoma de células escamosas de los genitales externos.
Las verrugas genitales pueden ser friables, dolorosas y pruriginosas dependiendo del tamaño de la verruga, del sitio y de la posición anatómica. Pacientes que presenten verrugas genitales pueden estar infectados simultáneamente con múltiples serotipos de V.P.H.
La infección por V.P.H representa solamente en los Estadios Unidos de Norteamérica un número de 1.2 millones de visitas por año. Actualmente la incidencia en nuestro país y en general en el mundo entero va de un 30 a un 90% en mujeres y hombres en edad sexual activa. Junto con infección por Chlamydia trachomatis es la infección de transmisión sexual más común en el mundo entero (Patsner 1991).
Se estima en 500.000 a 1 millón de nuevas infecciones de V.P.H por año solo en los Estados Unidos de Norteamérica (promedio 750.000 al año). En 1986 hubo en ése país 1.380.000 consultas médicas por V.P.H. Sabemos que podría existir el riesgo de infección con la primera relación sexual hasta en un 60%.
Los factores de riesgo para adquirir el V.P.H son: traumatismos o laceraciones locales, promiscuidad sexual, se describe tabaquismo, uso de anticonceptivos orales, coitos a edades tempranas y disminución de la inmunidad celular de variadas etiologías (stress, sida, pacientes trasplantados, enfermedades crónicas).
Es importante proyectar en la pareja y sobre todo en la mujer de la pareja, una visión cuidadosa y alertante de la enfermedad pero sin crear ansiedad, ya que muchas veces alteraremos considerablemente la calidad de vida diaria de nuestros pacientes con frases que podrían muchas veces originar trastornos emocionales en ocasiones definitivos tanto personales como en la pareja.
Hay más de 100 serotipos diferentes del virus de papiloma humano y alrededor de 20 a 30 serotipos de V.P.H pueden infectar el aparato genital (Color Atlas & Synopsis of Clinical Dermatology. Common and Serious diseases. Fitzpatrick TB, Johnson RA, Wolff K, Suurmond D.4th ed McGraw-Hill 2001, p862-873).
Hay investigaciones que sugieren que hasta un 75 por ciento de los adultos en los E.E.U.A han sido infectados con por lo menos un tipo del virus V.P.H. Algunos de los serotipos que atacan el aparato genital causan verrugas genitales, pero la mayoría de esas infecciones no son visibles, y no ocasionan síntomas. Algunos causan cáncer de cuello uterino, de la vulva o del pene, en esto casos asociado a un grado elevado de ignorancia, al hecho de vivir apartados de centros de salud y de sitios de información y muchas veces tener simultáneamente fimosis.
DATOS ESTADISTICOS Y EPIDEMIOLOGÍA
La epidemiología de la infección del Virus de Papiloma Humano es incompletamente entendida. Con excepción de algunas investigaciones de enfermedades del tracto genital, pocos estudios conducidos sistemáticamente han sido llevados a cabo. En adición, las técnicas para investigación sero-epidemiológica siguen siendo inadecuadas y el diagnóstico de las infecciones no genitales se ha basado primordialmente en la examinación física solamente.
Por tanto no tenemos la menor duda en afirmar que hay una infradenuncia de los casos de V.P.H. Los números que se manejan están muy por debajo de la realidad nacional y mundial. Un 60-70% de las parejas de pacientes infectados por VPH adquirirán la enfermedad.
Tres tipos cutáneos de V.P.H se han diseminado entre la población general. Verrugas comunes, las cuales representan más del 70% de todas las verrugas cutáneas, ocurren frecuentemente en niños en edad escolar, con una tasa de prevalencia de 4 a 20%. Aunque menos común (34% de las verrugas cutáneas), las verrugas plantares se observan frecuentemente entre adolescentes y adultos jóvenes. Verrugas planas o juveniles son las menos comunes de los tres tipos (4%) y ocurren predominantemente en niños. Otros grupos de alto riesgo para el desarrollo de verrugas cutáneas incluyen a los carniceros, empacadores de carne y personas que manipulan pescado.
El condiloma acuminado (condylomata acuminata) o verrugas anogenitales, es la enfermedad viral más común transmitida sexualmente en los Estados Unidos, y parece estar incrementándose rápidamente en incidencia. Se estima que aproximadamente 50.000 personas adquieren la enfermedad cada año. Infección por V.P.H del cuello uterino, ha aumentado como la causa más común de anormalidades de las células escamosas en las tinciones de Papanicolau.
No hay datos disponibles de la prevalencia de papilomatosis respiratoria recurrente (una enfermedad primaria de la laringe), pero la tasa se estima de 11 por 100.000 en jóvenes y 4.5 por 100.000 en personas adultas.
Contacto personal estrecho es importante para la transmisión de la mayoría de las verrugas cutáneas aunque se requiere mayor y más fuerte evidencia epidemiológica. Trauma menor en el sitio de la inoculación puede también ser importante, como es sugerido por la alta frecuencia de la enfermedad entre los que manipulan carne. Evidencia de que las verrugas anogenitales son transmitidas sexualmente incluye que la edad de ataque es similar a las de otras enfermedades de transmisión sexual y que la enfermedad se desarrolla en aproximadamente dos tercios de los contactos sexuales de las parejas con verrugas ano genitales. Adicionalmente las personas con verrugas anogenitales frecuentemente tienen otras enfermedades de transmisión sexual o historia de haberlas padecido.
Tipos particulares de V.P.H están asociadas con estas lesiones (más frecuentemente asociados los tipos 6 y 11) y son raramente encontrados en otras lesiones. Tener un gran número de contactos sexuales se ha asociado con mayor riesgo de condiloma acuminado o infección por V.P.H de la cérvix. A pesar de estas observaciones en adultos, pareciera que las personas más jóvenes pueden adquirir verrugas genitales del contacto manual con lesiones no genitales. Aproximadamente un quinto de los niños prepuberales con condiloma acuminado tienen V.P.H tipo 1 ó 2 en sus lesiones (asociados a verrugas comunes).
La transmisión de papilomas laríngeos en niños se cree que ocurre por el paso del feto a través del canal del parto de las madres al momento del alumbramiento, esta hipótesis se basa en que la gran mayoría de las madres de estos niños tenían una historia de enfermedad del tracto genital por V.P.H. Aunque la edad media de aparición de la papilomatosis laríngea recurrente es de tres años, se han documentado casos al nacer y aún en aquellos nacidos a través de cesárea. Estas observaciones sugieren que la enfermedad puede adquirirse in útero, probablemente por infección ascendente desde el tracto genital de la madre. Sin embargo el papel de la cesárea, como mecanismo de prevención de la transmisión de V.P.H al feto se desconoce y no se recomienda para ése propósito. En los momentos actuales la conducta ginecoobstetrica en relación a la indicación formal de cesarea en relación a V.P.H se limita exclusivamente a la infección masiva ginecologica de la mujer, con posibilidades de obstrucción del canal del parto.
Miembros de la familia y otros que hayan tenido contacto estrecho con estos pacientes no están a riesgo de adquirir la enfermedad. La presentación de papilomatosis laríngea en adultos está asociado con el numero de parejas sexuales y con relaciones orogenitales, la incidencia es de 0.50 a 1.50%. Es tan baja la incidencia que no es motivo para limitar la practica de sexo orogenital.
El papel de los fómites en la transmisión del virus de Papiloma Humano es incierto. Sin embargo la transmisión nosocomial parece posible debido a que el virus puede recuperarse del vapor liberado durante el tratamiento de lesiones con láser de dióxido de carbono o electrocoagulación. Adicionalmente el V.P.H es resistente al calor y es necesario el uso de autoclave para la esterilización de instrumentos utilizados para su manipulación.
Una vez que una de las parejas es infectada el tiempo usual de incubación es entre 3 a 4 meses, aunque las lesiones ocasionalmente crecen tan temprano como seis semanas o tan tarde como dos años después de la inoculación. Siendo a las 22-24 semanas el período de mayor contagiosidad, dependiendo por supuesto de la virulencia del virus y de las condiciones de defensa del huésped afectado. Todos los tipos de epitelio escamoso pueden infectarse con V.P.H, otros tejidos parecen ser relativamente resistentes. Unas 2/3 partes de pacientes en contacto sexual con personas afectadas de V.P.H desarrollarán lesiones clínicas.
En lo referente al cáncer de cuello uterino por encima del 90% presenta ADN del tipo de V.P.H oncogénico de alto riesgo (16, 18, 31). También se ha determinado que en las lesiones consideradas premalignas o precursoras del cáncer de cuello uterino tendremos A.D.N del V.P.H (por ejemplo en los N.I.C).
El riesgo de cáncer aumenta en un 20-30% en las pacientes femeninas afectadas por V.P.H. Si en la población de mujeres hay un riesgo de padecer neoplasia intracervical (N.I.C) del 1.14%, aumentará a 7.54% en caso de que ésa mujer esté infectada por V.P.H (Olmos Acebes 1990).
Por otro lado pacientes con cáncer de cuello uterino invasivo o N.I.C tendrán en más de un 90% infección por virus papiloma humano y en más del 80% de los casos donde exista V.P.H en el cuello uterino podría coincidir con la presencia de N.I.C (neoplasia intracervical).
Parejas masculinas de mujeres con VPH en cuello uterino o con N.I.C, tendrán en más de un 60% infección por éste (Lebwohl 1990)
Las infecciones con V.P.H se asocian usualmente con otros microorgamismos productores de infecciones de transmisión sexual (I.T.S) en un 20 a 55% de los casos. Cuando se consigue un serotipo de alto riesgo (16, 18, 31, 35) en la uretra masculina se etiquetará a ése hombre como “de alto riesgo” en un sentido epidemiológico en relación a sus posibles contactos ya que la uretra puede servir como reservorio de VPH (Pinto 1999).
AGENTE ETIOLOGICO
El virus del papiloma humano es un virus que pertenece al género de los papilomavirus el cual junto a Poliomal y a los virus vacuolizantes SV40 constituyen la familia Popavaviridae. Tiene un genoma que tiene una molécula de A.D.N circular de doble cadena de peso molecular 56.000.000 Da y 9.000 pares de bases.
Los papilomavirus tienen alta especificidad de especie inclusive de tejidos y órganos. Debido a la imposibilidad de reproducir en animales de experimentación es de difícil estudio.
Los tipos de papiloma virus se diferencian por la secuencia de ácidos nucleicos homólogos. Se han descubierto mas de 100 serotipos de V.P.H (que no tiene nada que ver con tipo de manifestación clínica-cutánea) 33 de ésos 100 serotipos infectarán las zonas ano genitales tanto en el hombre como en la mujer (Richart) y de acuerdo al serotipo estarán asociados con manifestaciones clínicas específicas, que veremos mas adelante. Es decir cada serotipo tendrá una ubicación determinada y predilecta. Lo vemos por ejemplo en el siguiente cuadro:
Las verrugas plantares corresponderán a V.P.H de los serotipos 1, 2 con más frecuente asociación y menos frecuentemente los serotipos 4 y 63.
Las verrugas comunes corresponderán a V.P.H de los serotipos 2 y 1 y menos frecuentemente en asociación con los serotipos 4, 26, 27, 29, 41, 57, 65 y 77
Las verrugas planas e intermedias corresponderán a VPH de los serotipos 3 y 10 y menos frecuentemente asociados con los serotipos 26, 27, 28, 38, 41, 49, 75 y 76.
Las verrugas tipo condilomas acuminados (cresta de gallo) corresponderán a VPH de los serotipos 6 y 11 y menos frecuentemente en asociación con los serotipos 30, 42, 43, 44, 45, 51, 54, 55 y 70.
El V.P.H que observaremos en el cuello uterino, en relación a neoplasia intraepitelial será, en lesiones de bajo grado: serotipos 6 y 11 y menos frecuentemente los serotipos 16, 18, 31, 33, 35, 42, 43, 44, 45, 51, 52 y 74, y en lesiones de alto grado: se verá frecuentemente asociado con los serotipos 16 y 18 y menos frecuentemente a los serotipos 6, 11, 31, 34, 33, 35, 39, 42, 44, 45, 51, 52 y 56.
Carcinoma de cuello uterino asociado más frecuentemente con los serotipos 16 y 18, menos frecuentemente con 31, 33, 35, 39, 45, 51, 52, 56, 58, 66, 68 y 70.
Los papilomas laringeos pertenecerán a los serotipos de V.P.H 6 y 11 que no presentan potencial de malignidad.
Verrugas comunes de los que manejan pescado, carne o pollo el serotipo 7 y 2, menos frecuentemente con los serotipos 1, 3, 4, 10 y 28.
Epidermodisplasia verrugiforme asociado más frecuentemente con los serotipos 2, 3, 10, 5, 8, 9, 12, 14, 15 y 17, menos frecuentemente con 19, 20, 21, 22 23, 24, 25, 36, 37, 38, 47 y 50.
V.P.H de alto riesgo peneano (16,18), estará asociado a cáncer peneano de células escamosas en 30 a 50% de los casos.
V.P.H de bajo riesgo son los serotipos 6,11.
V.P.H de alto riesgo son los serotipos 16, 18, 31, 35.
PATOGENESIS
El V.P.H tendrá un tropismo cutáneo-mucoso donde el virus necesita de una solución de continuidad de la piel (Pinto 1999). El ciclo de replicación viral comienza con la entrada de las partículas virales hacia el estratum germinativo, debido a que el A.D.N viral ha sido detectado en el núcleo de las células basales. Como las células basales se diferencian y progresan hacia la superficie del epitelio, el A.D.N del Virus de Papiloma Humano se replica y transcribe y las partículas virales son ensambladas en los núcleos.
Finalmente los viriones completos son liberados cuando los keratocitos muertos son descartados. En una verruga o condiloma, la replicación viral está asociada con una excesiva proliferación de todas las capas epidérmicas, excepto la capa basal. Este proceso produce acantosis, hiperqueratosis y paraqueratosis. Los coilocitos (celulas grandes y redondas) con núcleo picnótico aparecerán en la capa granular. La enfermedad recurrente se ve en pacientes con epitelio histológicamente normal que podría contener A.D.N V.P.H y A.D.N residual.
LESIONES CLINICAS
Las manifestaciones clínicas dependerán de la localización de las lesiones y del tipo de serotipo de V.P.H implicado. En el hombre se consiguen frecuentemente en la zona del frenillo prepucial y en el surco coronal y en la piel libre del tronco peneano, en el meato uretral y en la fosa navicular. En mucha menor cantidad podrían conseguirse en las zonas perianales e intraanales (frecuente en la población homosexual y en parejas que realizan sexo anal sin protección), zonas del hipogastrio y en las zonas inguinales y escrotales.
Las únicas manifestaciones clínicas que presentan son, en ocasiones muy raras, sensaciones punzantes en uretra, sangramiento (sobre todo cuando están en áreas de uretra peneana, fosa navicular y en meato uretral) con la posibilidad de presentar infecciones secundarias.
Las lesiones que son visibles pueden diferenciarse en:
a) Lesiones exofíticas en cresta de gallo (condilomas acuminados) de 1 a 3 mm de diámetro, cada pápula termina en digitaciones papiliformes, rosadas que se tiñen de blanco con la prueba del ácido acético al 3-5%. En las zonas no mucosas (piel libre de pene, escroto, piel de pubis, zona inguino-escrotal) los condilomas podrían ser mas queratósicos y por ende más duros y usualmente hiperpigmentados y en las clasificaciones generales se las denominan condilomas espiculados.
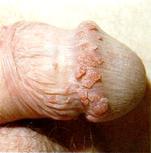
Lesiones exofiticas en cresta de gallo en corona de glande
b) Lesiones papulares pequeñas, lisas y planas. Algunas veces se juntan varias y se forman lesiones parecidas a un coliflor.
c) Placas planas o micropapilares a nivel del glande, corona de glande, prepucio y piel libre de pene, así como en la región inguino-escrotal o púbica.
d) Placas duras e hiperpigmentadas o rosadas ácido acético positivas que se ubican en piel libre de pene, piel prepucial, glande propiamente dicho.
e) Lesiones maculares de color rojizo (semejan manchas de la piel), pero con una elevación como aterciopelada.
Verrugas cutáneas:
Incluyen verrugas cutáneas profundas, verrugas comunes y verrugas llanas o planas.
Verrugas plantares profundas también llamadas del griego ‘mymercia’ afecta principalmente a adolescentes y adultos jóvenes, las lesiones característicamente parecen como bundles elevados de fibras queratósicas suaves de 2mm a 1 cm de diámetro. Estas lesiones son frecuentemente dolorosas y pueden también localizarse en las palmas de las manos.
Las verrugas comunes aparecen como pápulas hiperkeratósicas, exofíticas, bien demarcadas con una superficie rugosa. Ellos pueden aparecer en el dorso de las manos, entre los dedos, alrededor de las uñas (verrugas periungueales), en las palmas y plantas o raramente en las membranas mucosas. Las verrugas pueden coalescer y alcanzar un diámetro de 1 cm. Variantes morfológicas incluyen: verrugas en mosaico, verrugas filiformes y verrugas hiperproliferativas de las manos de los carniceros, de los que manejan pescado y empaquetan las carnes.
Las verrugas planas se presentan más frecuentemente en niños. Aparecen como pápulas discretamente elevadas, múltiples, de contorno y distribución irregular, de superficie suave. Estas se encuentran más frecuentemente en la cara, cuello y manos. Cuando son muy prominentes son llamadas verrugas intermedias.
Las verrugas cutáneas son usualmente asintomáticas, aunque pueden sangrar y ser dolorosas cuando están localizadas en superficies de peso o de fricción. Muy raramente las verrugas cutáneas pueden degenerar en carcinomas verrugosos. La historia natural de las verrugas cutáneas está muy pobremente caracterizada. Resolución espontánea parece que ocurre en 50 y 90% de los niños en 1 y 5 años, respectivamente.
Epidermodisplasia verruciforme
En esta enfermedad, que es gobernada por factores genéticos, las lesiones están asociadas con una larga lista de serotipos de V.P.H, la mayoría de los cuales son específicos de esta patología. Estas verrugas tienen múltiples variantes morfológicas. Ellas pueden recordar verrugas planas, pero más comúnmente recuerdan las lesiones de pitiriasis versicolor cubriendo el torso y las extremidades superiores. Sobre las superficies extensoras estas verrugas pueden tornarse hipertróficas y coalescer. En la mayoría de los pacientes las verrugas aparecen en la primera década de la vida. Cuando comienza en adultos jóvenes, en cerca de un tercio de los pacientes, las lesiones sufren trasformación maligna a carcinomas de células escamosas invasivos, particularmente en áreas expuestas al sol.
Verrugas Anogenitales
Son pápulas exofíticas, hiperqueratósicas, coloreadas de gris, ya sean sesiles a la piel, o más frecuentemente unidas por un pendúnculo corto y ancho. Las lesiones van desde pápulas perladas suaves a crecimientos acuminados jagged. Varían en tamaño, desde menos de un milímetro de diámetro hasta varios centímetros cuadrados cuando ellas emergen como placas. En hombres no circuncidados la cavidad prepucial está involucrada en 85 a 90% de los casos. El meato uretral esta involucrado en 1 a 25% de los pacientes.
Verrugas uretrales son claramente visibles por eversión del meato o por el uso de un espéculo nasal pediátrico. Ellas están más frecuentemente confinadas a la fosa navicular, o, menos frecuentemente, a 3 cm dístales de la uretra. Levine afirma que el 41% de hombres con V.P.H uretral no tenían manifestaciones externas de la enfermedad. Por lo cual se considera que el reservorio uretral podría jugar un rol importante en las reinfecciones continuas por V.P.H en parejas de hombres que tuvieron la enfermedad, por lo cual de presentarse ésta eventualidad sería conveniente la exploración uretral endoscopica. Afectación de la vejiga o de la uretra proximal es excepcional. Afectación del área perianal varía de acuerdo a la práctica sexual, desde muy alta entre hombres que tienen sexo con hombres, hasta baja en hombres heterosexuales.
Lesiones son sólo ocasionalmente observadas en escroto, periné, inglés o área púbica. En mujeres la mayoría de las lesiones están distribuidas en el área posterior del introito, y en menor grado, sobre los labios mayores, menores y el clítoris. En orden de frecuencia (de mayor a menor), el periné, la vagina, el ano, cérvix y uretra, cada uno representa menos de un cuarto de los sitios involucrados.
El uso de colposcopio y la examinación de las muestras tisulares con ácido acético al 3 ó 5% a expandido el espectro clínico de las verrugas anogenitales, particularmente las causadas por los serotipos 16 y 18. Típicamente estas lesiones son parches blanco-brillantes con bordes pobremente definidos y una superficie irregular que contiene capilares en asa característicos. La presencia de verrugas genitales externas puede indicar la existencia de lesiones por el V.P.H del epitelio escamoso del cérvix, incluyendo N.I.C.
En la vagina, adicionalmente a los condilomas planos pequeñas nudosidades blanquecinas en un asa capilar, llamados condilomas espiculados, han sido descritos. El introito vulvar puede aparecer prominente, algunas veces doloroso y papilar cuya relación con laq infección por el V.P.H es improbable, pero controversial. Infección de la vulva puede también aparecer como parches blancos revelados o acentuados por la aplicación de ácido acético, pero a esta prueba le falta especificidad. Una relación que sigue siendo cuestionada es infección por V.P.H y vestibulitis. Este síndrome que puede reconocerse en por encima 15% de las mujeres, se caracteriza por dolor severo al tocar el vestíbulo, el dolor se limita al vestíbulo y el eritema vestibular, ya sea local o difuso, varía de extensión e intensidad.
En hombres el examen utilizando ácido acético al 3-4% con colposcopio mostrará máculas y pápulas infectadas con V.P.H, dos veces más comunes que los condilomas exofíticos, particularmente en el prepucio y el escroto. Varían de tamaño, desde minúscula hasta 1cm de diámetro, redondeadas, pápulas sésiles con una pigmentación marrón-azulada son encontradas tanto en los genitales femeninos como masculinos.
Cerca de tres cuartas partes de los pacientes con verrugas anogenitales se encuentran asintomáticos. Sin embargo, sensación de picazón, quemadura, dolor y sensibilidad son frecuentemente encontrados. Adicionalmente la enfermedad puede tener serios efectos psicológicos. La historia natural de las verrugas genitales, particularmente de la enfermedad asintomática, es muy pobremente entendida, pero remisiones espontáneas pueden ocurrir, como es documentado por un trabajo terapéutico placebo-controlado que indicó un 10 a 20% de remisión espontánea en lesiones no tratadas en un período de 3 a 4 meses. Verrugas genitales exofíticas muy raramente se transforman en carcinomas de células escamosas invasivo, incluyendo carcinoma verrugoso. Ellos pueden alcanzar tamaños considerables, particularmente durante el embarazo o en estados de inmunosupresión.
Cuando grandes condilomas revelan elementos histológicos de invasión destructiva local sin metástasis, son llamados tumores de Buschke-Löwenstein, carcinomas condilomatosos o condilomas gigantes.
Infecciones genitales por V.P.H pueden tambien pertenecer al espectro de espectro de neoplasias intraepiteliales cervicales, vaginales, vulvares y peneanas. Papulas pigmentadas de los genitales externos pueden mostrar histologicamente, una citoarquitectura condilomatosa con evidencia de neoplasia intraepitelial. Esta entidad clínico-patológica es llamada papulosis bowenoide. En la glándula del pene la lesión es conocida como Eritroplasia de Queirat. Histológicamente carcinoma in situ está presente. La historia natural de las neoplasias intraepiteliales es mejor entendida en las lesiones cervicales. Es claro que la evolución (regresión, no cambio o progresión) es altamente variable y dependerá del grado histológico del tumor, el tipo de V.P.H, y el método diagnóstico (conización, biopsia por punch o raspado).
Lesiones de N.I.C grado I tienen una probabilidad aproximada de regresar de un 60%, 30% de permanecer sin cambios, 10% de progresar a N.I.C III y 1% de progresar a cáncer invasivo. Para N.I.C II las probabilidades son 40%, 40%, 20% y 5% respectivamente. El riesgo de progresión a cáncer es más alto en N.I.C III, 12%, solamente un tercio de estas lesiones desaparecen espontáneamente.
Verrugas perianales son frecuentes en hombres que tienen sexo con hombres, y por encima de dos tercios de los pacientes con verrugas externas también tendrán lesiones internas. Aunque transformación maligna de los condilomas anales ha sido descrita, la asociación entre displasia anorectal o cáncer e infección por V.P.H fue recientemente reconocida en hombres que tienen sexo con hombres. Relaciones sexuales anales en H.S.H (hombres que tienen sexo con hombres), tienen un riesgo elevado de cáncer anal y mujeres y hombres heterosexuales con verrugas anales tienen 30 veces más riesgo de enfermedad neoplásica que los controles.
Papilomatosis Respiratoria Recurrente
Los pacientes se presentan con ronquera o en niños con un llanto alterado. Algunas veces estos síntomas se acompañan de distress o estridor respiratorio. La enfermedad puede diseminarse a la traquea y los pulmones, llevando a obstrucción, infección y falla respiratoria. En niños jóvenes rápido crecimiento de las lesiones frecuentemente obstruye el tracto respiratorio superior y frecuentemente requiere escisión quirúrgica para evitar asfixia. En adultos usualmente el curso de la enfermedad es menos agresivo. Las lesiones pueden sin embargo, sufrir transformación maligna, particularmente en pacientes que hayan recibido radioterapia.
Los factores que disminuyen la inmunidad celular y por ende favorecen la aparición, persistencia y recurrencia de la enfermedad son: leucemias, enfermedad de Hodgkin, pacientes trasplantados e inmnosuprimidos, pacientes con sida, embarazo, anticonceptivos orales, coito anal , deglución de semen, tabaquismo, deficiencia de provitamina A, promiscuidad y traumas sexuales repetidos.
INFECCION GENITAL POR V.P.H SUBCLINICAS
Es la infección genital por virus papiloma humano sin las lesiones verrugosas características, y sin que se hagan visualmente aparentemente, debiendo realizar impregnación de tejidos con ácido acético al 3-5% y posteriormente revisar con colposcopio la zona genital para poder llegar al diagnóstico de V.P.H, evidenciado por lesiones ácido acéticas positivas (blanquecinas), la cual no es tan especifico. Existen lesiones inflamatorias leves que pudieran tornarse blanquecinas con el ácido acético sin ser patologías virales (balanitis por Candidiasis, dermatitis por contacto, foliculitis, psoriasis). No obstante veremos muchas veces la comprobación de nuestras sospechas al colocar el tratamiento definitivo con ácido tricloroacético al 80% (AcTCA) y comprobar la intensificación leucoplásica de las lesiones previamente teñidas con ácido acético al 3-5%, que ayudará de manera inobjetable a la detección de infecciones por V.P.H de tipo subclínico.
También se haría el diagnostico a través de exámenes citológicos cervicales en la mujer, o por biopsia vulvar, peneana, o de piel genital. Otro método es por el test de hibridización en placa (P.C.R) para detección del genoma viral de alto o bajo riesgo oncogénico.
En el plano práctico éste tipo de infección ocurre más frecuentemente que las variedades visibles de verrugas virales genitales, tanto en varones como en hembras.
El diagnóstico definitivo de infección por virus papiloma humano estaría basado en la detección de ácidos nucléicos virales (A.D.N o A.R.N).
CLINICAMENTE LAS LESIONES V.P.H EN SU GRAN MAYORÍA (mas del 95%) NO OCASIONAN NINGÚN SINTOMA. EN OCASIONES DEBIDO AL ROCE DE LAS MISMAS PUDIERAN OCASIONAR MINIMA HEMORRAGIA (autolimitada).
CUANDO LAS LESIONES V.P.H SE ENCUENTRAN UBICADAS EN EL INTERIOR DE LA URETRA (sobre todo uretra anterior, es decir uretra peneana y uretra bulbar) PODRIAN OCASIONAR FRECUENCIA URINARIA POR IRRITACION, ARDOR AL ORINAR (disuria), HEMATURIA (usualmente posterior a coitos intensos) Y URETRITIS, que obligará al médico a realizar una videoendoscopia urinaria del sistema urinario inferior ya que debemos descartar la presencia de V.P.H no solo en uretra anterior, sino en uretra posterior (uretra membranosa, uretra prostática) y en vejiga. ESTO ES EXTRAORDINARIAMENTE RARO y DEBEREMOS PENSAR EN ELLO SOLAMENTE CUANDO TENGAMOS PACIENTES INMUNODEPRIMIDOS POR DIVERSAS CAUSAS.
Cuando el V.P.H se ubica en las márgenes anales, solo se diagnosticará cuando el paciente sienta un crecimiento tipo coliflor o perciba una olor constante que proviene de la zona anorectal, o a la presencia de prurito, escozor o inclusive hemorragia por la limpieza diaria o por relaciones de tipo anal que ocasionarían inflamación de la zona con posterior dolor al defecar. No siempre las lesiones virales anales son por actividad íntima homosexual, ya que podría extenderse desde zonas inguinales, base de pene o escroto.
A continuación fotos donde se evidenciarán las diferentes modalidades clínicas de infección por V.P.H (fotos 2,3 y 4 realizadas por el Dr J.C Potenziani)
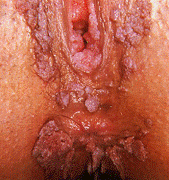
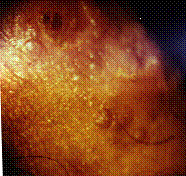
V.P.H vulvar y perianal V.P.H prepucio y piel de pene
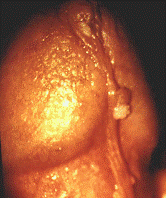
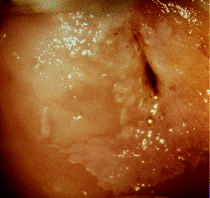
V.P.H frenular y perimeatal V.P.H subclinico glande perimeatal
Cuando las lesiones de V.P.H se observan en la zona del meato uretral masculino o femenino, deberá formalmente hacerse una uretrocistoscopia, para descartar lesiones intrauretrales, siempre y cuando sean tratadas las lesiones externas previamente, para evitar la diseminación de la enfermedad a la uretra. Otra de las indicaciones de uretrocistoscopia masculina es cuando la mujer de la pareja recurre con la infección por V.P.H y en el despistaje masculino externo no vemos absolutamente ningún tipo de lesión.
Vistas las lesiones virales al colposcopio aplicado al hombre podrían presentar una característica piel rugosa (micropapilar fina) blanquecina por el ácido acético (ácido acético positiva) o con digitaciones muy poco elevadas en ocasiones hiperpigmentadas (intensamente pigmentadas en algunos casos o de color rosado en otras ocasiones) solitarias o en grupos y en otras ocasiones planas con ligera elevación. Si las vemos a nivel de la corona del glande veremos digitaciones o papilas no pigmentadas sino rosadas o blanquecinas pero intensamente ácido-acéticas positivas.
Rincón Morales y colaboradores (1996) presentaron en un trabajo magistral de investigación una clasificación de las lesiones vulvares de V.P.H en la mujer que podríamos perfectamente aplicar a las lesiones de V.P.H en el hombre. En virtud de la importancia que ése trabajo tuvo en todos los que trabajamos con pacientes afectados por V.P.H nombraré dicha clasificación. Clasificaron la infección por V.P.H en condilomatosas y no condilomatosas y éstas ultimas las clasificaron en frambuesiforme (variedades plana y elevada) y en vesicular, micropapilar, leucoverrugosa e invertida. Muchas de ellas son etapas iniciales o intermedias de otras formas clínicas, pero no hay duda que todas ellas han sido vistas por todos los que día a día examinamos lesiones de V.P.H en áreas genitales o púbicas del hombre.
La citología es otra prueba que se realiza para diagnosticar la enfermedad. En la citología las características del diagnóstico de V.P.H son:
a. Células con disqueratosis, variables en tamaño y forma, de reacción eosinofilia, con hipercromatismo en el núcleo y éste tenderá a ser redondo, o alargado pero pequeño, siempre relacionado con el citoplasma.
b. Células coilociticas grandes, variables en su afinidad por los colorantes y con un citoplasma limitado con formaciones vacuolares únicas o múltiples, con retracción del núcleo con un halo perinuclear irregular de tamaño variable. Núcleo hipercromático, grande binucleado o multinucleado con cromatina heterogénea y núcleo prominente, con inclusiones citoplasmáticas e intranucleares, estas últimas conocidas como corpúsculos de Lipschutz (agregados víricos en la microscopía electrónica).
Pacientes con lesiones atípicas, persistentes y resistentes a varias formas de tratamiento, o donde queramos precisar la posibilidad de presentar un VPH de alto riesgo o de bajo riesgo deberán ser biopsiadas y examinadas y a través de la técnica de la reacción en cadena de la polimerasa (P.C.R) se detectarán los ácidos nucléicos del V.P.H y se identificarán los serotipos virales (de bajo riesgo o de alto riesgo). Es una técnica biológica-molecular que ha posibilitado realizar con más facilidad el diagnóstico preciso del A.D.N-V.P.H. Con ésta técnica los segmentos de A.D.N pueden ser ampliados hasta un millón de veces en pocas horas. Es muy sensible. Y por su simplicidad, y bajo costo es actualmente el método de elección para la detección de V.P.H. El método podría estar asociado a falsos positivos.
TRATAMIENTOS TÓPICOS- TERAPIAS CITOTÓXICAS
Los tratamiento tópicos son variados y se implementarán de acuerdo a criterios de extensión de enfermedad, variedad dermatologíca de V.P.H, queratinización de la lesión, ubicación de la lesión, tiempo con la misma, caracteristicas de recurrencia en relación a tratamientos anteriores y repercusiones en la pareja, sobre todo de tipo oncológicas (Potenziani 1989-2000)
Beutner-Ferenczy(1997) recomiendan que si un paciente no respondiera a un tratamiento determinado luego de 4 semanas de haber comenzado el mismo, se debería pasar a otra forma de tratamiento. Si hay respuesta parcial (reduccion del 50% de las lesiones papilomatosas o condilomatosas), el tratamiento inicialmente escogido deberá mantenerse por 6 a 8 semanas. Esto es válido para todos los agentes tópicos excepto para el Imiquimod (Aldara®) el cual se sabe que seguirá produciendo respuestas aún después de la 8 semana de estar aplicándose. (Ferenczy 2003),(Gonzalez Rodriguez 2005).
a) Resina de Podofilina (al 10-25% en tintura de benzoina)
Se emplea desde 1835. Producirá inflamación (vasodilatación), edema, detención de la mitosis (acción antimitótica) con picnosis y necrosis de las lesiones exofíticas de V.P.H. Se deberá lavar la zona tratada despues de 1 a 4 horas de la aplicación para minimizar la irritación local a los tejidos. No se deberán administrar más de 8 a 10 aplicaciones (4 a 5 semanas). Una vez aplicado a cada verruga se deberá esperar que se seque con el aire. Se sugiere menos de 0.5 ml de podofilina o un área de menos de 10 cc por sesión.
Está contraindicada en mujeres embarazadas, en poblacion pediátrica, o en tratamientos de la vagina o cuello uterino, por su severa toxicidad sistémica (supresión de medula ósea, neuropatia severa sensorial motora). Por lo que no se permite la autoaplicación por parte de los pacientes. Por otro lado su porcentaje de mejoría o curación de las lesiones virales de VPH son menores del 25%. Lo ideal es aplicaciones semanales.
Desde 1995 Petersen publica en Genitourinary Medicine que la podofilina contiene quercetina y kaemferol que son mutagénicos y carcinogenéticos, por lo cual es dificil encontrar un servicio médico que utilice éste agente tópico, al punto que la Academia Americana de Dermatología ha recomendado no utilizar podofilina.
b) 5 Fluoracilo (5-FU) crema al 5%
Es un citostático al igual que la podofilina. Es mas útil en lesiones planas que en lesiones espiculadas e hiperqueratósicas (lesiones duras). Se utiliza en crema cuando debemos tratar VPH intrauretral (en forma de coliflor), pero deberemos diluirla en propilenglicol para hacerla mas líquida y más fácil de instilar intrauretralmente. En ésta ultima presentación deberemos tener pendiente el estado del meato, la presencia o no de dolor uretral, la presencia de uretritis, y la dificultad o no de la micción (Dretler 1975), así como la presencia de uretrorragia, por uretritis química por el fármaco, para en caso que se presenten espaciar los tratamientos o inclusive abandonarlo.
c) Acido Tricloroacético (AcTCA) o Bicloroacético (AcBCA) al 80-90%
De uso frecuente en ambulatorios y consultorios privados. Es muy útil para tratamiento a largo plazo. Se debe tener la precaución de no excederse ni en cantidad ni en el número de sesiones, ya que podríamos ocasionar quemaduras muy intensas con retracción cicatricial. Útil tanto en superficies mucosas como en superficies queratósicas. Produce coagulación química de las proteínas.
Las sesiones deberán tener el intervalo que asegure la reepitelización de la quemadura anterior, el cual corresponde de 2 a 4 semanas de intervalo. A pesar de que se sugieren sesiones semanales, estamos convencidos que el mejor intervalo es aquel que dicta la naturaleza de cada paciente al momento de epitelizar la quemadura o aplicación anterior. Son sesiones usualmente dolorosas, sobre todo en pacientes blancos, por lo cual en ocasiones se recomienda utilizar anestésicos locales (en crema, aerosol o inyectado) como crema de lidocaina al 5%, muy lenta en su comienzo de acción o benzocaína al 20%.
En ocasiones se utilizarán menores concentraciones de AcTCA, en tratamientos a superficies mucosas (sobre todo en mujeres) y al 80-90% en casos de tratamientos a verrugas hiperqueratinizadas. No es absorbido y por lo tanto puede utilizarse en mujeres embarazadas.
Cuando se ha
colocado demasiado acido en la zona es útil la aplicación de talco, bicarbonato
de sodio o jabón liquido para remover el ácido aplicado.
d)
Podofilitoxina-Podofilox (Condylox®) en solución al 0.5% o en gel.
Está hecho para que sea utilizado por el propio paciente. Se indica directamente con aplicaciones sobre las verrugas genitales dos veces por día por 3 días consecutivos. Se utiliza con hisopos. Y no es necesario lavar a posteriori, como se hacia con la resina de podofilina. Con el gel se coloca un poco sobre el aplicador de algodón y luego sobre la verruga si es la solución y si es el gel sobre el dedo del médico, dos veces por día por 3 días consecutivos por semana por 4 semanas (4 ciclos).
Si se obtienen respuestas clínicas positivas se extiende por 4 semanas más. No debe ser aplicado en mujeres embarazadas (contraindicado). Son raros los efectos colaterales y la absorción a la circulación sistémica. El Podofilox tiene un porcentaje de recurrencia viral (V.P.H) de aprox 30-35%. El área total tratada no deberá exceder de 10 cc y la cantidad de podofilox será de máximo 0.5ml día.
e) Inductor de Interferón (Imiquimod-Aldara®)al 5%
Puede ser autoaplicado por el paciente. Se aplica en crema al momento de acostarse dos a tres veces por semana por 16 semanas. Deberá lavarse con agua y jabón a las 6-10 horas después de la aplicación. Útil en condilomas acuminados recurrentes, donde no han tenido éxito otras alternativas o donde el paciente no pueda acudir regularmente al consultorio del urólogo. No debe ser aplicado en mujeres embarazadas.
Es un facilitador inmunológico activo que estimulará la producción de interferón y otras citoquinas. Se pueden observar reacciones inflamatorias locales.
Solamente un 2% de pacientes abandonan el tratamiento por reacción al fármaco en el sitio de aplicación con eritema (enrojecimiento), dolor, erosiones, sensaciones punzantes y en general sensaciones de incomodidad. De hecho la respuesta inflamatoria que origina el Imiquimod® es un indicador que la inducción de las citoquinas se ha producido. Se debe advertir que de producirse erosiones deberemos suspender inmediátamente el tratamiento.
Existirá un 26% de sensaciones punzantes, 16% sensación de quemadura, 4% tendrán dolor y 4% tendrán inflamación. Se deberá advertir que la resolución o desaparición de las verrugas genitales será gradual y podría durar de 4 a 16 semanas. Viene en una caja para 12 aplicaciones. Tiene un porcentaje de recurrencia viral (V.P.H) de aprox 10-15% a los tres meses de seguimiento (Beutner-Ferenczy1997)
II) TRATAMIENTOS ABLATIVOS O EXTIRPATIVOS (quirúrgicos)
Hay básicamente cuatro tipos de pacientes a los que se les ofrece de primera opción los tratamientos quirúrgicos y son: aquellos que piden la eliminación inmediáta de la lesión verrugosa, sobre todo cuanto es única y evidente, aquellos que tienen lesiones muy queratinizadas, que “a priori” sabemos que tendrán una recurrencia importante y en aquellos pacientes que regresan luego de tratamiento tópico con recurrencias , en ocasiones más intensas que cuando se trataron por primera vez con cualquiera de las modalidades topicas y por último en aquellos pacientes con “enfermedad verrugosa masiva” a los cuales le queramos dar un tratamiento que disminuya sustancial y rápidamente el volumen global de la infección para seguir ulteriormente con tratamientos de tipo tópicos.
Las variedades de exéresis quirúrgica es con tijeras, afeitado, curetaje o eloectrocirugía.
1. TRATAMIENTOS CON CRIOTERAPIA (Tratamientos con hipotermia)
Se hace con nitrógeno líquido o con transductor criogénico. A través de aplicaciones de nitrógeno líquido producirá infarto hemorragico, hialinizacion vascular con necrosis celular. Esto conllevará a edema y fragmentación vascular con un despegamiento dermoepidérmico en la membrana basal (Olmos Acebes 1990). El dolor será común después de la aplicación del nitrógeno líquido. Se repiten las sesiones cada 1 a 2 semanas.
Se aplica sin necesidad de anestesia durante 1 a 3 minutos hasta formar un halo blanco alrededor de la lesión de V.P.H. Se deja descongelar y se vuelve a repetir inmediátamente el procedimiento.
La Crioterapia destruirá las verrugas por citólisis inducida por temperaturas bajas. Es importante no sobre tratar ni tampoco quedarse corto ya que estará directamente relacionado con la pobre eficacia del mismo o con la aparición de complicaciones.
2. EXCISION LESIONES VPH CON TIJERAS o CON CUCHILLO EN FRÍO
Utilizada básicamente en lesiones virales (V.P.H) extensas, donde queramos hacer un tratamiento reductivo intenso, por lo cual la cirugía cumple con éste cometido. En muy raras ocasiones se necesitarán injertos de piel. La circuncisión es una alternativa en casos de lesiones condilomatosas extensas en la zona prepucial. A pesar de que se utiliza muy poco en la práctica diaria, arroja los mejores resultados en cuanto a eficacia y en cuanto a porcentaje de recurrencia.
3. ELECTROFULGURACION DE CONDILOMAS
Destrucción de los tejidos a través de la coagulación celular por el calor generado por corriente de alta frecuencia. Procedimiento con anestesia local y ambulatorio. En la práctica diaria se utiliza cuando queremos reducir el volumen de las lesiones virales sobre todo cuando no hemos tenido éxito con otras modalidades de tratamiento.
Segun Ferenczy les produce resultados cosméticos y porcentajes de recurrencia similares a los producidos por los tratamientos con fotovaporización con Laser.
4. TRATAMIENTO CON LASER
Es el tratamiento a seguir, en los casos donde los tratamientos tópicos no han dado resultado y donde se necesita una precisa extirpacion de tejidos con VPH, con el mejor resultado cosmético posible. Se hace bajo dos modalidades dióxido de carbono-CO2-(fotovaporización con Láser) y neodymium:ytrium-aluminium-garnet (Nd:YAG)
Los procedimientos con Láser se hacen con anestesia local o con sedacion endovenosa. No son efectivos en agua (por lo tanto no se pueden aplicar con procedimientos endoscópicos). Los tratamientos de Láser con CO2 vaporizarán los condilomas, produciendose un aerosol que podría contener ADN del VPH infeccioso, por lo cual se puede aspirar y ser contagioso. Todos los presentes al procedimiento deberán usar mascaras durante el mismo como norma de profilaxis.
Útil en casos de condilomas uretrales (en fosa navicular, meato y en zona perimeatal) con el complemento de 5-FU (5-fluoracilo) al 5% en crema con propilenglicol intrauretral una vez cada 7 a 14 días por 6 a 8 semanas y en casos de verrugas intraanales o perianales.
TRATAMIENTOS CON FARMACOS ANTIVIRALES
a) TRATAMIENTOS ANTIVIRALES (INTERFERON)
El interferon tiene propiedades antivirales inmunomodulatorias y antiproliferativas. Su uso local (intralesional) o intramuscular (sistémico) da resultados variables y usualmente no muy buenos. Además con complicaciones o efectos secundarios importantes, por tal motivo se ha desaconsejado su uso habitual. Se utilizan los tipos alfa, 2 alfa y 2 beta.
El recombinante alfa-2B interferón se utiliza en dosis de 0.1 ml en la base de cada lesión tres veces por semana (en días alternos) por 3 a 8 semanas (de 300.000 a 1 millón de IU). Se inyecta con aguja de tuberculina. Sus resultados favorables van estadísticamente del 19 al 62% (Browder 1992) en las mejores series y sobre todo el alfa-2beta origina un bajo porcentaje de recurrencia (Davis 1992)
El alfa-interferon natural se utiliza en dosis de 0.1 ml en la base de cada lesión dos veces por semana por 8 semanas. Provocará síntomas como de influenza. Se deberá pedir hematología completa y contaje plaquetario y química sanguínea, en particular pruebas de funcion hepática.
Se puede administrar también sistémicamente en dosis de 1 a 18 millones IU diarias por 1 a 4 semanas. Se consiguen eliminación de las verrugas en un porcentaje de 14 a 82%(Pinto 1999).
También se pueden aplicar intrauretral cuando todas las lesiones visibles hayan sido tratadas. La dosis es de instilaciones semanales con 25 millones de unidades de Interferón alfa-2b en solución por 6 semanas. Se monitorea con citología uretral a las 2 y a las 6 semanas posteriores al tratamiento. Si hay recurrencia deberá repetirse por 6 semanas más pero reforzando a 50 millones de unidades por instilación (Levine 1996)
Para mujeres con verrugas cervicales se deberá descartar lesiones intraepiteliales escamosas de alto grado antes de comenzar con el tratamiento. Cuando haya verrugas vaginales una buena opción terapeutica es la crioterapia con nitrógeno líquido. No se recomienda utilizar el transductor intravaginal por la posibilidad de ocasionar perforación vaginal o fistula. La utilización de acido bicloroacético o tricloroacético al 80-90% aplicado sobre las verrugas da excelentes resultados y se puede hacer con un intervalo semanal o quincenal.
Cuando hay verrugas en el meato uretral tanto de hombres como de mujeres se puede optar por acido tricloroacético o bicloroacético, crioterapia con nitrógeno líquido o podofilina al 10-25%. Es imprescindible asegurarnos de secar las superficies tratadas antes que se unan a la mucosa. Se podría repetir semanal si fuera necesario. Imiquimod® y Podofilox® podrían ser usadas en verrugas virales localizadas en el meato uretral.
Cuando las verrugas son anales podriamos optar por crioterapia con nitrógeno líquido o con ácido tricloro o bicloroacético al 80-90%. Cuando las verrugas son bucales se tratan con crioterapia con nitrógeno líquido o con remoción quirurgica.
ESTRATEGIAS PREVENTIVAS
No hay metodos preventivos para el V.P.H diferentes a evitar el contacto con las lesiones. El preservativo (método de barrera) podría ser útil tanto para evitar cierto porcentaje de infección, como para recuperarse de un tratamiento en la pareja, aclarando que el preservativo no protegerá el area suprapúbica, el escroto y la ingle y su papel como protector en esta infección es incierto. Se desconoce si reactivación de una lesión latente más que reinfección es responsable de la recurrencia de las verrugas, pero la recurrencia es común.
La citología es una herramienta esencial para el descarte y prevención de cáncer cervical, algunas autoridades recomiendan evaluaciones más frecuentes en mujeres infectadas con el V.P.H.
Cesárea sólo ha probado un papel limitado en la prevención de papilomatosis laríngea recurrente.
Aunque las vacunas no se encuentran disponibles contra el V.P.H, algunas (las basadas en VLPs) han mostrado una excelente protección contra enfermedades producidas por los papovavirus en animales. Una vacuna V.P.H-II-VLP administrada en voluntarios sanos mostró generar muy altos titulos de anticuerpos neutralizantes.
SEGUIMIENTO O CONTROL
Una vez que se ha logrado la desaparición de las verrugas genitales o de las lesiones virales V.P.H en general, se le indica al paciente que deberá estar pendiente sobre todo en los tres primeros meses, de recurrencias en el área genital, pero lo más importante es estar pendiente de la evolución de la pareja femenina, ya que esto podría indicar el retorno al consultorio urológico en caso de reactivación clínica, citológica o colposcópica en ella. Se debe recomendar el uso de preservativo durante 3 a 6 meses posterior al alta del consultorio urológico (con las limitaciones ya mencionadas en relación a los preservativos) y tratar de disminuir al máximo el número de parejas sexuales que se tengan. La recurrencia ocurrirá usualmente en los primeros tres meses.
Es útil examinar a las parejas de pacientes portadores de V.P.H, aún cuando sea un tema controversial, ya que muchas escuelas urológicas no ven la necesidad de tal control. No hay tratamientos preventivos.Parejas femeninas de hombres con infección por V.P.H deberán realizarse sus exámenes citológicos y ginecológicos generales de manera sistemática y rutinaria.
En pacientes con infección por Virus de la Inmunodeficiencia Humana (V.I.H), se presentan recurrencias más frecuentes de su infección por V.P.H. Carcinoma de células escamosas pudiera ser confundido con verrugas virales en éstos pacientes inmunodeficientes, y las mujeres parejas de pacientes con carcinomas de células escamosas en el área genital tendrán alto riesgo de presentar anomalías cervicales uterinas. Es importante descartar cáncer anal en poblaciones homosexuales con V.P.H y H.I.V concomitante.
ENTIDADES NOSOLOGICAS ASOCIADAS A LA ACTIVIDAD SEXUAL PERO QUE NO HAN SIDO TODAVIA DECLARADAS I.T.S
BALANITIS
Inflamación del glande peneano. Cuando la inflamación del glande se extiende tambien a la piel del prepucio se denomina Balanopostitis.
La importancia de ésta entidad tan frecuente en la consulta urológica diaria, radica en que su complicación principal es la fimosis, que es la incapacidad de poder retraer la piel del glande por debajo del surco peneano (descubrir el glande), lo cual tendrá implicaciones en la esfera sexual de gran alcance ya que usualmente el paciente al no saber que hacer, deja pasar varios años antes de acudir al médico-urólogo con lo cual se crea el círculo vicioso de fibrosis-atrofia de la piel del prepucio, imposibilidad de retraccion de la misma sobre el glande peneano y al realizar “a la fuerza” la retracción del prepucio durante las relaciones sexuales, se ocasionará la ruptura radiada de dicho prepucio produciéndose entonces un enrojecimiento (inflamación) de dicha piel con la posibilidad de infección de la misma por gérmenes de piel con lo que se agravaría la balanopostitis (es decir se afectaría la elasticidad y la resistencia de dicha piel), que podrían mejorar usualmente con cremas esteroideas muchas veces automedicadas, pero que ocasionarían el adelgazamiento y debilidad progresiva de la piel prepucial, produciéndose una alteración en las propiedades elásticas y de resistencia, con lo que estariamos provocando un circulo vicioso en ocasiones dificil de resolver.
ETIOLOGIA
1) Infecciosa
La etiologia más común. Podemos subclasificarla en;
a) Balanitis Candidiasica
Es una de las causas más comunes de balanitis, hasta un 40%. Este proceso se inicia con vesículas en el pene que evoluciona a parches y se acompaña de ardor severo y sensación de quemadura. Puede extenderse a cara interna de muslos, glúteos y escroto. Usualmente se presenta posterior a relaciones íntimas con una pareja infectada. En pacientes diabéticos y en pacientes que están tomando antibióticos, se puede presentar sin necesidad de mediar una relación íntima. Se hace más sintomática en pacientes no circuncidados. Cuando la infección se hace repetitiva se producirá una fisura del prepucio, la cual caracteristicamente es “radiada” con fibrosis y esclerosis de la piel prepucial, lo que ocasionará un círculo vicioso con cada relación íntima que llevará a la fímosis.
b) Balanitis por Trichomona vaginalis
c) Balanitis por Mycoplasma hominis
Usualmente asociada a uretritis por Mycoplasma hominis primaria o secundaria a uretritis gonocóccica (Neisseria gonorrhoeae
d) Balanitis por Chlamydia trachomatis
Usualmente asociada a uretritis no gonococcica (UNG)
e) Balanitis por Anaerobios
Las especies de Bacteroides son los más comunes.
2) Irritantes
a) Mala higiene
b) Jabones irritantes mal enjuagados en la zona.
c) Uso de detergentes
d) Presencia de smegma
e) Mal secado
3) Traumática
a) Fricción excesiva (por masturbación o por coito)
b) Heridas, fisuras
c) Erosiones
d) Edema-eritema
e) Fisuras o rupturas del frenillo postcoital.
4) Lesiones Prepuciales de interés a descartar en Balanitis recurrente
a) Eritroplasia de Queyrat (enfermedad de Bowen)
b) Balanitis de células plasmáticas de Zoon
c) Psoriasis
d) Liquen plano
e) Balanitis circinada como parte de la Enfermedad de Reiter
f) Enfermedad de Paget (extramamaria)
g) Balanitis xerótica obliterante (BXO)
OTRAS CAUSAS DE LAS BALANITIS
1. Hombres que no son circuncidados y que presentan una mala higiene personal o que tienen un nivel de promiscuidad bastante importante.
2. Pérdida de la aireacion natural que debe tener el pene por irritacion del smegma circundante y por la secreción alrededor del glande peneano, causando todo ésto inflamación y edema tanto del glande como de la piel que lo recubre. Produciéndose entonces no sólo adherencia de la piel inflamada y edematosa al glande peneano (balano-postitis adhesiva) causando la condición fimótica, sino que se produce un cambio muchas veces definitivo en la calidad de la piel prepucial, la cual paradójicamente debe ser elástica y fina pero a su vez muy resistente. Cuando pierde éstas caracteristicas se hace dura, engrosada y fibrótica, ocasionándose entonces con cada relación sexual, la ruptura circunferencial de la piel y mucosa de dicho prepucio con el consiguiente cuadro inflamatorio que encierra un circulo vicioso que ocasionará sin duda alguna la necesidad de realizar cirugia tipo circuncisión a corto o mediano plazo.
3. Infecciones de Transmision Sexual (I.T.S) Gardnerella vaginalis (Haemophylus), Trichomoniasis, dermatitis por colibacilos por relaciones anales sin proteccion del preservativo. Infecciones anaerobicas, virus del papiloma humano (raro), Treponema pallidum (Sífilis), Streptococcus del grupo B, Borrelia vincentii o vaginosis bacteriana.
4. Promiscuidad sexual. El hecho de tener varias parejas al mismo tiempo producirá una falta de “compatibilidad” con la flora vaginal “visitada” lo que redundará en un caracterìstico enrojecimiento del pene con la relación sexual, que el paciente interpreta como “traumático” y que en la mayoría de los casos el paciente se automedicará, colocándose cremas esteroideas, o antimicóticas o más frecuentemente cremas que reunen antimicóticos, esteroides y antibacterianos. Este proceder es erróneo ya que condiciona en la mayoría de los casos el agravamiento de la “inflamación peneana” y como resultado final la inflamación, edema y engrosamiento de la piel del glande y del glande propiamente dicho(balanopostitis)
5. Exceso de actividad sexual, con fricción excesiva de la piel del glande, bajo condiciones propensas para que se produzca dicha inflamación, como por ejemplo estar en playas, en sitios muy calientes, no poder asearse adecuadamente (con agua dulce), o por tener la pareja una condicion ginecologica infectante (Candida sp, Trichomonas vaginalis, Gardnerella vaginalis) que ayude a potenciar los efectos producidos por la excesiva actividad sexual. O que el paciente se haya quedado dormido posterior a la relación sexual sin haberse lavado, quedándose con la secreción vaginal de su(s) pareja(s)
6. Diabetes Mellitus. Es la condicion subyacente más comun asociada a Balanitis y Balanopostitis a cualquier edad, pero lo vemos con frecuencia en edades por arriba de 50 años.
7. Utilización de productos de higiene que pudieran ser irritantes químicos contraproducentes para la salud dérmica del glande y del prepucio (jabones de soda, jabones detergentes, jabones desinfectantes) o productos de lubricación para la relación sexual como los derivados del petrolato (vaselina), o farmacos tipo los imidazoles para micosis, colocados en exceso, o bien fármacos como cremas mixtas con antibióticos, esteroides, antimicóticos que adelgazarán la piel del pene (atrofia medicamentosa) y provocarán balanitis con inclusive ruptura de la piel prepucial en las relaciones íntimas.
8. Presencia de otras entidades clínicas edematosas como la insuficiencia cardiaca congestiva, la cirrosis hepatica y las nefrosis.
9. Alergia medicamentosa (sulfas, tetraciclinas, iodo-polivinil-pirrolidona)
10. Obesidad extrema
11. Relaciones anales o vaginales sin protección del preservativo y dejandose varias horas el pene sin lavarse y en contacto directo con secreciones o bien anales o bien vaginales infectantes o con una flora vaginal “nueva” a la cual el pene no se ha habituado.
12. Cáncer de pene (raro)
INCIDENCIA
Es mucho más frecuente de lo que indican los numeros estadisticos. Su incidencia en consultas urológicas (hospitalarias y privadas) en hombres sexualmente activos va del 10 al 15% y del 2 al 4% en niños.
MANIFESTACIONES CLINICAS EN PACIENTES CON BALANITIS
1. Secreción en el glande (el pene luce siempre desaseado) o bien con una secreción cristalina o bien con una pelicula blanquecina mucosa que el paciente trata de eliminar aseándose varias veces al día, sin lograr su cometido.
2. Dificultad variable en retraer la piel del prepucio sobre el glande peneano (desde dificultad mínima con escaso dolor, hasta la imposibilidad total de retraer dicha piel (fímosis) originándose dolor importante en caso de tratar de hacerlo), es decir dificultades mecánicas en la realización de la actividad sexual.
3. En muy raros casos podria originarse disfuncion eréctil, más que nada, secundaria a “evitar “mentalmente las erecciones y relaciones sexuales” porque sabemos que nos podría ocasionar problemas.
4. Trastornos miccionales (del acto de orinar), ya que la presencia del prepucio sobre el glande ocasionará muchas veces alteracion de la dirección del chorro urinario que puede ser embarazoso, llegando en las etapas extremas y sobre todo en diabeticos a no poder ni siquiera retraer el prepucio con lo que se estaria produciendo una obstrucción miccional con todas sus secuencias retrógadas (sobre vejiga, los riñones y ocasionandose infecciones urinarias recurrentes).
5. Dificultad de realizar en éstos pacientes, cateterismos vesicales y/o exploración de vias urinarias bajas o altas por la imposibilidad de “ver” el meato uretral, ya que está usualmente “tapado” por la piel circundante que no puede retraerse.
6. Inflamación y alteraciones de la calidad de piel del prepucio (ya hablado anteriormente) asi como de las caracteristicas del glande propiamente dicho, que al principio podemos verlo enrojecido e inflamado pero que luego cuando el paciente presenta años con el problema, se producirán lesiones atróficas de piel y mucosas del glande, convirtiéndose en un glande leucoplásico. En ocasiones se producirá sobre la piel del glande y prepucio ulceraciones que podrian confundir el diagnóstico (Haemophylus ducreyi, Herpes simple genital, Treponema pallidum).
DIAGNOSTICO DIFERENCIAL
Es importante descartar en los pacientes con balanitis las siguientes entidades nosologicas como parte de los diagnósticos diferenciales:
Fímosis
Parafímosis
Herpes genital
Chancro blando o infección genital por hemofilus ducreyii.
Candidiasis genital
Psoriasis
Leucoplasia
Liquen plano
Sindrome de Reiter
Cáncer de pene
Perlas o papulas peneanas ubicadas en el surco coronal, asemejando
verrugas virales (V.P.H), no tienen significación clínica.
Glandulas de Tysons o glandulas secretoras, ubicadas a cada lado
del frenillo. No tienen significación clínica y se confunden con verrugas virales (V.P.H)
Glandulas sebáceas ectópicas (Fordyce spots), se ven en el
prepucio y en la vulva, son multiples, pequeñas amarillas o blancas.
Linfocele (linfangitis esclerosante, linfangiectasia benigna
transitoria) por obstrucción linfática infecciosa o traumática, diagnosticándose por una dureza debajo de la piel con consistencia cartilaginosa. No tiene significación clínica, mejora con crema antibióticas-antiinflamatorias.
EXAMENES DIAGNOSTICOS
Estudios de Laboratorio
Glicemia en ayunas
Cultivo de secreciones del glande y prepucio
Frotis y Cultivo de secreciones uretrales (cuando estén presentes)
Serologia sifilítica (V.D.R.L, F.T.A absortivo)
TRATAMIENTOS MÉDICOS EN PACIENTES CON BALANITIS
Lo primero que debemos saber es que los pacientes que se seleccionan para tratamiento médico-farmacológico serán aquellos que presenten balanitis pero no fímosis dificiles de retraer. Esto basado en que recientemente se están tratando con cremas esteroideas y con ejercicios de retracción del prepucio para ir logrando la mejoría del caso, pero el tratamieno médico-farmacológico se deja para aquellos casos simples de balanitis que no han provocado aún cambios definitivos (fibrosis, engrosamiento y pérdida de su elasticidad) sobre la piel del prepucio.
1. Diariamente descubrir el glande (retrayendo el prepucio) y lavar con agua tibia y jabones neutros (jabón de glicerina, jabones de bebé, jabones de avena). Hacer esto con poca cantidad de jabón y solamente una o dos veces por día segun el grado de secreción de la piel del glande
2. Sobre todo en la población pediátrica utilizar por muy poco tiempo y en poca cantidad, cremas antibioticas.
3. Segun el tipo de infección que pueda tener el paciente, logrado a través del cultivo de la secreción de la zona (glande) aplicar la crema adecuada, si hay candidiasis colocar cremas tipo clotrimazol o ketoconazol y tratamiento sistémico con fluconazol 150 mg una sóla dosis o itraconazol 200 mg cada 12 horas por dos días, si hay infeccion por hemófilus tipo gardnerella vaginalis dar tratamiento con metronizadol 500 mgs BID por 7 dias, y en éste ultimo caso recomiendo hacer una vez al día lavado del pene con soluciones de iodo-povinil-pirrolidona, evitando los excesos para no provocar una dermatitis irritativa, si hay infección por otros gérmenes hacer lavados antisépticos como mencionamos anteriormente y dar antibióticos específicos. Episodios ligeros de Balanitis podrian mejorar con baños fríos con permanganato de potasio en la concentración de 1: 8.000 con la aplicación de cremas antibacterianas con o sin antiinflamatorios esteroideos o no esteroideos.
4. Hay un tratamiento que ha dado excelentes resultados en aquellos casos donde inclusive la balanitis ha originado cambios de la calidad de la piel del prepucio, y es sumergir el pene en agua fría de manzanilla por 10 minutos diarios durante 7 días. Se lograrán resultados sorprendentes.
5. Si con el cuadro de Balanitis vemos que hay una tendencia a la resequedad de los tejidos será útil recomendar la utilización de cremas hidratantes en dosificación correcta, para no propiciar cuadros de candidiasis.
RECOMENDACIONES QUIRÚRGICAS EN PACIENTES CON BALANITIS
Podemos realizarlo con anestesia tópica, con anestesia local y/o con sedación profunda o anestesia peridural en quirófanos de cirugia ambulatoria.
1. Dilatar suavemente el anillo de piel prepucial que se ha formado con la balanitis usualmente crónica con la ayuda de una pinza de Cryle y que podemos ver fácilmente si retraemos suavemente la piel prepucial, con lo cual queda evidenciado el anillo fibrótico y blanquecino que en un momento dado de la retracción del prepucio veremos aparecer.
2. Dilatar y resecar la banda fibrótica de tejido esclerosado de la piel prepucial, como si fuera una circuncisión. Si hubiera adherencias de la piel prepucial al glande, separarla con suavidad y con el lavado constante de soluciones antisépticos (iodo-polivinil-pirrolidona)
3. En casos agudos de parafìmosis, donde tengamos edema importante y posiblemente infección de la piel prepucial (sobre todo visto en casos de diabetes) y no podamos o no debamos resolver inmediatemente (quirurgicamente) la fímosis secundaria, podríamos realizar una incision lineal en el prepucio dorsal para poder resolver la isquemia producida por la retraccion a presión de la parafímosis, y luego de algunas semanas podremos pasarlo a cirugía ambulatoria y realizar la extirpación de la banda fibrosa de prepucio que estaba ocasionando el cuadro inicial.
RECOMENDACIONES GENERALES A LOS PACIENTES CON BALANITIS
1. Tener una higiene adecuada del área genital, más aun cuando se tiene enfermedades como la diabetes o condiciones como la obesidad que hacen más propensa la aparicion de posibles balanitis. Dicha higiene deberá ser con jabones neutros (jabones de glicerina, jabones de bebé, jabones de avena).
2. Lavado inmediatemente después de cada relación sexual.
3. No promiscuidad sexual. Reducir al máximo el número de parejas posibles.
4. Utilización del preservativo en sus relaciones “nuevas” así como en las relaciones que puedan presumir que su pareja tenga vaginitis de cualquier etiología.
5. No tener relaciones anales sin la protección de preservativo, ya que aparte de producir severas balanitis, podría producir cuadros agudos de uretroprostatitis.
6. Mantener un estricto control de su cuadro hiperglicémico (diabetes) a través de consultas con su endocrinologo-médico internista. Así como recomendarles la reducción de peso en casos de obesidad.
PROSTATITIS COMO RESERVORIO DE INFECCIONES DE TRANSMISION SEXUAL
EL PAPEL DE LAS I.T.S (infecciones de transmisión sexual), EN LOS SÍNDROMES DE PROSTATITIS, ESTA INCREMENTÁNDOSE DIA A DIA Y AL RESPECTO DEBERÍAN SER TOMADAS EN CUENTA EN LOS ENFOQUES TERAPÉUTICOS y EN LAS REPERCUSIONES QUE PODRÍAN OCASIONAR EN LA MUJER, Y EN EL HOMBRE COMO POR EJEMPLO ENFERMEDAD INFLAMATORIA PÉLVICA, INFERTILIDAD, INFECCIONES URINARIAS RECURRENTES EN HOMBRES Y MUJERES, SÍNDROME URETRAL FEMENINO, VAGINOSIS BACTERIANA, CÁNCER DE CUELLO UTERINO, ENTRE OTRAS. NO HAY DUDA QUE LA PROSTATA ES UN RESERVORIO DE MICROORGANISMOS ENTEROPATOGENOS, PROTOZOARIOS, HONGOS, VIRUS, ANAEROBIOS Y MICROORGANISMOS COMENSALES QUE PUDIERAN TORNARSE VIRULENTOS Y SER TRANSMITIDOS A LA(S) PAREJA(S) DURANTE LA EYACULACION, POR LO CUAL SE ABRE UN CAPITULO MAS EN LA TRANSMISION DE ENFERMEDADES DURANTE LA ACTIVIDAD SEXUAL.
(Potenziani-2001)
Como reservorios de infecciones de transmision sexual tenemos los germenes que ocasionan prostatitis cronica bacteriana y abacteriana como la Neisseria gonorrhoeae, Virus del herpes simple genital, Citomegalovirus, virus papiloma humano, virus de la inmunodeficiencia humana (VIH), Ureaplasma urealyticum, Chlamydia trachomatis, Mycoplasma hominis, Trichomona vaginalis, entre otros. Es fundamental tratar de “identificar” infecciones de transmisión sexual, las cuales creemos firmemente, podrían tener un rol protagónico significativo en pacientes con sindromes de prostatitis, como lo señalamos en los trabajos (“Aspectos clínicos y microbiologicos en la Prostatitis crónica” Potenziani JC, Davila H, Carmona O. Rev Fac Medicina 13 (2): 89-94; Jul-Dic 1990, y en Acta Clinica 2(4) 27-30; Oct-Dic 1991), donde luego de evaluar 163 pacientes en el 38.8% de los casos se identificaron microorganismos transmitidos sexualmente, lo que junto a las cistitis cronicas en la mujer sexualmente activa derivadas de infecciones de transmision sexual, haría necesario un cambio de enfoque microbiologico para pacientes con éstas patologías, ya que la pesquisa que se hace en la actualidad no incluyen microorganismos que se puedan transmitir sexualmente.
A PESAR DE LO CONTROVERSIAL QUE RESULTA AFIRMAR QUE LOS SINDROMES DE PROSTATITIS SON RESERVORIOS DE ENFERMEDADES DE TRANSMISION SEXUAL, LA PRACTIVA DIARIA DURANTE MAS DE 25 AÑOS NOS HA DADO LOS ARGUMENTOS PARA AFIRMARLO. POR LO TANTO RECOMENDAMOS SISTEMATICAMENTE EL ESTUDIO DE LA PAREJA ANTE AQUELLAS INFECCIONES URINARIAS, VAGINALES, URETRALES, O ANEXIALES QUE NO CEDEN ANTE ESQUEMAS ANTIBIOTICOS USUALES. Y DE SER ENCONTRADOS POSITIVOS ES IMPORTANTE OBLIGAR A MANTENER RELACIONES SEXUALES CON PROTECCION DE PRESERVATIVO PARA MEJORAR EL CUADRO CLINICO EXISTENTE EN LA PAREJA.
(POTENZIANI 2001)
DEFINICIONES DE IMPORTANCIA PARA EL PRESENTE TEMA
ACTIVIDAD SEXUAL (PAN AMERICAN HEALTH ORGANIZATION,2000 WHO)
Es una expresión conductual donde el componente erotico-sexual es el mas evidente. Buscan el erotismo y es sinonimo de comportamiento sexual.
Adherencia bacteriana
Habilidad de la bacteria de adherirse a las mucosas de la vagina, uretra y vejiga por la presencia de fimbrias. Las fimbrias tipo I se ven en todas las especies de Escherichia coli, pero de difícil adherencia al urotelio. Las fimbrias tipo 2 se adhieren al urotelio y están presentes solo en algunas cepas de Escherichia coli y son las imputadas en la colonización y desarrollo de las infecciones urinarias tanto bajas como altas. Estas ultimas se ven aprox. en el 30% de las mujeres.
EL CONGRESO DE LA REPÚBLICA DE VENEZUELA DECRETA ‘LEY ORGANICA PARA LA PROTECCIÓN DEL NIÑO Y DEL ADOLESCENTE’
http://www.ops-oms.org.ve/adolec/adolec/leyes/lopna.htm
Disposiciones Directivas
Artículo 2°. Definición de Niño y de Adolescente. Se entiende por niño toda persona con menos de doce años de edad. Se entiende por adolescente toda persona con doce años o más y menos de dieciocho años de edad
Artículo 50. Salud Sexual y Reproductiva. Todos los niños y adolescentes tienen derecho a ser informados y educados, de acuerdo a su desarrollo, en salud sexual y reproductiva para una conducta sexual y una maternidad y paternidad responsable, sana, voluntaria y sin riesgos.
El Estado, con la activa participación de la sociedad, debe garantizar servicios y programas de atención de salud sexual y reproductiva a todos los niños y adolescentes. Estos servicios y programas deben ser accesibles económicamente, confidenciales, resguardar el derecho a la vida privada de los niños y adolescentes y respetar su libre consentimiento, basado en una información oportuna y veraz. Los adolescentes mayores de 14 años de edad tienen derecho a solicitar por si mismos y a recibir servicios.
ADOLESCENCIA
Periodo de vida entre la pubertad y la edad adulta (Pequeño Larousse Ilustrado 2002). Adolescencia es un periodo de desarrollo fisico, cognitivo, psicosocial y moral, que con frecuencia resulta en la adopción de comportamientos de alto riesgo. (Cothran 2002). Hay organismos que la clasifican entre 15 y 19 años.
Según la O.M.S-ADOLESCENCIA
Adolescencia es la etapa que transcurre entre los 10 y 19 años, considerándose dos fases, la adolescencia temprana 10 a 14 años y la adolescencia tardía 15 a 19 años
Paralelamente con este tenemos también la juventud que comprende el periodo entre 15 y 24 años de edad, es una categoría sicológica que coincide con la etapa post-puberal de la adolescencia ,ligada a los procesos de interacción social ,de definición de identidad y a la toma de responsabilidad , es por ello que la condición de juventud no es uniforme ,varia de acuerdo al grupo social que se considere
La adolescencia es una etapa del ciclo vital de desarrollo humano que se caracteriza por el crecimiento y maduración biológica, fisiológica, sicológica y social del individuo. Su inicio lo marca la capacidad biológica de reproducirse y su final la capacidad social de reproducirse. Durante este proceso el adolescente se humaniza, se apropia y recrea las características y atributos de la historia social de su gente, se individualiza e independiza, transforma el entorno y el mundo que habita a la vez que éste los transforma a ellos (Turbay C. 1994 OMS).
Servicio de Salud Colombia www.saludcolombia.com/actual/htmlnormas/ntjoven.htm
Norma tecnica para la detección temprana de las alteraciones del desarrollo del joven de 10 a 29 años. Resolución # 00412 del 2000
Adolescencia temprana o inicial - 10 - 13 años
En esta etapa el adolescente se ajusta a los cambios puberales, los cuales marcan el inicio de la misma. Este se encuentra ambivalente sobre separarse de sus padres o no y Prefiere socializar con "pares" del mismo sexo. Conserva un pensamiento concreto con planes hacia el futuro vagos. En esta etapa inicia la curiosidad sexual principalmente a través, pero no exclusivamente, de la masturbación. Se centra mucho en sí mismo y explora qué tan rígido o flexible es el sistema moral de sus padres o figuras de autoridad.
Adolescencia media - 14 - 16 años
En este período, es más marcado el distanciamiento afectivo con los padres. Explora diferentes imágenes para expresarse y para que lo reconozcan en la sociedad, así mismo diversos roles de adultos. Socializa con pares de diferente sexo e inicia actividad sexual con quien identifica como su pareja sexual. Se fascina por la capacidad de pensar diferente y el descubrir la abstracción de nuevos conceptos. El riesgo de vincularse a actividades colectivas que suplan su necesidad de encontrar identidad y reconocimiento social y cultural es mayor durante esta etapa.
Adolescencia final o tardía - 17 - 21 (El límite superior depende del criterio de cada país para otorgar el estatus de mayoría de edad)
En este grupo el adolescente es independiente y capaz de integrar su imagen corporal con su identidad o personalidad. Este establece y consolida relaciones que se basan en el cuidado y el respeto por la autonomía y por la intimidad de los otros. Prefiere relaciones sociales más con individuos que con grupos o colectividades. Define planes y metas específicas, viables y reales. Es capaz de abstraer conceptos, define su sistema de valores e ideología.
Adulto Joven
Según la O.M.S a este grupo pertenecen las personas entre 21 y 24 años de edad y corresponde con la consolidación del rol social.
ADULTEZ TEMPRANA (adulto joven)
Periodo de edad comprendido entre los 19 y los 24 años.
AGENTE INFECCIOSO (CET)
Microorganismo (virus, rickettsia, bacteria, hongo, protozoario o helminto) con capacidad de producir una infección o enfermedad infecciosa
Atención Integral
Conjunto de acciones de salud para la promoción, prevención, orientación, tratamiento y rehabilitación integral de la persona afectada.
ATENCION EN SALUD SEXUAL Y REPRODUCTIVA
“La atención en salud sexual y reproductiva, se define como el conjunto de métodos, técnicas y servicios que contribuyen a la salud, al bienestar reproductivo y a evitar o resolver los problemas relacionados” (Proyecto Municipal de educación sexual)
Bacteriuria asintomática
Presencia de bacterias en la orina en número variable de acuerdo a si es significativa (105 UFC x ml) o no significativa, sin estar asociada a sintomatología clínica urinaria.
Bacteriuria significativa sin sintomas de infección del sistema urinario en mujeres en edad reproductiva con una prevalencia del 5% (Bengtsson 1998, Hooton 2000)
Bacteriuria significativa (Gupta 2001 Ann Med Int)
Cuando estaban presente uropatógenos (Escherichia coli, otros microorganismos Aerobicos gram negativos, Enterococos o Staphylococcus saprophytus en cantidades de 102 o más UFCxml. Y con Streptococcus del grupo B considerados patógenos si sus concentraciones en el urocultivo eran de 105 UFCxml o más.
Calidad de vida (QOL) (O.M.S)
Bienestar físico, mental y social que pudiera tener el paciente y no enfocado solamente en la eliminación del factor patológico (enfermedad o condición nosológica que sufra el paciente). Representa la respuesta individual a los efectos de la enfermedad sobre la esfera física, mental y social del paciente sobre su vida diaria que tendrá influencia sobre la satisfacción personal de cada persona en relación a las circunstancias de su vida (Bowling 1997).
CET-Control de Enfermedades Transmisibles
CONDUCTAS DE ALTO RIESGO RELACIONADAS AL SEXO
Son todos aquellos comportamientos relacionados al area intima-sexual, tendencias homosexuales, practica de sexo anal, sexo con prostitutas, promiscuidad sexual, multiples parejas, mal uso del preservativo, habitos alcoholicos acentuados, drogadicción, que aumentarán el riesgo de contagio de una infección de transmisión sexual
CONDUCTAS SEGURAS (de bajo riesgo) RELACIONADAS AL SEXO
Son todos aquellos comportamientos relacionados con el area íntima-sexual,en relación a precauciones y habitos que se adoptan por parte de la pareja sexual, que originarán una disminucion del riesgo de transmisión y adquisición de infecciones de transmisión sexual.
CONTACTO (CET)
Persona o animal cuya asociación con un individuo o animal infectado o con un ambiente contaminado haya creado la posibilidad de contraer la infección
CONTAMINACION (CET)
Presencia de agente infeccioso en la superficie del cuerpo, tambien en vestimenta, ropa de cama, juguetes, instrumentos quirurgicos, apositos u otros objetos inanimados o sustancias incluidos el agua y los alimentos
Cistitis recurrente (Criterio Potenziani-Pradella 1997)
Cuadro clinico caracterizado por sintomas urinarios de llenamiento y vaciamiento vesical en grados diversos que se repiten en el tiempo, que afecta considerablemente la calidad de vida de las mujeres afectadas y que pueden tener en el urocultivo contajes bacterianos de 102,103,104,105 o más UFC x ml, con microorganismos habituales (coliformes) o con microorganismos no habituales (Chlamydia trachomatis, Ureaplasma urealitycum, Neisseria gonorrhoeae, Gardnerella vaginalis, Mycoplasma hominis Mobiluncus curtisii, sp de Candidas, Trichomona vaginalis, entre otras) o inclusive sin crecimiento bacteriano, causada por persistencia bacteriana (cepa idéntica a la cepa causante de la infección precedente) o por reinfección (cepa diferente a la cepa causante de la infección precedente) y debida usualmente a factores de riesgo (condicionantes) plenamente identificados como nuevas parejas sexuales, frecuencia sexual aumentada, promiscuidad sexual, historia previa de infecciones urinaria, utilización de diafragmas como métodos anticonceptivos, uso de tampones, uso de geles espermicidas, uso de preservativos no lubricados, uso de ropa íntima sintetica, antecedentes de vulvovaginitis a repetición, antecedentes de infecciones de transmisión sexual (I.T.S) en ambos integrantes de la pareja, ingesta de cítricos aumentada, ingesta de productos lácteos aumentada, pobre ingesta líquida, elevada ingesta alcohólica, excesiva higiene vaginal, tipo de penetración peneana (a ciegas), práctica de coitos anales, hábitos miccionales anormales (retencionista, orinadoras frecuentes, y orinar antes y/o después de la relación sexual).
COMPORTAMIENTOS SEXUALES RESPONSABLES (PAN AMERICAN HEALTH ORGANIZATION,2000 WHO)
Comportamiento sexual reponsable es expresado individual, interpersonal y a nivel comunitario. Se caracteriza por autonomia, mutualidad, honestidad, respeto, consentimiento, protección, persiguiendo el placer y el bienestar. La persona que exhibe un comportamiento responsable no entiende causar daño de ningun tipo, manipulación, discriminación, explotación u hostigamiento o acoso. Una comunidad promovera conductas sexuales responsables cuando provea al individuo de la información y el conocimiento necesarios, que le darán al individuo los recursos y los derechos individuales necesarios para adoptar estas practicas.
DERECHOS SEXUALES
"El derecho al disfrute de la sexualidad en la multiplicidad de sus potencialidades es un derecho humano inalienable, como el derecho a la vida, la libertad, la educación y el trabajo, entre otros"
EDUCACION PARA LA SALUD (CET)
Proceso mediante el cual individuos o grupos de personas aprenden a fomentar, proteger o reestablecer la salud.
EDUCACION SEXUAL
I. “La Educación Sexual, consiste en todos aquellos conocimientos que una persona tiene que adquirir desde que nace, para poder vivir una vida en pareja que sea feliz y permanente'. Hemos constatado que esta definición satisface al mayor número de personas. Pero no es todo. Por lógica hay que continuar. Para vivir en armonía con otra persona, feliz y permanentemente, hay que aprender a practicar la lealtad, la generosidad, la justicia, la comprensión, compasión, consideración, la veracidad, fidelidad, responsabilidad, el perdón, el auto-control, respeto, trabajo en equipo, el don de sí, el saber dar y recibir, y una cantidad de virtudes más” (Cristina de Vollmer)
II. “Conjunto de orientaciones desarrolladas de forma no sistemática sobre sexualidad, global, no intencional, que involucra toda la acción ejercida sobre el individuo, en su cotidianeidad, desde el nacimiento, con repercusión directa o indirecta en su vida sexual, a lo largo de la vida (Multirio)
II. “Conjunto de teorías o prácticas, formales o informales, que aborda, con niños y adolescentes, desde una perspectiva educativa, aspectos de la sexualidad humana”.
Enfermedad pelvica inflamatoria femenina
Sindrome causado por microorganismos que invaden al aparato genital femenino a nivel de ovarios, trompas uterinas y útero produciendo en ocasiones toque del estado general con postración, fiebre, signos variables de inflamación peritoneal, y con secundarismos como endometritis, salpingitis, anexitis, abscesos tuboováricos, peritonitis, sepsis e inclusive muerte.
ENFERMEDAD TRANSMISIBLE O INFECCIOSA (CET)
Cualquier enfermedad causada por un agente infeccioso especifico o sus productos toxicos que se manifiesta por la transmision del mismo agente o sus productos de una persona o animal infectados o de un reservorio inanimado a un huesped susceptible en forma directa o indirecta por medio de un huesped intermediario de naturaleza vegetal o animal de un vector o del ambiente inanimado.
Enfermedad Transmisible
La que puede trasmitirse directamente de una persona a otra, o de un animal a una persona.
EROTISMO (PAN AMERICAN HEALTH ORGANIZATION,2000 WHO)
Es la capacidad humana pata experimentar respuestas subjetivas que disparan fenomenos fisicos percibidos como deseo sexual, excitación y orgasmo y usualmente identificado con placer sexual. El erotismo se construye a nivel individual y social con significados simbolicos y concretos que unen ésto a otras dimensiones humanas.
Factores de riesgo (O.M.S)
Según la O.M.S “cualquier caracteristicas o circunstancias detectables de una persona o grupo de personas asociadas con el aumento de probabilidad de padecer, desarrollar o estar especialmente expuesta a un proceso mórbido”.
Flora vaginal normal
Compuesta por 105-107 microorganismos por ml de flujo vaginal, donde habrá un 75-90% de species de Lactobacilos, Difteroides, Staphylococcus epidermidis, anaerobios como el Propionibacterium, Veillonella, Eubacterium, Gardnerella vaginalis, Levaduras, Corynebacterias y Streptococcus
GENERO (PAN AMERICAN HEALTH ORGANIZATION,2000 WHO)
Es la suma de valores culturales, actitudes, roles, practicas y caracteristicas basadas en el sexo.
INFECCION URINARIA FEMENINA
Es la entidad clínica caracterizada por la presencia de bacteriuria significativa 102,103,104,105 o más UFC x ml (unidades formadoras de colonia por mililitro) concomitantemente con la presencia de síntomas urinarios irritativo-obstructivos, hoy llamados síntomas de llenamiento y de vaciamiento vesical, como ardor urinario (disuria), frecuencia urinaria, urgencia urinaria, incontinencia urinaria de urgencia, nocturia, y dolor suprapubico, peso en el vientre (hipogástrico) y en ocasiones fiebre y sangramiento urinario (hematuria), ocasionada por causas variadas entre las que destaca la colonización vaginal (introito vaginal), por gérmenes coliformes que llegan allí desde el área perineal-anal y luego colonizan el interior de la vejiga.
Infección urinaria no complicada
Infección urinaria aguda que ocurre usualmente en poblaciones jovenes, con o sin la sintomatologia urinaria clásica, pero con un aparato urinario normal, sin anomalias estructurales ni trastornos funcionales, orgánicos y/o endocrino-metabólicos.
Infección urinaria recurrente
Aquellas que se repiten numerosamente alternadas con períodos de esterilidad urinaria (es decir sin crecimiento bacteriano) causada o por persistencia bacteriana (cepa idéntica a la cepa causante de la infección precedente) o por reinfección (cepa diferente a la cepa causante de la infección precedente).
Infección urinaria
Inflamación del aparato urinario secundaria a agentes infecciosos con la presencia de bacterias en numero de 105 o más UFCxml con síntomas urinarios como frecuencia urinaria, urgencia urinaria, tenesmo, nocturia, incontinencia urinaria, hematuria, fiebre, cefalea y malestar general.
En mujeres con síntomas de cistitis o uretritis (infección urinaria baja) el mejor criterio diagnostico es la detección en el urocultivo de un uropatógeno en concentraciones de 102 o más UFC xml. (Bent JAMA 2002)
Infección urinaria (otros criterios)
En pacientes neurologicamente afectados con vejigas neurogenicas que se realicen cateterismos vesicales intermitentes tener contajes bacterianos de 102 ó más UFCxml se considerará infección urinaria.
En pacientes con alteración de la continuidad de su sistema urinario con derivaciones urinarias continentes o no continentes tener contajes bacterianos de 104 o más UFCxml se considerará infección urinaria.
En pacientes con orinas recolectadas por aspiración suprapúbica tener contajes bacterianos de más de 0 UFCxml se considerará infección urinaria.
Infección urinaria complicada
Infección urinaria aguda y/o crónica que ocurre en todas las edades, con sintomatología urinaria clásica unida a fiebre, postración del estado general, de tratamiento difícil y con un aparato urinario superior o inferior con anomalias funcionales y/u orgánicas y/o endocrino-metabólicas.
Es una infección del sistema urinario en un individuo con anormalidades funcionales y/u orgánicas de dicho sistema urinario (incluyendo una historia de enfermedad renal poliquistica, nefrolitiasis, vejiga neurogénica, diabetes mellitus,, inmunosupresión, embarazo, presencia de catéteres urinarios, o reciente instrumentación urológica y puede tener alto riesgo de fracaso del tratamiento (Hooton 1991)
Infección Urinaria Definitiva (Gupta)
Episodios sintomaticos asociados con bacteriuria (>102 UFCxml) de un uropatogeno detectado en urocultivo pretratamiento.
Infección Urinaria Probable (Gupta)
Episodios sintomaticos sin bacteriuria significativa pero con piuria (10 leucocitos o más por campo de alto poder de resolución-HPFxml) sin tener otro diagnostico establecido.
Incidencia Acumulada (Encuesta-Estudio Prospectivo "Expert" 2000-2001)
Se considera incidencia acumulada, la proporción de individuos sanos que desarrollan la enfermedad a lo largo de un año.
IDENTIDAD DE GENERO (PAN AMERICAN HEALTH ORGANIZATION,2000 WHO)
La identidad de genero define el grado al cual cada persona se identifica como hombre, mujer o alguna combinación. Es el entramado interno construido en el tiempo el cual permite a un individuo organizar un autoconcepto y a realizarse socialmente en consideración a su sexo percibido y a su genero.La identidad determina la manera individual que se experimenta su genero y contribuirá a que el individuo tenga sentido de individualidad, pertenencia e identidad.
I.T.S
Sigla que corresponden a infecciones de transmisión sexual.
INFESTACION
Se entiende por infestación de personas o animales el alojamiento, desarrollo y reproducción de artrópodos en la superficie del cuerpo o en la ropa. (CET)
Infectado
Persona contagiada de microorganismos o virus.
INFECCIONES DE TRANSMISION SEXUAL
I. Las infecciones de transmisión sexual son todas aquellas patologías que se contagian a través del contacto intimo-sexual, en todas sus variantes, afectando no sòlo a los integrantes de la pareja sino a su posible descendencia.
II. Las infecciones de transmisión sexual son entidades infecto-contagiosas que se adquieren por vía sexual, que involucran al individuo, la pareja, la familia y la sociedad, que producen un elevado costo personal y social, con enfoque epidemiológico especial en el adulto joven y parejas semiestables, ligadas a conductas sexuales de riesgo, con una prevalencia elevada en países pobres y en desarrollo, donde su detección y tratamiento se complica por el costo de estas medidas, habiendo además subpoblaciones discriminadas en atención, por razones tanto sociales como económicas, como son las mujeres, los niños e inclusive los adolescentes.
MODO DE TRANSMISION
Mecanismo por el cual el agente infeccioso se extiende y alcanza al ser humano. Puede ser directo, indirecto y aerógeno.
MMWR
Morbidity and Mortality weekly report
ORIENTACION SEXUAL (PAN AMERICAN HEALTH ORGANIZATION,2000 WHO)
Es la organización del erotismo de un individuo y/o sus atracciones o enlaces emocionales con referencia al sexo, genero de la pareja involucrada en la actividad sexual. Puede ser manifestada en una o varios de los comportamiento sexuales a través de fantasías o deseos.
PERIODODE INCUBACION (CET)
Intervalo que transcurre entre la exposición inicial a un agente infeccioso y la aparición de síntomas de la enfermedad de que se trate.
Intervalo variable que puede ir de horas, dias o semanas, entre la exposición inicial a determinado agente infeccioso y la aparición del primer signo o sintoma de la infección
PERIODO DE TRANSMISIBILIDAD (CET)
Lapso variable que puede ir de horas, dias o semanas, en el cual se transmite el agente infeccioso directa o indirectamente de una persona infectada a otra, de una animal infectado a los seres humanos o de una persona infectada a los animales o artropodos
Piuria
En el hombre, la presencia en el sedimento urinario de al menos 5 leucocitos por campo de alto poder de resolución (x400) y en la mujer a la presencia de mas de 20 leucocitos por campo de alto poder de resolución (x400).
PORTADOR (CET)
Persona o animal infectado que alberga un agente infeccioso especifico de una enfermedad sin presentar signos o sintomas clinicos de ésta y que constituye una fuente potencial de infección
PRACTICA SEXUAL (PAN AMERICAN HEALTH ORGANIZATION,2000 WHO)
Es un patrón de actividad sexual que es exhibido por un individuo o una comunidad con suficiente consistencia para ser considerada un comportamiento.
Preservativo o condón
Recubierta cilíndrico de goma que se coloca en el área genital masculina o femenina, para evitar que el producto del eyaculado masculino, es decir el semen, entre directamente en contacto con las mucosas de la mujer. Util para evitar embarazos y para evitar las I.T.S (no totalmente)
REGISTRO DE LAS INFECCIONES DE TRANSMISION SEXUAL EN LOS SERVICIOS DE SALUD
Actividad que consiste en llevar, uniforme y ordenadamente el numero de personas tratadas por I.T.S en un servicio de salud
RELACIONES SEXUALES
Al definir que signfica tener relaciones intimas-sexuales, podriamos especificar que de manera amplia “es recibir gratificaciones corporales, emocionales y a través de una gama muy amplia de juegos intimos, de los cuales el coito-penetración es solo uno de ellos.
RESERVORIO
Cualquier ser humano, animal, artrópodo, planta, suelo o materia ( o una combinación de éstos) donde normalmente vive y se multiplica un agente infeccioso y del cual depende para su supervivencia y donde se reproduce de manera que pueda ser transmitido a un huesped susceptible.
SALUD SEXUAL
I. “Es el completo estado de bienestar físico, mental y social mas allá de la ausencia de enfermedades o dolencias, que permite a un individuo relacionarse, sentir y expresar afecto, formar pareja, experimentar placer y ejercer libremente su identidad sexual; contempla dimensiones comunicativas, afectivas, placenteras y reproductivas que se reflejan en su conducta, actitudes y prácticas frente a las diferentes experiencias de la vida” (Proyecto Municipal de educacion sexual)
II. “La Salud Sexual es multidimensional. Abarca diferentes necesidades y expresiones en las distintas etapas del ciclo de vida. Implica un nivel personal de gozo y bienestar y la habilidad para lidiar con ansiedades sobre los aspectos físicos y emocionales de la sexualidad. Promueve los derechos de los seres humanos a las condiciones sociales, económicas, legales, políticas, educacionales y culturales óptimas en las cuales puedan expresar su sexualidad".
III. “La salud sexual se define como la integración de los aspectos físicos, emocionales, intelectuales y sociales del ser sexual, de maneras que son positivamente enriquecedoras, y que realzan la personalidad, la comunicación y el amor ... cada persona tiene el derecho de recibir información sobre asuntos sexuales y de considerar la aceptación de relaciones sexuales tanto por placer como para la procreación" (O.M.S). Otra acepción de la Organización Mundial de la Salud (O.M.S) definiendo la "salud sexual", es como la "integración del ser humano en lo somático, lo emocional, lo intelectual y lo social, para que la conducta sexual favorezca el dar y recibir amor".
SALUD SEXUAL (PAN AMERICAN HEALTH ORGANIZATION,2000 WHO)
Es la experiencia del bienestar fisico, psicologico y sociocultural relacionados con la sexualidad. No es meramente la ausencia de disfuncion sexual y/o enfermedad.
SALUD REPRODUCTIVA
“Es un estado general de bienestar físico, mental, social y no de mera ausencia de enfermedades y dolencias, en todos los aspectos relacionados con el sistema reproductivo, sus funciones y procesos” (Proyecto Municipal de educación sexual)
Seropositivo
Persona que tiene en el suero anticuerpos contra una infección o
enfermedad.
S.I.D.A
Sigla correspondiente a síndrome de inmunodeficiencia adquirida.
SEXO (PAN AMERICAN HEALTH ORGANIZATION,2000 WHO)
Suma de caracteristicas biologicas que definen el espectro de los humanos tanto hembras como varones.
SEXUALIDAD (PAN AMERICAN HEALTH ORGANIZATION,2000 WHO)
Se refiere a la dimension intrinseca de ser humano, lo cual incluye sexo, genero o sexo, identidad sexual,orientación sexual, erotismo, ataduras emocionales-amor, y reproducción. Experimentado o expresado en pensamientos, fantasias, deseos, creencias, actitudes, valores, actividades, practicas, roles, relaciones.
La sexualidad es el resultado de una interaccion de factores biologicos, psicologicos, socioeconómicos, culturales, eticos y religioso-espirituales.
La sexualidad podría incluir todos estos aspectos, pero no necesariamente pueden ser experimentadas o expresadas.Nuestra sexualidad es experimentada y expresada en todo lo que nosotros somos,sentimos, pensamos y hacemos
SEXUALIDAD
Sexualidad es una parte integral de la personalidad de cada quien: hombre, mujer y niño. Es una necesidad básica, y un aspecto del ser humano que no puede ser separado de otros aspectos de la vida. La sexualidad no es sinónimo de coito, no tiene que ver con que tengamos orgasmos o no y tampoco es la suma de nuestras vidas eroticas. Es la energia que nos motiva a encontrar amor, contacto, calidez e intimidad. Se expresa por la manera que nosotros sentimos, nos movemos, tocamos; es algo acerca de ser sensual asi como ser sexual. Influencia los pensamientos, los sentimientos, las acciones e interacciones y por lo tanto tiene relación con nuestra salud mental y fisica (Langfeldt T, Porter M. Sexuality and family planning: Report of a consultation and research findings. World Health Organization. Regional Office for Europe. Copenhagen, 1986)
Sedimento urinario “anormal”
Encontraremos 5 o más eritrocitos por campo de alto poder de resolución (x400), y/o el hallazgo de 5 o más leucocitos por campo de alto poder de resolución (x400) (ver piuria a continuación)
Síndrome Uretral
Síndrome urinario visto sobre todo en mujeres en edad sexual activa y principalmente jóvenes, caracterizado por presentar frecuencia urinaria, ardor urinario, polaquiuria, nocturia, dolor suprapúbico, dolor uretral sobre todo miccional,con urocultivos standares negativos con la presencia de microorganismos atípicos (muchos clasificados como ocasionadores de infecciones de transmisión sexual-I.T.S), y con sedimento urinario con leucocitos, hematies, piocitos y mucina en cantidad leve o moderada, con relajación incompleta del rabdoesfinter unido a una falta de relajación del piso pélvico muscular (disfunción del piso pélvico muscular) que podría añadirle al sindrome dispareunia, micciones dificultosas y cuadros variables de constipación fecal y unido a una afectación variable de la calidad de vida de la paciente. (Potenziani-Pradella 1997)
Según Franz-Horl (1999) en su trabajo “Common errors in diagnosis and management of urinary tract infection II. Clinical management” refieren que el comienzo agudo de sintomas urinarios sin bacteriuria llamado en el pasado síndrome uretral y mas recientemente “bacteriuria de bajo contaje” puede ser una fase transicional de una infección urinaria en la cual la uretra es el sitio primario de colonización e inflamación. La mitad de éstas pacientes tienen infección vesical por lo cual estará totalmente indicada la terapia antimicrobiana. El llamado Síndrome Uretral refiere Franz (1999), es indistinguible clínicamente de una uretritis causada por una infección de transmisión sexual (I.T.S) causada por Chlamydia trachomatis, Neisseria gonorrhoeae o virus del Herpes simple, o de una infección vaginal por Candida o Trichomonas vaginalis, o de una infección vesical por microorganismos fastidious como el Ureplasma urealyticum, lactobacilos u otros microorganismos aeróbicos, estos ultimos controversiales en su papel como causantes de infecciones urinarias.
SEXO SEGURO (PAN AMERICAN HEALTH ORGANIZATION,2000 WHO)
Termino utrilizado para especificar la practica sexual y los comportamientos sexuales que reducen el riesgo de contraer y transmitir infecciones de transmisión sexual , especialmente virus de inmunodeficiencia humana.
SEXUAL IDENTITY (PAN AMERICAN HEALTH ORGANIZATION,2000 WHO)
Identidad sexual es la autoindentidad sexual en su totalidad, lo cual incluye como el individuo se identifica como masculino, femenino, hombre, mujer o combinaciones de éstos asi como la orientación sexual que posee. Es el entramado interno construido en el curso del tiempo que permite al individuo organizar un autocoencepto basado en él o en ella, en el genero en la orientación sexual y realizarse socialmente con respecto a éstas capacidades percibidas.
SIECUS. LISTA DE COMPORTAMIENTO DE ADULTOS SEXUALMENTE SALUDABLES
Un adulto sexualmente saludable deberá:
• Appreciate one’s own body.
• Seek further information about reproduction as needed.
• Affirm that human development includes sexual development that may or may not include
reproduction or genital sexual experience.
• Interact with both genders in respectful and appropriate ways.
• Affirm one’s own sexual orientation and respect the sexual orientation of others.
• Express love and intimacy in appropriate ways.
• Develop and maintain meaningful relationships.
• Avoid exploitative or manipulative relationships.
• Make informed choices about family options and lifestyles.
• Exhibit skills that enhance personal relationships.
• Identify and live according to one’s values.
• Take responsibility for one’s own behavior.
• Practice effective decision-making.
• Communicate effectively with family, peers, and partners.
• Enjoy and express one’s sexuality throughout life.
• Express one’s sexuality in ways congruent with one’s values.
• Discriminate between life-enhancing sexual behaviors and those that are harmful to self
and/or others.
• Express one’s sexuality while respecting the rights of others.
• Seek new information to enhance one’s sexuality.
• Use contraception effectively to avoid unintended pregnancy.
• Prevent sexual abuse.
• Seek early prenatal care.
• Avoid contracting or transmitting a sexually transmitted disease, including HIV.
• Practice health-promoting behaviors, such as regular check-ups, breast and testicular self-
exam, and early identification of potential problems.
• Demonstrate tolerance for people with different sexual values and lifestyles.
• Exercise democratic responsibility to influence legislation dealing with sexual issues.
• Assess the impact of family, cultural, religious, media, and societal messages on one’s thoughts, feelings, values, and behaviors related to sexuality.
• Promote the rights of all people to accurate sexuality information.
• Avoid behaviors that exhibit prejudice and bigotry.
• Reject stereotypes about the sexuality of diverse populations.
SINDROME DE PROSTATITIS (Criterio Potenziani 2001)
Los sindromes de prostatitis, entidad clinica caracterizada por la inflamación o no, en un amplio rango de edad (desde la juventud hasta la senescencia), del componente epitelial de la glándula próstatica, y con afectación secundaria en el componente estromal de la glandula prostatica (hipertonía musculo liso), con alcance clínico sobre cuatro áreas que son, el área del dolor, el área urinaria, el área sexual y el área de la fertilidad, con una presentacion clínica extremadamente variable, que puede ocurrir en cualquier momento de la vida del paciente, desde el comienzo de su actividad sexual-adolescencia, en la adultez temprana, la adultez tardía, hasta la vejez inclusive, donde se hace mucho más frecuente, con hallazgos de laboratorio variables, Test de Meares-Stamey (1968), analisis del liquido prostatico posterior a masaje, pesquisa microbiologica del aparato urogenital masculino (Carmona), los cuales aparte de poder precisar el microorganismo responsable del sindrome de prostatitis en caso de ser de la variedad bacteriana, podrían detectar la presencia de leucocitos > 10x HPF, como diagnostico de las variedades no bacterianas en general asi como microorganismos no usuales en las pruebas standard (Chlamydia trachomatis, Ureaplasma urealyticum, Neisseria gonorrhoeae, Mycoplasma hominis, Mobiluncus curtisii, Trichomonas vaginalis, virus herpes simple, virus papiloma humano, entre otros), siendo un sindrome de etiologia variada (organica y funcional) con disfunción del piso pelvico muscular sobre todo en las variedades no bacterianas, inflamatorias o no, que será objeto de terapia de medicina fisica y rehabilitación afectando la calidad de vida del paciente, siendo necesario aplicar Cuestionarios de Sintomas de Prostatitis, asi como Cuestionarios de Calidad de vida en relación a los sintomas prostaticos (QOL)
Tratamiento Antirretroviral
Grupo de medicamentos que actúan específicamente contra la replicación de retrovirus.
UNION EMOCIONAL (PAN AMERICAN HEALTH ORGANIZATION,2000 WHO)
Es la capacidad humana para establecer enlaces con otros seres humanos , construido y mantenido a través de las emociones.El amor representa una clase especialmente deseable de union emocional.
Vaginosis Bacteriana
Estado vaginal donde el contaje de microorganismos se incrementará hasta 1011 de microorganismos por gramo de flujo vaginal, ya que al haber supresión de los lactobacilos habrá un incremento secundario del pH vaginal y ésto a su vez creará el medio propicio para el crecimiento desproporcionado de microorganismos patogenos y no patogenos.
V.I.H
Sigla correspondiente a virus de la inmunodeficiencia humana, causante del sida.
World Association for Sexology’s Declaration of Sexual Rights
The right to sexual freedom.
The right to sexual autonomy, sexual integrity, and safety of the sexual body.
The right to sexual privacy.
The right to sexual equity.
The right to sexual pleasure.
The right to emotional sexual expression.
The right to sexually associate freely.
The right to make free and responsible reproductive choices.
The right to sexual information based upon scientific inquiry.
The right to comprehensive sexuality education.
The right to Sexual Health care.
(This list is taken from the Declaration of Sexual Rights issued by the World Association for Sexology)
World Association for Sexology’s Declaration of Sexual Rights
Sexuality is an integral part of the personality of every human being. Its full development depends upon the satisfaction of basic human needs such as the desire for contact, intimacy, emotional expression, pleasure, tenderness and love.
Sexuality is constructed through the interaction between the individual and social structures. Full development of sexuality is essential for individual, interpersonal, and societal well being.
Sexual rights are universal human rights based on the inherent freedom, dignity, and equality of all human beings. Since health is a fundamental human right, so must Sexual Health be a basic human
right. In order to assure that human beings and societies develop healthy sexuality, the following sexual rights must be recognized, promoted, respected, and defended by all societies through all means (SIECUS- Sexuality Information and Education Council of the United States)
LA SALUD SEXUAL ES EL RESULTADO DE UN MEDIOAMBIENTE QUE RECONOCE RESPETA Y EJERCITA ESTOS DERECHOS SEXUALES.
1. The right to sexual freedom. Sexual freedom encompasses the possibility for individuals to express their full sexual potential. However, this excludes all forms of sexual coercion, exploitation and abuse at any time and situations in life.
2. The right to sexual autonomy, sexual integrity, and safety of the sexual body. This right involves the ability to make autonomous decisions about one’s sexual life within a context of one’s own personal and social ethics. It also encompasses control and enjoyment of our own bodies free from torture, mutilation and violence of any sort.
3. The right to sexual privacy. This involves the right for individual decisions and behaviors about intimacy as long as they do not intrude on the sexual rights of others.
4. The right to sexual equity. This refers to freedom from all forms of discrimination regardless of sex, gender, sexual orientation, age, race, social class, religion, or physical and emotional disability.
5. The right to sexual pleasure. Sexual pleasure, including autoeroticism, is a source of physical, psychological, intellectual and spiritual well being.
6. The right to emotional sexual expression. Sexual expression is more than erotic pleasure or sexual acts. Individuals have a right to express their sexuality through communication, touch, emotional expression and love.
7. The right to sexually associate freely. This means the possibility to marry or not, to divorce, and to establish other types of responsible sexual associations.
8. The right to make free and responsible reproductive choices. This encompasses the right to decide whether or not to have children, the number and spacing of children, and the right to full access to the means of fertility regulation.
9. The right to sexual information based upon scientific inquiry. This right implies that sexual information should be generated through the process of unencumbered and yet scientifically ethical inquiry, and disseminated in appropriate ways at all societal levels.
10. The right to comprehensive sexuality education. This is a lifelong process from birth throughout the lifecycle and should involve all social institutions.
11. The right to Sexual Health care. Sexual health care should be available for prevention and treatment of all sexual concerns, problems and disorders.
Sexual Rights are Fundamental and Universal Human Rights Declaration of the 13th World Congress of Sexology, 1997, Valencia, Spain. Revised and approved by the General Assembly of the World Association for Sexology (WAS) on August 26th, 1999, during the 14th World Congress of Sexology, Hong Kong, People’s Republic of China.
BIBLIOGRAFIA
Abdullah AN, Drake SM, Wade AA, Walzman M. Balanitis (balanoposthitis) in patients attending a department of genitourinary medicine. Int J STD AIDS 3:128-129, 1992
Alan Guttmacher Institute 120 Wall Street, New York, NY 10005, (212) 248-1111. http://www.agi-usa.org/
Alazate, H.. Sexualidad Humana. Editorial Temis. Santa Fe de Bogotá, Colombia (1997).
Antología de la Sexualidad Humana Vol 1. CONAPO, México 1994. The Future of Sex Research and the Meaning of Science. Journal of Sex Research. 30: 3-11, 1993.
Alfonzo B, Lozada E, Correnti M et al. Detección del Virus Papiloma Humano en muestras Cervicales de una población de estudiantes de la Universidad Central de Venezuela. RFM 26(2):120-126,Jul 2003.
Amabili M de P, Michelli P, Castellanos A, Arteaga A, De Suárez L del Hospital de Niños "J.M de los Ríos", Venezuela. Estudio molecular de la infección por el Virus Papiloma Humano (V.P.H) en niños. Tipificación y correlación clínico-patológica.presentado en el XII Congreso de la Asociación panamericana de Infectología, VI Congreso Venezolano de Infectología, II Simposio Latinoamericano y del Caribe de Infecciones de Transmisión sexual efectuado del 15 al 18 de Mayo del año 23005 en Caracas y disponible en la pagina http://caibco.ucv.ve
American Medical Association, Council on Scientific Affairs. (1993) Confidential Health Services for Adolescents Council Report. The Journal of the American Medical Association, 169(11), 1420-1424.
Andreeva PM, Omar HA. Effectiveness of current therapy of bacterial vaginosis. Int J Adolesc Med Health; 14(2):145-148, Ap-Jun2002
Arumainayagam JT, Sumathipala AHT. Value of performing biopsies in genitourinary clinics. Genitourin Med 1990, 66:407.
Associated Press. Sex education that teaches abstinence wins support. New York Times. A19, Jul 23 1997
Beltrami C, Manfredi R, D'Antuono A, Chiodo F, Varotti C. Sexually-transmitted infections in adolescents and young adults in a large city of Northern Italy: a nine-year prospective survey. New Microbiol; 26(3):233-41, Jul 2003
Bergin C. Genitourinary Infection. Ch 17:247-268. Manual of Urology Siroky MB, Edelstein RA, Krane RJ. Edts. Lippincott Williams&Wilkins 1999.
Beutner KR, Ferenczy A. Therapeutic approaches to genital Warts. Amer J Med 1997; 102:28-37.
Birley HDL, Walker MM, Luzzi GA, Bell R, Taylor-Robinson D, Byrne M, Renton H D L Birley, M M Walker, G A Luzzi, R Bell, D Taylor-Robinson, M Byrne,A M Renton. Clinical Features and management of recurrent balanitis; association with atopy and genital washing. In Genitourinary medicine, 69 (5): 400-403, October 1993
Bishop C, Osthelder X. Sexually Transmitted Diseases pag42-43. in Sexualia From Prehistory to Cyberspace. Koneman 2001 Germany.
Bloch, I. The Sexual Life of Our Time. Translated by Eden Paul, New York: Allied Book Company 1908.
Blomer R, Bruch K, Klose U. Ofloxacin in the treatment of gonococcal and chlamydial urethritis. Clin Ther 10:263-265, 1988
Block Grant Guidance for the Abstinence Education Provision of the 1996 Welfare Law P.L. 104-193. For more information, contact: Department of Health and Human Services, PHS/HRSA/MCHB/OD/CB-18-20, 5600 Fishers Lane, Rockville, MD 20857, (301) 443-0205, http://www.os.dhhs.gov/hrsa/mchb
Browder JF, Araujo OE, Myer NA. The interferons and their use in condyloma acuminata. Ann Pharmacoter 26:42-45,1992
Carne C. Recent advances: sexually transmitted infections. BMJ 317: 129-132, Jul 11 1998.
Carpiniello V, Sedlacek TV, Cunnane M, Schlecker B, Malloy T, Wein AJ. Magnified penile surface scanning in diagnosis of penile condyloma. Urology 28 (3):190-192, Sep 1986
Carrasco A. En busca de la moral perdida. Publicos 83 (invierno 2001) Premio “Simón Boliva de la Academia John Baines, Madrid España 2001.
Centers for Disease Control and Prevention. External Consultants Meeting on Antiretroviral Therapy for Potential Non-occupational Exposures to HIV; July 24-25, 1997; Spallanzani, Rome, Italy. Available at http://www.cdc.gov/hiv/conferences/hiv99/abstracts/515.pdf
Centers for Disease Control and Prevention. Youth risk behavior surveillance-United States, 1995. Morbidity and Mortality Weekly Report. 45(No. SS-4):1-86, 1996
Centers for Disease Control and Prevention, Division of Adolescent and School Health, 4770 Buford Highway, NE MS-29, Chamblee, GA 30341, (770) 488-3251. http://www.cdc.gov/nccdphp/dash/
Centers for Disease Control and Prevention. 1998 Guidelines for treatment of sexually transmitted diseases. MMWR Morb Mortal Wkly Rep 47: RR-1, 1998
Cerrutti, S.1993 Salud y Sexualidad desde una Perspectiva de Género. Global Reproductive Health Forum: http://www.hsph.harvard.edu/grhf/Spanish/course/sesion1/saludsexual.html
Champion JD, Shain RN. The context of sexually transmitted disease: life histories of woman abuse. Issues Ment Health Nurs; 19(5):463-79, 1998 Sep-Oct.
Cheng T, Savageau J, Sattler A.L, DeWitt T.G. Confidentiality in health care: A survey of knowledge, perceptions and attitudes among high school students. The Journal of the American Medical Association, 269(11), 1404-1407, 1993
CDC. National Center for HIV, STD and TB Prevention. Division of Sexually Transmitted Diseases. (1998). 1998 Sexually Transmitted Disease Surveillance. Section 8-STDs in Adolescents and Young Adults. Available at http://www.cdc.gov/nchstp/dstd/Stats_Trends/1998_Surv_Rpt_main_pg.htm.[2000, October 20].
Chin James. El Control de las Enfermedades Transmisibles. XVIIa edición,2001 Informe Oficial de la Asociación Estadounidense de Salud Publica. Publicación Cientifica y Tecnica Nº 581. Organización Panamericana de la salud. American Health Association 2000.
Clarke P. Los efectos psicosociales del herpes genital. Revista del IHMF 1(1) abril 1994
Cohen MS: Biological interactions of STI and HIV: Implications for transmission (Symposium I). Thirteenth Meeting of the International Society for Sexually Transmitted Diseases Research, July 11-14, 1999, Denver, Colorado
Cohen DA, Farley TA, Taylor SN, Martin DH, Schuster MA. When and where do youths have sex? The potential role of adult supervision. Pediatrics; 110(6):e66, Dec 2002
Coleman E. (1998). Promoting Sexual Health: The Challenges of the Present and Future. In J J. Borras Valls & Conchillo,M. P. (Ed.). Sexuality and Human Rights. Valencia, Spain.
Connor EM, Sperling RS, Gelber R. Reduction of maternal-infant transmission of human immunodeficiency virus type 1 with zidovudine treatment. N Engl J Med. 331:1173-1180, 1994.
Cothran MM, White JP. Adolescent behavior and sexually transmitted diseases: the dilemma of human papillomavirus. Health Care Women Int; 23(3):306-19, Apr-May 2002
Corona, E. Resquicios en las Puertas: La Educación Sexual en México en el Siglo XX in: CONAPO (Editor). Antología de la Sexualidad Humana Vol. 3. CONAPO, México 1994.
Crosby RA, DiClemente RJ, Wingood GM, Salazar LF, Rose E, Levine D, Brown L, Lescano C, Pugatch D, Flanigan T, Fernandez I, Schlenger W, Silver BJ. Associations between sexually transmitted disease diagnosis and subsequent sexual risk and sexually transmitted disease incidence among adolescents Sex Transm Diseas; 31(4):205-8, Apr 2004
Darroch JE; Singh S; Frost JJ. Differences in teenage pregnancy rates among five developed countries: the roles of sexual activity and contraceptive use. Fam Plann Perspect; 33(6):244-50, 281, 2001 Nov-Dec.
Davis BE, Noble MJ. Initial experience with combined interferon alfa-2beta and carbon dioxide laser for the treatment of condyloma acuminata. J Urol 147:627- 629,1992
DeBenedictis TJ, Marmar JL, Praiss DE. Intraurethral condylomas acuminata: Management and review of the literature. J Urol 118:767-769 Nov 1977
DeCock KM: Epidemiologic interactions of STI and HIV: What is known? (Symposium I) Thirteenth Meeting of the International Society for Sexually Transmitted Diseases Research, July 11-14, 1999, Denver, Colorado
Derechos y Salud Reproductiva a. Derechos y salud reproductiva Síntesis de la Conferencia Internacional sobre la Población y el Desarrollo Capitulo VII. El Cairo Sept 1994. http://www.pnud.org.ve/cumbres/cumbres05.html
Dicker LW, Mosure DJ, Berman SM, Levine WC. Gonorrhea prevalence and coinfection with chlamydia in women in the United States, 2000. Sex Transm Dis; 30(5):472-6, May 2003
Dixon M. R. The sexuality connection in reproductive health. In S. Zeidenstein and K.More (Eds.) Learning about Human Sexuality: A practical beginning. The Population Council and International Women’s Health Coalition. New York. 1996
Dretler S, Klein LA.The eradication of intraurethral condyloma acuminata with 5 per cent 5 Fluoracil cream. J Urol113:195-198, Feb 1975.
Dunsten, G. R., Shinebourne, E. A., Eds. (1989). Doctor’s Decisions: Ethical Conflicts in Medical Practice. New York:Oxford University Press.
Edwards L, Ferenczy A, Eron L, Baker D, Owens ML, Fox TL, Hougham AJ, Schmitt KA.and the HPV Study Group. Self-Administered Topical 5% Imiquimiod cream for external anogenital Warts. Archives de Dermatology Vol 134:25-30 Jan 1998
Ehrhardt AA. Our view of adolescent sexuality-a focus on risk behavior without the developmental context. American Journal of Public Health. 86:1523-1525,1996
Fajakian N, Hunter S, Cole GW, Miller J. An argument for circumcision. Prevention of balanitis in the adult. Arch Dermatol 126;1046-1047, 1990
Faro S, Martens MG, Maccato N. Effectiveness of ofloxacin in the treatment of Chlamydia trachomatis and Neisseria gonorrhoeae cervical infection. Clin Ther 13: 441-447, 1991
Feldman HA, Goldstein I. Hatzichristou DG, Krane RJ, McKinlay JB. Impotence and its medical and psychosocial correlates: results of the Massachusetts Male Aging Study. J Urol 1994 Jan;151(1):54-61.
Ferenczy A. Cervical cytology-XXI century: new technology, new guidelines. Rev Venez Oncol 2003;15(4):235-238
Ferraro, F. & Dukart, R. A Cognitive inhibition in individuals prone to homophobia. J Clin Psychol 1998 Feb;54(2):155-62 .
Fisher AA. Reactions of the mucous membrane to contactants. Clin Dermatol 1987;5:123-36.
Fleming, A.S., O’Day, D.H. & Kraemer, G.W. Neurobiology of mother-infant interactions: experience and central nervous system plasticity across development and generations. Neurosci Biobehav Rev. 1999 May;23(5):673-85.
Ford, C. A., Millstein, S. G. (1997). Delivery of confidentiality assurances to adolescents by primary care physicians. Archives of Pediatrics & Adolescent Medicine, 151(5), 505-509.
Franklin, C. Grant, D., Corcoran, J., O’Dell Miller, P. and Bultman, C. (1997). Effectiveness of prevention programs for adolescent pregnancy: A meta analysis. Journal of Marriage and the Family, 59, 551-567.
Frost JJ, Forrest JD. Understanding the Impact of Effective Teenage Pregnancy Prevention Programs. Family Planning Perspectives 1995, 25(5): 188-96
Gong X, Zhang J, Wang Q. Epidemiological features of sexually transmitted diseases among children below age 15 at the National STD Surveillance sites. Zhonghua Liu Xing Bing Xue Za Zhi. 19(5):259-62, 1998 Oct.
Gonzalez Gabaldón B. Sexualidad y Genero. El Telar de Ulises nº.2/ 2002 / Mujeres y Realidad Social. Depto Psicología Social. Universidad de Sevilla. http://www.us.es/bibemp/ulises/ulises2/blanca.htm
González Rodríguez SP, García-Iglesias A, García Valle S, A Henríquez Linares, Jiménez Losa LM, Villalba Yarza A, Lanchares Pérez JL. Estudio comparativo de los tratamientos tópicos para las lesiones vulvares por el virus del papiloma humano. VITAE Academia Biomédica Digital http://caibco.ucv.ve Número 24 Julio-Septiembre 2005. Centro de Análisis de Imágenes Biomédicas Computarizadas CAIBCO Instituto de Medicina Tropical – Facultad de Medicina Universidad Central de Venezuela
Gebrosky NP, Nseyo VO. Sexually Transmitted Diseases Ch 9: 109-129 in Urology for Primary Care Physicians Nseyo, Weinman, Lamm. WB Saunders Co 1999.
Gordon A, Collin J. Save the normal foreskin. BMJ (Editorial) 1993;306:1-2.
Grosskurth H, Mosha F, Todd J. Impact of improved treatment of sexually transmitted diseases on HIV infection in rural Tanzania: randomised controlled trial. Lancet 346(8974):530-6, 1995 Aug 26.
Grunseit A , Kippax, S. Effects of Sex Education on Young People’s Sexual Behaviour 1993. Unpublished review commissioned by the Global Programme on AIDS, World Health Organization, July, 1993.
Guidelines for National Human Immunodeficiency Virus Case Surveillance, Including Monitoring for Human Immunodeficiency Virus Infection and Acquired Immunodeficiency Syndrome. MMWR Morb Mortal Wkly Rep. 48(RR13):1-28, 1999
Guidelines for Treatment Sexually Transmitted Diseases. MMWR-CDC 47 (RR1), Jan 23, 1998
Handsfield HH. Sexually transmitted chlamydial infections, gonorrhoea and syphilis. In: Neu HC, Young LS,Zinner S, editors. The new macrolides, azalides and streptogramins. New York (NY): Marcel Dekker Inc., 1993:167-72
Handsfield HH, Dalu ZA, Martin DH. Multicentre trial of single dose azithromycin vs. ceftriaxone in the treatment of uncomplicated gonorrhoea. Sex Transm Dis 1994; 21: 107-11
Hernández-Girón CA,Cruz-Valdez A,Figueroa LJ,Hernández-Avila M. Prevalencia y factores de riesgo asociados a sífilis en mujeres. Rev. saúde pública;32(6):579-86, 1998 Dec.
HIV/AIDS Surveillance Report. MMWR Morb Mortal Wkly Rep. 1998;10(2).
Hillman RJ, Walker MM, Harris JRW, Taylor-Robinson D. Penile dermatoses: a clinical and histopathological study. Genitourin Med 68;166-169, 1992
Holmes KK, Handsfield H. Infectious Diseases. Harrison´s Principles of Internal Medicine Vol 1 Part seven Chap 129: Sexually Transmitted diseases: overview and clinical approach. p 810. International Edition 14th Ed. Mac Graw-Hill
Hooton TM, Batteiger BE, Judson FN. Ofloxacin versus doxycycline for treatment of cervical infection with Chlamydia trachomatis. Antimicrob Agents Chemother 1992; 36: 1144-6
Herek, G.M. (1984). Beyond “homophobia”: A social psychological perspective on attitudes toward lesbians and gay men. Journal of Homosexuality, 10 (1/2), 1-21.
Interactive Population: Violence against Girls and Women:
http://www.unfpa.org/modules/intercenter/violence/gender2f.htm
I.P.P.F- International Planned Parenthood Federation. IPPF Charters on Sexual and Reproductive Rights Vision 2000 International Planned Parenthood Federation, 1996. Antigua Guatemala, Guatemala May 19-22, 2000
Israel RC, Nagano R. Promoting Reproductive Health for Young Adults through Social Marketing and Mass Media: A Review of Trends and Practices. Education Development Center, Inc. (EDC) 55 Chapel Street,Newton, MA 02158 available at:
http://www.pathfind.org/RPPS-Papers/Social%20Marketing.html
Johnson, M.E., Brems, C. & Alford-Keating, P. Personality correlates of homophobia. J Homosex 1997; 34(1):57-69.
Kaiser Family Foundation. The Kaiser Survey on Americans and AIDS/HIV. Menlo Park, CA: 1998.
Kaplan HS. The New Sex Therapy Brunner Mazel, New York 1974.
Kenney JW, Reinholtz C, Angelini PJ.Sexual abuse, sex before age 16, and high-risk behaviors of young females with sexually transmitted diseases. J Obstet Gynecol Neonatal Nurs;27(1):54-63, 1998 Jan-Feb.
Kimberlin DW,Rouse DJ. Genital Herpes. New Engl J Med 350;1970-1977,2004. www.nejm.org
Kirby D. No Easy Answers: Research Findings on Programs to Reduce Teen Pregnancy. Washington, DC: National Campaign to Prevent Teen Pregnancy; 1997.
Kirby D. Sex and HIV/AIDS education in schools. British Medical Journal. 1995;311:403.
Kyriazi NC, Costenbader CL. Group A beta-hemolytic streptococcal balanitis. It may be more common than you think. Pediatrics 1991;88;154-6.
Kwan DJ, Lowe FC, Genitourinary manifestations of the acquired immunodeeficiency syndrome. Urology 45(1)13-27,Jan 1995.
Kirby, D. et al. School-Based Programs to Reduce Sexual Risk Behaviors: A Review of Effectiveness. Public Health Reports, 1994,109(3), pp. 339-60.
Kitchen VS, Donegan C, Ward H. Comparison of ofloxacin with doxycycline in the treatment of non-gonococcal urethritis and cervical chlamydial infection. J Antimicrob Chemother 26 Suppl. D: 99-105, 1990
Koutsky LA, Galloway DA, Holmes KK: Epidemiology of genital human papillomavirus infection. Epidemiol Rev 10: 122-163, 1988.
Lafferty WE Downey L, Cleum C., and Wald A. Genital HSV-1 as a Cause of Genital Herpes: Impact on Surveillance and Prevention, Journal of Infectious Disease, 181(4) 1454-7,2000
Langfeldt, T. & Porter, M.. Sexuality and family planning: Report of a consultation and research findings.World Health Organization. Regional Office for Europe. Copenhagen, 1986.
Larkin, G. L., Moskop, J., Sanders, A., Derse, A. The emergency physician and patient confidentiality: A review. Annals of Emergency Medicine, 24(6), 1161-1167, 1994
Lassus A. Comparative studies of azithromycin in skin and soft-tissue infections and sexually transmitted infections by Neisseria and Chlamydia species. J Antimicrob Chemother 1990; 25 Suppl. A: 115-21
Laumann EO, Paik A, Rosen RC. Sexual Dysfunction in the United States: Prevalence and Predictors JAMA.1999;281:537-544
Lebwohl F, Contard P. Interferon and Condylomata acuminata. International Journal of Dermatology.29(10):699-705, Dec 1990
Lever WF, Schaumberg-Lever G. Histopathology of the Skin 7th ed. Philadelphia: JB Lippincott Company 1990.
Levine LA, Elterman L, Rukstalis DB. Treatment of subclinical intraurethral human papilloma virus infection with interferon alfa-2B. Urology 47(4):553-557,1996.
Lindsay J, Smith AM, Rosenthal DA. Conflicting advice? Australian adolescents use of condoms or the pill. Fam Plann Perspect;31(4):190-4, 1999 Jul-Aug.
Lohrmann, C., Valimaki, M., Suominen, T., Muinonen, U., Dassen, T. & Peate. German nursing students’ knowledge of and attitudes to HIV and AIDS: two decades after the first AIDS cases. J Adv Nurs 2000 Mar; 31(3):696-703.
Madrid Gutierrez J, Antona Rodriguez A. Reflexiones a propósito de la atención a adolescentes y jovenes en salud sexual y reproductiva desde un servicio municipal de salud. Estudios de Juventud nº 63/03,2000
Making the Connection: Sexuality and Reproductive Health Definitions of Sexually Related Health Terminology.
http://www.siecus.com/pubs/cnct/cnct0001.html
Martin DH, Mroczdowski TF, Dalu Z. A controlled trial of a single dose of azithromycin for the treatment ofchlamydial urethritis and cervicitis. N Engl J Med 1992; 327: 921-5
Mayer KH: Genital tract mucosal immunity: On the beachhead (Symposium I). Thirteenth Meeting of the International Society for Sexually Transmitted Diseases Research, July 11-14, 1999, Denver, Colorado.
McCree DH, Wingood GM, DiClemente R, Davies S, Harrington KF. “Religiosity and risky sexual behavior in African-American adolescent females” J Adolesc Health; 33(1):2-8, 2003 Jul.
MMWR Morbidity and Mortality weekly report. Recommendations and Reports May 10,2002/Vol 51/No.RR-6. Sexually Transmitted Diseases Treatment Guidelines 2002. Centers for Disease Control and Prevention. Sexually transmitted diseases treatment guidelines 2002. MMWR 2002;51(No. RR-6):1-84,2002.
Meares EM Jr, Stamey TA. Bacteriologic localization patterns in bacterial prostatitis and urethritis. Invest Urol 5:492 ,1968
Meredit. P. (1987) Cultura y subculturas dierivadas de la edad. En IPPF Europa. Sevicios de Asesoramiento ‘y anticoncepción para jóvenes. Madrid. Ministerio de Cultura. Instituto de la Mujer. serie Estudios nº 11
Meyer. I.H. & Dean, L. Patterns of sexual behavior and risk taking among young New York City gay men. AIDS Educ Prev 1995;7(5 Suppl):13-23.
Miller WC,Ford CA,Morris M,Handcock MS,Schmitz JL,Hobbs MM ,Cohen MS,Mullan,Harris K,Udry JR.Prevalence of Chlamydial and Gonococcal Infections Among Young Adults in the United States JAMA. 291:2229-2236, 2004
Mofenson L. Perinatal HIV infection: prevention and treatment. Presented at The American Academy of Pediatrics Annual Meeting; October 28, 2000; Chicago, Illinois. 6.Youth Risk Behavior Surveillance. National Alternative High School Youth Risk Behavior Survey, United States, 1998. MMWR Morb Mortal Wkly Rep. 48(SS07):1-44, 1999
Mofenson LM, Flynn PM. The challenge of adolescent HIV infection: from prevention to treatment. Presented at The American Academy of Pediatrics Annual Meeting; October 29, 2000; Chicago, Illinois. Seminar S221.
Monroe, M., Baker, R.C. & Roll, S. The relationship of homophobia to intimacy in heterosexual men. J Homosex 1997;33(2):23-37.
Mooppan UMM. Superficial lesions of the male external genitalia Ch 31: 359-377 in Urology for Primary Care Physicians Nseyo, Weinman, Lamm. WB Saunders Co 1999.
Moore, KA. et al. Adolescent Pregnancy Prevention Programs: Interventions and Evaluations, Child Trends, Inc, Washington, DC.
Morrison TC, Di Clemente RJ, Wingood GM, Collins C.Frequency of alcohol use and its association with STD/HIV-related risk practices, attitudes and knowledge among an African-American community-recruited sample. Int J STD AIDS;9 (10): 608-12, Oct 1998
Morten Frisch, Bengt Glimelius, Adriaan J.C. van den Brule, Jan Wohlfahrt, Chris J.L.M. Meijer, Jan M.M. Walboomers, Sven Goldman, Christer Svensson, Hans-Olov Adami, and Mads Melbye. Sexually Transmitted Infection as a Cause of Anal Cancer New England Journal of Medicine 337 (19):1350-1358 November 1997
National Center for Health Statistics. National Survey of Family Growth, cycle IV :1990 telephone reinterview. Hyattsville, MD: US Department. of Health and Human Services; 1995.
National Institutes of Health. Interventions to Prevent HIV Risk Behaviors. Consensus Development Conference Statement. Washington, D.C.:1997; Feb. 11-13.
Nicolelis, M.A., De Oliveira, L.M., Lin, R.C. & Chapin, J.K. Active tactile exploration influences the functional maturation of the somatosensory system. J Neurophysiol 1996 May;75(5):2192-6.
Nilsen A, Halsos A, Johansen A. A double blind study of single dose azithromycin and doxycycline in the treatment of chlamydial urethritis in males. Genitourin Med 68: 325-327, 1992
Oliva, A.y otros (1992) Conducta sexual y contraceptiva entre jóvenes andaluces. Apuntes de Psicología. N0 35. 53-66
Olmos Acebes L. Condilomas Acuminados (verrugas genitales). Drugs of Today 26(Supl 4): 9:33, 1990
O´Really Sean. Educación sexual en las escuelas (http://www.vidahumana.org/vidafam/edusex/escuelas.html)
Pan American Health Organization. World Health Organization. Proceedings of a Regional Consultation convened by Pan American Health Organization (PAHO) World Health Organization (WHO) In collaboration with the World Association for Sexology (WAS) in Antigua Guatemala, Guatemala May 19 22, 2000 Promotion Sexual Health of Recommendations for Action
Panel on Clinical Practices for Treatment of HIV Infection Guidelines for the Use of Antiretroviral Agents in HIV-Infected Adults and Adolescents. Available at http://www.hivatis.org/guidelines/adult/pdf/A&ajani.pdf
Patsner B. A patient-applied topical solution for genital warts. Contemporary OB/GYN Dec 1991
Peipert JF. Genital Chlamydial Infections. New England Journal of Medicine. 349:2424-2430, 2003
Petersen CS, Weismann K. Quercetin and Kaempherol: an argument against the use of podophyllin? Genitourin Med. 71:92-93, 1995
Pinto PA, Mellinger HPV in the male patient. Urologic Clinic of North America 26(4):797- 807 Nov 1999
Potenziani JC. Libro de Enfermedades de la Próstata. Edit Ateproca 2001.
Potenziani JC, Davila H, Carmona O. Aspectos clínicos y microbiologicos en la Prostatitis crónica. Rev Fac Medicina 13 (2): 89-94; Jul-Dic 1990
Potenziani JC, Davila H, Carmona O. Aspectos clínicos y microbiologicos en la Prostatitis crónica. Acta Clinica 2(4) 27-30; Oct-Dic 1991
Potenziani JC. Prostatitis en población joven venezolana. Hospital Militar de Caracas “Dr Carlos Arvelo”.
Potenziani Julio C, Carmona Oswaldo, Pradella de Potenziani Rossella, Potenziani Pradella Silvia. Publicado en www.urologiaaldia.com Vol 3#1 Febrero 2001 Mujeres con infecciones urinarias recurrentes: factores predisponentes en ambos integrantes de la pareja. Estudio prospectivo, #1 Infecciones urinarias recurrentes en la mujer #2 Enuresis (2a parte) #3 Disfunción erectil #4 Epididimitis
Potenziani B Julio C, Carmona O, Pradella de Potenziani Rossella C, Potenziani Pradella Silvia D. Mujeres con infecciones urinarias recurrentes: factores predisponentes en ambos integrantes de la pareja. Revista Centro Medico de Caracas Vol 49:110-136 Nov 2004
Potenziani B Julio Prostatitis en Población Joven Venezolana. Presentado en los XXII Coloquios Médico-Militares del Hospital Militar de Caracas “Dr Carlos Arvelo” Junio 1985 Caracas.
Potenziani B Julio Prostatitis Aguda y Crónica en 60 pacientes. Experiencia Personal. Revisión extensa de la Literatura Médica. Presentado en los XXII Coloquis Médico-Militares del Hospital Militar de Caracas “Dr Carlos Arvelo” Junio 1985
Potenziani B Julio Prostatitis en Población Joven Venezolana. ¿Enfermedad de Transmisión sexual? Presentado en las II Jornadas Interseccionales de la Sociedad Venezolana de Urologia del 26 al 28 de Noviembre de 1987. Caracas
Potenziani B Julio Ecosonografía Prostática por via suprapubica. Utilidad del metodo. Presentado en las II Jornadas Interseccionales de la Sociedad Venezolana de Urología del 25 al 28 de Noviembre. Caracas 1987
Potenziani B Julio Infección por VPH (virus papiloma humano) en el varón Estudio sistematico de la pareja. Revisión de la Literatura. Comunicación Personal. Año 1989.
Potenziani B Julio Ecosonografía Prostática Transrectal publicado en Imagen Diagnostica Año 2 #1 pags 26 1991
Potenziani B Julio. Publicación de www.urologiaaldia.com Vol 2#3 Diciembre 2000. Con los siguientes articulos: #1 Virus papiloma Humano (VPH) en el hombre. La Enfermedad de Transmisión sexual (ETS) de mayor incidencia mundial #2 Enuresis (I parte) #3 Alteraciones urinarias anatomico-funcionales como causas de Hiperactividad vesical (HV) en la vejez #4 Balanitis
Potenziani B Julio. Publicación de www.urologiaaldia.com Vol 3#1 Febrero 2001. Con los siguientes articulos: #1 Infecciones urinarias recurrentes en la mujer #2 Enuresis (2a parte) #3 Disfunción erectil #4 Epididimitis
Potenziani B Julio. Publicación de www.urologiaaldia Vol 3#3 Julio 2001 Con los siguientes articulos: #1 Menopausia en Urologia #2 Fimosis y Parafimosis #3 Factores que impiden la curación de Prostatitis cronica bacteriana
Potenziani B Julio. Publicación de www.urologiaaldia Vol 5#1 con los temas: Tema # 1 Sindromes de Prostatitis (2da parte); Tema # 2 Terapia nutricional en Oncologia Urologica Prostatica; Tema # 3 Cronologia Historia de la Urologia, Tema #4 Conferencia para Médicos (Cáncer de Próstata)
Potenziani B Julio C, Potenziani P Silvia D. Balanitis, Epididimitis en el adulto y Epididimitis infanto-juvenil . Informe Medico 2005;7(3):133-155
Potenziani JC, Susana Paulos, Irma Torres, Flavio Paulos, Christian Matos, Eliancar Vivas, Potenziani Pradella Silvia. Prostatitis en la consulta de urologia del Dr J.C Potenziani en el Hospital Privado Centro Médico de Caracas (CMC) Enero 1982- Enero 2005. POSTER presentado en el Congreso Nacional de Infectología. Caracas- Venezuela 2005
Potenziani B Julio. Publicación de www.urologiaaldia.com Mayo-Junio 2005 Sindrome de Vejiga Hiperactiva (CD de enseñanza médica continua), pdf de Varicocele en población juvenil, pdF Mujeres con infecciones urinarias recurrentes: factores predisponentes en ambos integrantes de la pareja; pdF de Balanitis, epididimitis en el adulto y epididimitis infanto-juvenil. Aspectos de importancia. Cuestionarios de Calidad de vida en Hiperactividad vesical (QOL-HV 26, Potenziani 2005). En la sección Recursos para urologos se publicaron direcciones de internet en Incontinencia urinaria, Integración Práctica de Nomogramas para Optimizar el Manejo de Pacientes con Cancer Prostático(Dr Kevin Slawin Urology Institute of Methodist Hospital, and also the Director of the Baylor Prostate Center and a profesor and Dan L. Duncan Chair in Prostatic Disease at the Scott Department of Urology at Baylor College of Medicine) , Nomograms for BPH and for Predicting Prostate Cancer Outcome Based on New Markers, Cancer Prostático. Evaluando Opciones- Prostate Cancer Research Institute , MedNews: Treatment statement for Health professionals Prostate Cancer , MD Net Guide: Nomogramas Variados para Cancer de Próstata , International Society for the Study of the Aging Male . Late-onset Hypogonadism, Free & Bioavailable Testosterone calculador
Potenziani B Julio C, Potenziani Pradella Silvia D, Paulos Flavio, Torres Irma, Christian Matos, Vivas Elianca, Paulos Susana. Prostatitis en la consulta de urología del Dr J.C Potenziani en el Hospital Privado Centro Médico de Caracas Enero 1982-Enero 2005. XII Congreso de la Asociación Panamericana de Infectología, VI Congreso Venezolano de Infectología, II Simposio Latinoamericano y del Caribe de Infecciones de transmisión sexual 31 Julio 2005. Publicado en Vital. Academia Biomedica Digital de Venezuela.
Potenziani B Julio C, Potenziani Pradella Silvia D. Cuestionarios de Validación Diagnostica para diversas patologias urologicas. Revista Centro Médico Vol 50#1 Nov 2005
Potts JM .Sexually Transmitted Diseases. Ch 10:121-130 in Office Urology The Clinician´s Guide Kursch ED, Ulchaker JC. Humana Press.2001
Public Health Service Guidelines for the Management of Health-Care Worker Exposures to HIV and Recommendations for Postexposure Prophylaxis. MMWR Morb Mortal Wkly Rep. 1998;47(RR-7):1-28.
Quirk A; Rhodes T; Stimson GV. Unsafe protected sex qualitative insights on measures of sexual risk. AIDS Care;10(1):105-14, Feb 1998
Regt.W. 1986. Servicios tic Planificación familiar para adolescentes. Experiencias europeas en Adiuntament de Barcelona. Adjuntament de Barcelona Publicacions)
Reichman RC. Infectious Diseases. Harrison´s Principles of Internal Medicine Vol 1 Part seven chap. 190: Human Papillomavirus Infections. International Edition 14th Ed. Mac Graw-Hill
Rincon Morales F, Garcia Tamayo J. Infeccion vulvar inducida por el virus del papiloma humano (VPH); Aspectos clinicos y morfologicos con enfasis en los hallazgos colposcopicos y ultraestructurales. Monografía. Rincón Morales F, editor. Ginecología ”96”. Caracas: Artes Gráficas Enedé; 1996.p.127-133.
Risquez F. Conceptos de Psicodinamia 4a edición 1990. Editorial Monte Avila Latinoamericana C.A.
Robinson AJ, Ridgway GL. Concurrent gonococcal and chlamydial infection: how best to treat. Drugs 59:801-813 , Apr 2000
Rosenberg PS, Biggar RJ. Trends in HIV incidence among young adults in the United States. JAMA. 1998;279(23):1894-1899.
Ross, L. F. (1996). Adolescent Sexuality and Public Policy: A Liberal Response. Politics and the Life Science, 15(1), 13-21.
Rotheram-Borus MJ, Koopman C, Haignere C. Reducing HIV risk behaviors among runaway adolescents. Journal of the American Medical Association. 1991;266:1237-1241.
Roye CF. Condom use by Hispanic and African-American adolescent girls who use hormonal contraception. J Adolesc Health;23(4):205-11, 1998 Oct.
Rubio E. Introducción al Estudio de la Sexualidad Humana. In CONAPO (Editor). Antología de la Sexualidad Humana Vol. 1 CONAPO, México 1994.
Rust G, Minor P, Jordan N, Mayberry R, Satcher D. Do clinicians screen Medicaid patients for syphilis or HIV when they diagnose other sexually transmitted diseases? Sex Transm Dis. 30(9):723-7, 2003 Sep.
Ruzany MH, Taquette SR, Oliveira RG, Meirelles ZV, Ricardo IB. Does violence in the emotional relationships make STD/AIDS prevention more difficult? A violência nas relaçoes afetivas dificulta a prevenção de DST/AIDS? J Pediatr (Rio J); 79(4):349-54, 2003 Jul-Aug.
Rycroft RR, Wilkinson JD. Irritants and Sensitizers In: Champion RH, Burton RL, Ebling FJ eds. Textbook of Dermatology 5th ed. Oxford: Blackwell 1992; 717-55.
Scuceces M, Paneccasio A. Lesión intraepitelial cervical asociada a virus papiloma humano. Rev Obstet Ginecol Venez 61(2):101-107,Junio 2001
Disponible en la World Wide Web: http://www2.bvs.org.ve /scielo. php? script =sci_ arttext&pid=S0048-77322001000200006&lng=es&nrm=iso
Shafer MA, Tebb KP, Pantell RH, Wibbelsman CJ, Neuhaus JM, Tipton AC, Kunin SB, Ko TH, Schweppe DM, Bergman DA. Effect of a Ckinical practice improvement intervention on chlamydial screening among adolescent girl. JAMA 288(22): 2846-2853, Dic 2002
Shah KV. Biology of genital tract human papillomaviruses. Urologic Clinic of North America 19(1) 63-69, Feb 1992
Siegel JF, Mellinger BC. Human Papillomavirus in the male patient. Urologic Clinics of North America 19(1)83-91. Feb 1992
Sedlacek TV, Cunnane M, Carpiniello V. Colposcopy in the diagnosis of penile condyloma. Am J Obstet Gynecol. March 1986 154 (3): 494-496
Silva PD, Micha JP, Silva DG. Management of Condyloma acuminatum. J Am Acad. Dermatology, 13 (3):457-461, Sept 1985
Stamm WE, Mc Cue JD. Managing the challenge of UTI. Patient Care 1995 Feb 1-17
Sells, C. W., Blum, R.W. (1996). Morbidity and Mortality among US adolescents: An overview of data and trends. American Journal of Public Health, 86(4), 513-519.
Sexually transmitted disease surveillance 2001. Atlanta: Centers for disease control and prevention, September 2002.
Sexually transmitted diseases treatment guidelines 2002. MMWR Recommendation Rep 2002: 51(RR-6):30-36
Shah KV; Daniel RW; Tennant MK; Shah N; McKee KT; Gaydos CA; Gaydos JC; Rompalo A. Diagnosis of human papillomavirus infection by dry vaginal swabs in military women.Sex Transm Infect; 77(4):260-4, 2001 Aug
SIECUS Guidelines. For a more complete description of Guidelines for comprehensive sexuality education see the SIECUS Guidelines for Comprehensive Sexuality Education: http://www.siecus.org/school/sex_ed/guidelines/guide0000.html
Silber. T. ed. (1983). Ethical Issues in the treatment of children and adolescents. Thorofare, NJ: Slack Inc.
Stein BS. Laser Treatment of Condyloma Acuminata. Journal Urol 136:593- 595, Sept 1986
Sonnex C. Sexual hypersensitivity. Br J Hosp Med 1988;39;40-8.
Stolz E, Menke HE, Vuzevski VD. Other Genital Dematoses In: Holmes KK, Mardh P-A, Sparling PF, et al, eds. Sexually Transmitted Diseases 2nd ed.New York: McGraw-Hill Information Services Company 1990; 717-37.
Tchoudomirova K, Stanilova M, Garov V. Clinical manifestations and diagnosis of bacterial vaginosis in a clinic of sexually transmitted diseases. Folia Med (Plovdiv);40(1):34-40, 1998.
The Alan Guttmacher Institute. Sex and America's Teenagers. New York, 1994. http://www.agi-usa.org/
Thorpe EM, Stamm WE, Hook EW. Chlamydial cervicitis and urethritis: single dose treatment compared with doxycycline for seven days in community based practises. Genitourin Med 72: 93-97, 1996
Thrall, J. S., McClosky, L. Ettner, S. L., Rothman, E., Tighe, J. E., Emans, S. J. (2000). Confidentiality and adolescents’ use of providers for health information and for pelvic examinations. Archives of Pediatrics & Adolescent Medicine, 154(9), 885-892.
Tsu-Yi Chuang. Condyloma acuminata (genital warts) An epidemiologic view. J Am Acad. of Dermatology 16 (2):376-382 part 1 Feb 1987
UNIFEM. La salud en las mujeres en México: Situación actual y algunas propuestas. Presented in the Pre-Conference Seminar of the World Conference on Women. UNIFEM, 1995.
Valleroy LA, MacKellar DA, Karon JM. H.I.V prevalence and associated risks in young men who have sex with men. Young Men's Survey Study Group. JAMA. 2000;284(2):198-204.
Villaseñor Sierra A. Adolescencia. V.I.H-S.I.DA, UIESSA-Unidad de Investigación Epidemiologica y en Servicios de Salud del adolescente. Año 1 Nº 2 Marzo-Abril Méjico,1996
Villaseñor Farias M. Adolescencia. Educación sexual, UIESSA-Unidad de Investigación Epidemiologica y en Servicios de Salud del adolescente. Año 2 Nº 10 Octubre-Diciembre Méjico,1997
Vohra S, Badlani G. Balanitis and balanoposthitis. Urol Clin North Am 1992;19:143-7.
Wawer MJ, Sewankambo NK, Serwadda D. Control of sexually transmitted diseases for AIDS prevention in Uganda: a randomised community trial. Rakai Project Study Group. Lancet 335(9152):525-35, 1999 Feb 13.
Wawer MJ: Can control of bacterial STI prevent HIV infections? (Symposium I) Thirteenth Meeting of the International Society for Sexually Transmitted Diseases Research, July 11-14, 1999, Denver, Colorado
Waugh MA. Open study of the safety and efficacy of a single oral dose of azithromycin for the treatment of uncomplicated gonorrhoea in men and women. J Antimicrob Chemother 1993; 31 Suppl. E: 193-8
William, F. A. A Psychological Approach to Human Sexuality: The Sexual Behavior Sequence. In D. Byrne & K. Kelley (Editors) Alternative Approaches to the Study of Sexual Behavior. 1986. Lawrence Erlbaum Associates, Publishers,Hillsdale, New Jersey.
World Association for Sexology. Declaration of Sexual Rights. Revised and approved by the General Assembly of the World Association for Sexology (WAS) on August 26th, 1999, during the 14th World Congress of Sexology, Hong Kong, People’s Republic of China.
Weeks J. Sexuality. Ellis Horwood Limited. Tavistock Publications. London 1986.
World Health Organization (1975). Education and Treatment in Human Sexuality: The Training of Health Professionals.i (Technical Report Series No. 572. The full report is available at: http://www.rki.de/GESUND/ARCHIV/HOME.HTM
World Health Organization. Regional Office for Europe. Concepts of Sexual Health: Report on a working Group. http://whqlibdoc.who.int/euro/-1993/EUR_ICP_MCH_521.pdf
World Health Organization. Training of Health Professionals, Technical Report Series Nr. 572, in 1975.
Zavala Maria Inés. ¿Cómo, donde y cuando tienen relaciones sexuales los adolescentes? http://www.cemera.uchile.cl/Ix1contribuciones.pdf
Zeidenstein S, More K (Eds.) Learning about Human Sexuality: A practical beginning. The Population Council and International Women’s Health Coalition. New York. 1996
Ziv, A., Boulet, J. R., Slap. G. (1998). Emergency Department Utilization by adolescents in the United States. Pediatrics, 101(6), 987-994.
DIRECCIONES INTERNET
http://www.unaids.org/bestpractice/collection/index.html
http://www.unfpa.org/modules/intercenter/reprights/empower.htm
http://www.noah-health.org/spanish/illness/stds/spstds.html
http://www.andrologia.com/espanol/page005_esp.htm
http://www.tuotromedico.com/temas/indice_sexual.htm
http://www.alertamexico.org.mx/transsex.htm
http://www.hsph.harvard.edu/grhf/_Spanish/std/topicspan04.html
http://www.gaycostarica.com/ets/ets.html
http://www.vihsida.cl/paginas/028.html
http://www.reproline.jhu.edu/spanish/4morerh/4std/html/st0a903s/sld001.htm
http://www.cipaj.org/dosex10.htm
http://sexoinfo.com/salud/ets/ENFERMEDADES%20DE%20TRANSMISION%20SEXUAL.htm
http://www.arrakis.es/%7Ecjas/ets.htm
http://www.reproline.jhu.edu/spanish/4morerh/4std/html/st0a903s/
http://www.plannedparenthood.org/ESPANOL/ingles_stis.html
http://www.youngwomenshealth.org/spstds.html
http://www.lafacu.com/apuntes/medicina/ets/default.htm
http://www.aepap.org/faqjoven/faqjoven-ets.htm
http://www.comadrid.es/sanidad/ciudadano/consejos/saludyenfer/sexual.htm
http://www.affection.org/sante/asvc/www.igc.apc.org/avsc/spanish/diseases/sdstds.html
http://www.escueladevon.com/tp/salud/enf-vener.html
http://www.pediatraldia.cl/enf_trans_sex.htm
http://www.binasss.sa.cr/poblacion/etsenlaces.htm
http://www.gineconet.com/articulos/726.htm
http://www.infecto.edu.uy/espanol/casos/caso22/breves4.html
http://medicina.8m.com/Central/ginobs/ets.htm
http://www.ambientejoven.org/stds_feature.cfm
http://www.geocities.com/flagelos2/
http://www.3m.com/market/healthcare/pharm/aldara/pros.htm Information for health care professionals
http://depts.washington.edu/seaptc/CPGframe.html
Seattle King Cpunty. Sexually transmitted diseases. Clinical Parctice Guideline. Jeanne M. Marrazzo,Connie L. Celum, Leslie R. Miller, H. Hunter Handsfield.
http://www.kcom.edu/faculty/chamberlain/Website/lectures/lecture/std.htm Sexually Transmitted Diseases (STD) National School Boards Association, Brenda Z. Greene. http://www.nsba.org
Sexuality Information and Education Council of the United States (SIECUS) http://www.siecus.org
Sexuality and Reproductive Health: Life Behaviors of a Sexually Healthy
Adult: http://www.siecus.com/pubs/cnct/cnct0002.html
Definicion de educación sexual (Cristina de Vollmer)
http://www.el-universal.com/1997/08/10/10105DD.shtml
Deficnición de salud sexual
http://www.col.opsoms.org/Municipios/Cali/03EducacionSexual.htm
Proyecto Municipal de educacion sexual
Salud reproductiva
http://www.col.opsoms.org/Municipios/Cali/03EducacionSexual.htm
Fecundidad
http://www.col.ops-oms.org/Municipios/Cali/03EducacionSexual.htm
Human Life Internacional. Educación Sexual y Aborto http://providafamilia.org/doc.php?doc=doc66604
Organización Panamericana de la Salud Red V.I.H y jovenes. Boletin Trimestral. Vol 6 Abril 2004 http://www.adolec.org/boletin/bolsida/pdf/VIHabril04.pdf
Biblioteca Virtual en Salud (COCHRANE) Politicas de Juventud. http://www.adolec.org/E/juventude.htm
Archive for Sexology Web site at: http://www.sexarchive.info/index.htm
Bodies and professional organizations: WHO: http://www.who.int/
UNFPA: http://www.unfpa.org/
UNFPA and Adolescence. At: http://www.unfpa.org/ICPD/round%26meetings/ny_adolescent/reports/adoles.htm
UNAIDS: http://www.unaids.org/
WAS: http://www.tc.umn.edu/nlhome/m201/colem001/was/